Analisi dei fattori psico-sociali e sanitari che hanno indotto i cittadini all'uso non appropriato del pronto soccorso nella Ausl di Ravenna nel 2008
Francesca Di Tommaso1, Pasquale Falasca1, Barbara Calderone2, Maria Augusta Nicoli2, Arianna Berardo1 e Andrea Rossi1
1Servizio Epidemiologico, Ricerca e Sviluppo, AUSL di Ravenna
2Area Accreditamento e Qualità, Agenzia Sanitaria Regionale Emilia-Romagna, Bologna
Il Pronto Soccorso (PS) è un’interfaccia cruciale, fra ospedale e medicina territoriale, che fa parte di una rete d’emergenza con diversi canali di accesso. Fra questi, il “118” è quello più visibile al pubblico, utilizzato nel 15% degli accessi al PS avvenuti nel 2008 nella AUSL di Ravenna. Le persone si recano al PS perlopiù di loro spontanea volontà (77%) oppure su consiglio o richiesta del medico di famiglia, dello specialista o della guardia medica. Il PS si è trovato ad affrontare negli ultimi 5 anni un incremento continuo di affluenza, soprattutto per problematiche non urgenti (fra il 30% e il 50% di codici bianchi in Emilia-Romagna). Nella AUSL di Ravenna, nel 2008, gli accessi al PS sono stati più di 197.000, con un tasso medio, rispetto alla popolazione residente, di circa 510 accessi/1.000 residenti. In tale anno, si è rilevato un aumento assoluto degli accessi (del 4,3% e dell’ 8,5%, in rapporto al 2007 e al 2005), ma ancor più grande relativamente ai codici bianchi e verdi (del 10% e del 17%, relativamente al 2007 e al 2005). A fronte di un aumento di utilizzazione e del rischio di inappropriatezza del servizio di PS, è stata predisposta un’indagine conoscitiva dei pazienti in attesa al PS per problematiche non urgenti, al fine di descrivere le ragioni che portano i cittadini a far uso di questo servizio. Lo studio è stato realizzato durante il primo semestre 2008, cominciando con un approccio qualitativo, attraverso l’esecuzione di 8 focus group con medici e infermieri del PS e medici di medicina territoriale, finalizzati a produrre una definizione operativa di inappropriatezza. Nella fase successiva, si è realizzata l’indagine quantitativa, uno studio trasversale di prevalenza, nel quale sono state arruolate e intervistate tutte le persone che sono sopraggiunte al PS dal 28 aprile al 18 maggio 2008, dalle 8 alle 20, con codice bianco o verde, con patologia, in giorni feriali, con esito di non presa in carico e dimissione nel territorio da parte del servizio di emergenza. Non sono stati presi in esame i pazienti minorenni o che accedono al PS senza fermarsi in sala d’aspetto (problematiche ginecologiche, ortopediche, triage barellato). Le informazioni sono state raccolte tramite un questionario standardizzato e strutturato di 34 item (Tabella 1) suddivisi in 10 aree tematiche.

Lo strumento è stato somministrato con modalità faccia a faccia da psicologi appositamente formati, in considerazione del delicato momento in cui tali soggetti venivano intervistati. Sui dati raccolti è stata effettuata un’analisi descrittiva preliminare (qualitativa dei focus group e quantitativa delle caratteristiche e delle variabili del campione) ed una regressione logistica per individuare i fattori maggiormente associati all’uso inappropriato del PS. Si è infine eseguita la costruzione di una curva ROC per il confronto dei dati dell’indagine con i valori attesi dal modello finale della regressione logistica.
Sono stati complessivamente intervistati 314 soggetti, al 70% è stato attribuito un codice verde e al restante 30% un codice bianco. Solo 3 interviste non sono state realizzate a causa di problemi linguistici e non è stato rilevato nessun rifiuto. Il campione aveva un’età mediana di 43 anni (età media 45 anni, range 18-92), rappresentato quasi in eguale misura da maschi e femmine, e composto per il 90% da cittadini italiani, mostrando una buona sovrapponibilità con l’afflusso globale dei cittadini al PS. Il 56% del campione ha un titolo di studio medio-basso, è disoccupato nel 2,4% dei casi e pensionato nel 20%.
La regressione logistica (Tabella 2) ha mostrato un buon livello di adattamento del modello ai dati (1). La curva ROC suggerisce che il modello individuato identifica correttamente i soggetti con accessi non appropriati nell’85% dei casi.
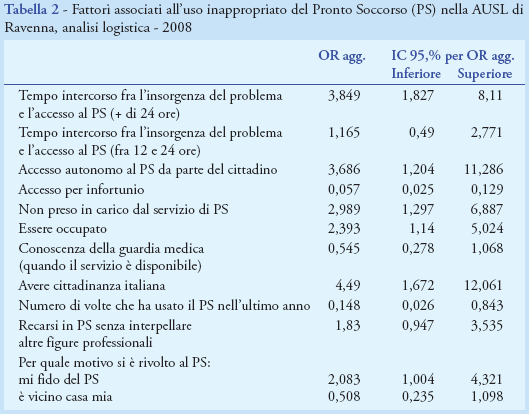
A parità dei diversi fattori considerati, le caratteristiche che sembrano descrivere meglio il rischio di effettuare un accesso non appropriato sono il tempo di attesa fra l’insorgenza del problema e l’accesso al PS, l’accesso autonomo al PS, la cittadinanza italiana, la condizione di occupazione lavorativa, la fiducia negli operatori del PS.
Rispetto al tempo atteso intercorso prima di recarsi al PS, si osserva un gradiente: al crescere del tempo aumenta costantemente la percentuale di accessi impropri. I soggetti che attendono più di 24 ore hanno un rischio 3,8 volte maggiore (IC 1,83-8,11) di accesso non appropriato. Relativamente alla modalità di invio al PS, i soggetti che vi si recano autonomamente effettuano una quota maggiore di accessi inappropriati (54% vs 37%), mostrando un rischio 3,6 volte maggiore rispetto alle altre modalità di accesso al servizio (IC 1,20-11,29), mentre i soggetti che vi si recano perché “si fidano” sono 2 volte più a rischio di effettuare un accesso improprio (IC 1,004-4,32). Infine, gli italiani sono 4,5 volte più a rischio degli stranieri di effettuare accessi non appropriati (IC 1,67-12,06) e le persone occupate sono 2,39 volte più a rischio rispetto a quelle non occupate (IC 1,14-5,02).
Utilizzando le definizioni operative di appropriatezza messe a punto dallo studio si può stimare che gli accessi identificabili come non appropriati rappresentano il 48% del campione totale. In particolare, con l’analisi del codice colore si può stimare che il 93% dei codici bianchi ed il 35% dei codici verdi siano inappropriati. Le ragioni per tali livelli di inappropriatezza possono riferirsi principalmente: alla percezione distorta di urgenza; all’ansia o al dolore percepito; alla non conoscenza di alternative nel territorio (2), dalla mancanza del medico di famiglia (3) alla vicinanza al proprio domicilio del PS; alla disponibilità sulle 24 ore; ai tempi ridotti di attesa (4, 5). Si osserva come il processo decisionale che porta il paziente a rivolgersi al PS in maniera non appropriata sia complesso e chiami in causa una serie di fattori sociali, psicologici, medici ed organizzativi. I risultati mostrano, tuttavia, come i fattori maggiormente associati all’uso non appropriato del PS non siano tanto caratteristiche psicologiche (percezione soggettiva di dolore, urgenza, gravità percepita) o organizzative (vicinanza all’abitazione, apertura continua, assenza del medico di famiglia) o di mancata conoscenza delle alternative territoriali, quanto l’etnia, la condizione occupazionale, la modalità di accesso al PS (auto invio), il tempo intercorso fra l’insorgenza del problema e la scelta di recarsi in PS, la fiducia nel PS. La presenza di sostegno sociale, infine, agisce invece come fattore protettivo rispetto a questa tipologia di accessi, confermando i risultati di precedenti indagini (2). Oltre alle differenze con altri studi in letteratura, i risultati della nostra indagine sembrano invalidare molti dei luoghi comuni che i professionisti riportano nel cercare di motivare gli accessi non appropriati, tendendo ad individuare come cause, fattori di competenza di altri professionisti o parti del sistema organizzativo. È tuttavia da sottolineare che la mancanza di un criterio condiviso in letteratura per identificare un accesso come non appropriato produce una minore confrontabilità dei risultati (6-8).
Riferimenti bibliografici
1. Hosmer DW, Lemeshow S. Applied logistic regression. New York: John Wiley;1989.
2. Padgett DK, Brodsky B. Psychosocial factors influenzing non-urgent use of the emergency room: a review of the literature and recommendations for research and improved service delivery. Social Science and Medicine 1992;35(9):1189-97.
3. Walsh M. The health belief model and use of accident and emergency services by the general public. Journal of Advanced Nursing 1995;22:694-9.
4. Murphy AW. Inappropriate attenders at accident and emergency department I: definition, incidence and reasons for attendance. Family Practice 1998;15(1):23-32.
5. Wood TCA, Cliff KS. Accident and emergency departments - Why people attend with minor injuries and ailments. Public Health 1986;100:15-20.
6. Belleri G. Accesso al Pronto Soccorso. L’urgenza differibile è quella degli altri. Occhio Clinico 2006;9:30-5.
7. AA.VV. Asl Lecco. Migliorare le prestazioni di Pronto Soccorso. Prospettive Sociali e Sanitarie 2003;9:5-9.
8. Mengoni A, Rappini V. La domanda non urgente al Pronto Soccorso: un’analisi. Mecosan 2007;16(62):61- 82.

 Bollettino epidemiologico nazionale
Bollettino epidemiologico nazionale