Differenze demografiche e geografiche nell'accesso a un percorso di cure strutturato per la gestione del diabete tipo 2 in Provincia di Reggio Emilia
Paola Ballotari1,2, Valeria Manicardi3, Marina Greci4 e Paolo Giorgi Rossi1,2
1Servizio Interaziendale di Epidemiologia, AUSL Reggio Emilia; 2Azienda Ospedaliera Arcispedale Santa Maria Nuova, IRCCS, Reggio Emilia; 3UOC di Medicina, Ospedale Franchini di Montecchio Emilia, AUSL Reggio Emilia; 4Dipartimento Cure Primarie, AUSL Reggio Emilia
SUMMARY (Geographic and demographic differences in access to structured-care settings for type 2 diabetes in the Reggio Emilia province, Italy) - According to Italian guidelines, two alternative appropriate care settings for type 2 diabetes should be set up: an integrated care setting (with shared management between the general practitioner and diabetes clinics) when type 2 diabetes is well-controlled; and an exclusive diabetes clinics care setting for the remaining cases. The guidelines do not envisage an exclusive general practitioner care setting for type 2 diabetes patients. The aim of this study was to quantify and characterize cases of type 2 diabetes that were not included in alternative appropriate care settings in the Reggio Emilia province. The study population consisted of type 2 diabetes prevalent cases extant at the end of 2012, as retrieved from the Reggio Emilia diabetes register. Investigated variables were sex, immigrant status and residence district. About one in five subjects with type 2 diabetes in the Reggio Emilia province was not attending a diabetes outpatient clinic. Females, subjects aged 70 or more, foreigners, and residents in the Reggio Emilia city district were more likely to be non-attenders. The results suggest the need to focus interventions on disadvantaged people to balance recruitment process within the province.
Key words: type 2 diabetes; healthcare delivery; inequality
Introduzione
Secondo le linee guida nazionali per il trattamento e la cura del diabete, le persone affette da diabete mellito tipo 2 (DM2) devono poter accedere alle cure specialistiche offerte dal Servizio Diabetologico (SD) che, nel caso di basso rischio (DM2 non complicati, con compenso glicemico stabile e che non assumono insulina rapida), può proporre al soggetto la gestione integrata (GI) e la conseguente condivisione del follow up con il medico di medicina generale (MMG), oppure può proporre la cura esclusiva da parte dello stesso SD. In nessun caso è prevista la gestione del DM2 esclusiva da parte dell'MMG.
Nella provincia di Reggio Emilia è attivo il Registro Provinciale del Diabete, in grado di identificare i soggetti residenti affetti dalla patologia e di classificarli in base al tipo di diabete e - in caso di DM2- al modello di cura a cui aderisce il paziente (1). In tal modo, è possibile quantificare e identificare i soggetti affetti da DM2 che non sono inclusi in un percorso di cure strutturato (PCS), ovvero che non sono né in GI né in SD. La letteratura esistente suggerisce che i pazienti diabetici non inseriti in un PCS hanno esiti peggiori in termini di outcome intermedi e presentano eccessi di rischio di ricovero ospedaliero, d’insorgenza di eventi cardiovascolari e di mortalità (2-5).
L’obiettivo di questo studio è di verificare se alcune caratteristiche demografiche dei pazienti con DM2, quali il sesso, l’età, lo status d’immigrato e il distretto di residenza, siano associate all’inclusione o meno in un PCS.
Materiali e metodi
Si tratta di uno studio cross-sectional in cui la popolazione in studio è costituita dai soggetti residenti nella provincia di Reggio Emilia al 31 dicembre 2012 affetti da DM2 in base alle informazioni contenute nel Registro Provinciale del Diabete. I non aderenti a un PCS sono stati suddivisi in due sottogruppi: (a) coloro che alla fine del 2012 non erano mai entrati in contatto con un SD; (b) coloro che lo erano stati in passato ma da almeno 4 anni non avevano avuto accessi all'SD, per cui definiti come "persi al follow up". La variabile di esito è essere/non essere incluso in un PCS e le covariate sono il sesso, l’età, lo status di immigrato e il distretto di residenza. Sono stati utilizzati due modelli logistici multivariati per stimare gli odds ratio (OR) e i relativi intervalli di confidenza al 95% (95% IC), per confrontare gli aderenti a un PCS prima vs gli sconosciuti agli SD (gruppo a) e poi vs i persi al follow up (gruppo b).
Risultati
Alla fine del 2012 i residenti con DM2 erano 27.828, il 90,8% della popolazione diabetica e il 5,3% di quella residente. Di questi, il 27,6% (7.672) era incluso in un percorso di gestione integrata, il 50,3% veniva seguito esclusivamente dall'SD (14.006) e il restante 22,1% (6.150) non era inserito in alcun PCS. Tra quest’ultimi, 4.737 (77,0%) non erano mai entrati in contatto con un SD e i restanti 1.413 (33,0%) persi al follow up. I dati (Tabella) mostrano un eccesso di rischio di non essere mai stati inclusi in un PCS maggiore per le donne rispetto agli uomini, per le persone con età maggiore o uguale a 70 anni rispetto alla classe di età centrale 50-69 anni e per gli stranieri rispetto agli italiani. La residenza in un distretto al di fuori del capoluogo di provincia è positivamente associata all’adesione a un PCS, tranne nel caso del distretto di Scandiano. Anche essere “persi al follow up” è condizione maggiormente associata all’essere donna, o avere un’età maggiore o uguale a 70 anni, mentre l’associazione con il distretto di residenza è più attenuata, con alcuni distretti meno urbanizzati che perdono il loro vantaggio rispetto al capoluogo.
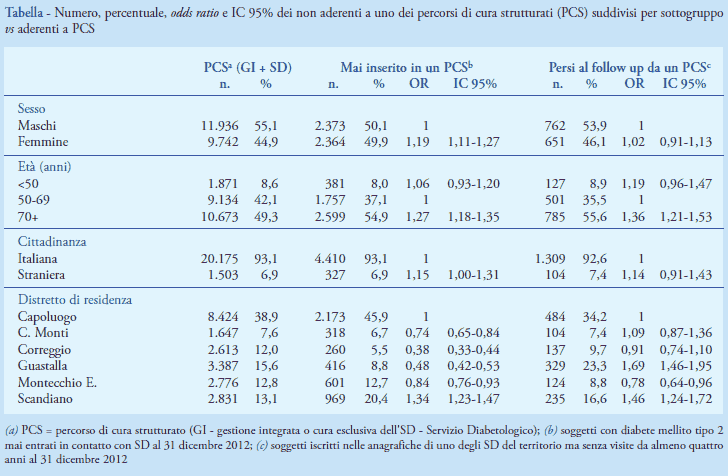
Conclusioni
Lo svantaggio delle donne e degli immigrati conferma i risultati ottenuti da altri studi sulla qualità delle cure del DM2 (6-8) e suggerisce che eventuali azioni per ridurre le disuguaglianze debbano considerare questi due segmenti di popolazione. La popolazione anziana potrebbe essere stata esclusa dai PCS per difficoltà oggettive, quali la residenza in strutture protette, l’immissione in percorsi di assistenza domiciliare integrata o per la presenza di comorbidità importanti. Le differenze tra distretti - a dispetto di una relativa omogeneità in termini di offerta e accessibilità ai servizi - denotano la necessità di armonizzare le procedure di presa in carico e di mantenimento della continuità delle cure.
Per conoscere le principali motivazioni che determinano il mancato accesso dei soggetti all'SD nel 2015 è stata condotta un’indagine campionaria presso gli MMG del capoluogo che ha coinvolto 150 soggetti selezionati casualmente dal gruppo non inserito in un PCS, da cui è emerso che quasi la metà del campione (45%) non afferisce per volontà propria (dati non pubblicati). Tali risultati, unitamente all’evidenza scientifica di un peggior decorso della patologia, richiamano l’attenzione sulla necessità di rafforzare l’attività di counselling al fine di inserire i pazienti in uno dei due PCS previsti e di prospettare un’analisi delle potenziali barriere che ostacolano l’accesso agli SD.
Dichiarazione sui conflitti di interesse
Gli autori dichiarano che non esiste alcun potenziale conflitto di interesse o alcuna relazione di natura finanziaria o personale con persone o con organizzazioni che possano influenzare in modo inappropriato lo svolgimento e i risultati di questo lavoro.
Riferimenti bibliografici
1. Ballotari P, Chiatamone Ranieri S, Vicentini M, et al. Building a populationbased diabetes register: an Italian experience. Diabetes Res Clin Pract 2014; 103(1):79-87.
2. Gnavi R, Picariello R, la Karaghiosoff L, et al. Determinants of quality in diabetes care process: The population-based Torino Study. Diabetes Care 2009; 32(11):1986-92.
3. Giorda C, Picariello R, Nada E, et al. The impact of adherence to screening guidelines and of diabetes clinics referral on morbidity and mortality in diabetes. PLoS One 2012;7(4):e33839.
4. Giorda CB, Picariello R, Nada E, et al. Comparison of direct costs of type 2 diabetes care: different care models with different outcomes. Nutr Metab Cardiovasc Dis 2014;24(7):717-24. 5. Baldo V, Lombardi S, Cocchio S, et al. Diabetes outcomes within integrated health care management programs. Prim Care Diabetes 2015;9(1):54-9.
6. Rossi MC, Cristofaro MR, Gentile S, et al. Sex disparities in the quality of diabetes care: biological and cultural factors may play a different role for different outcomes: a cross-sectional observational study from the AMD Annals initiative. Diabetes Care 2013; 36(10):3162-8.
7. Ballotari P, Ranieri SC, Luberto F, et al. Sex differences in cardiovascular mortality in diabetics and nondiabetic subjects: a population-based study (Italy). Int J Endocrinol 2015; 2015:914057.
8. Ballotari P, Caroli S, Ferrari F, et al. Differences in diabetes prevalence and inequalities in disease management and glycaemic control by immigrant status: a population-based study (Italy). BMC Public Health 2015;15:87.

 Bollettino epidemiologico nazionale
Bollettino epidemiologico nazionale