- dati nazionali
- impatto sulla salute
- scheda indicatore
- approfondimenti tecnici
- pubblicazioni nazionali
- pubblicazioni locali
- focus
Importanza per la salute
Il fumo passivo, ossia l’inalazione involontaria di fumo di tabacco disperso nell’ambiente, che comprende il fumo prodotto sia dalla combustione lenta della sigaretta o di altro prodotto del tabacco da fumo (come sigari, pipe e sigaretti) sia dall’espirazione del fumo dal fumatore, diluito con aria dell’ambiente, è a tutt’oggi una delle esposizioni più importanti e più diffuse nell’ambiente confinato. Le sostanze emesse vengono assorbite anche dagli arredi che le rilasciano lentamente (fenomeno detto “fumo di terza mano”), cosicché l’esposizione al fumo passivo dura per un tempo di gran lunga superiore rispetto a quando sono state esalate; non esiste un livello soglia al di sotto del quale il fumo di tabacco ambientale sia innocuo. L’esposizione al fumo passivo comporta l’inalazione involontaria di sostanze cancerogene e di altri componenti tossici e nocivi per la salute, aumentando il rischio di gravi patologie; i bambini con almeno un genitore fumatore incorrono in infezioni delle basse vie respiratorie, in asma bronchiale e otite media, mentre gli adulti esposti al fumo in casa e/o sul lavoro sono affetti da malattie ischemiche del cuore, cancro del polmone, esacerbazione di asma bronchiale e sintomi respiratori.
In Italia, il fumo passivo sarebbe responsabile di un migliaio di morti l’anno e il rischio cumulativo di morte per tumore polmonare è di un morto ogni 1000 persone esposte al fumo passivo, un valore comunque elevato anche se di molto inferiore a quello dei fumatori attivi (380 morti ogni 1000 fumatori).
Nello scenario europeo, il nostro Paese è sempre stato all’avanguardia in materia di tutela dei non fumatori: la prima norma è stata la Legge n. 584 dell’11 novembre 1975, che stabiliva il “Divieto di fumare in determinati locali e sui mezzi di trasporto pubblico”, tra cui le corsie degli ospedali, le aule scolastiche, le sale d’attesa delle stazioni, i locali chiusi adibiti a pubblica riunione, i cinema, le sale da ballo. La Direttiva del Presidente del Consiglio dei Ministri del 14 dicembre 1995, “Divieto di fumo in determinati locali della pubblica amministrazione o dei gestori di servizi pubblici”, ha poi esteso il divieto di fumo ai locali destinati al ricevimento del pubblico per l’erogazione di servizi pubblici e utilizzati dalla pubblica amministrazione, dalle aziende pubbliche e dai privati esercenti servizi pubblici.
Pur avendo contribuito alla progressiva riduzione della prevalenza dei fumatori, i limiti di queste normative sono stati superati con la Legge 3 del 16 gennaio 2003 (art. 51), “Tutela della salute dei non fumatori”, che ha esteso il divieto di fumo a tutti i locali chiusi (compresi i luoghi di lavoro privati o non aperti al pubblico, gli esercizi commerciali e di ristorazione, i luoghi di svago, palestre, centri sportivi), con le sole eccezioni dei locali riservati ai fumatori e degli ambiti strettamente privati (abitazioni civili). L’Italia è stata il primo grande Paese europeo a introdurre una normativa per regolamentare il fumo in tutti i luoghi chiusi pubblici e privati, compresi i luoghi di lavoro e le strutture del settore dell’ospitalità ed è stata considerata un modello di intervento efficace in sanità pubblica che molti Paesi in Europa e nel mondo hanno replicato introducendo legislazioni a tutela dal fumo passivo, in alcuni casi anche più restrittive (non prevedendo, ad esempio, la possibilità di attrezzare sale per fumatori). Un ulteriore passo in avanti è stato fatto infine con il Decreto lgs. n. 6 del 12 gennaio 2016 che recepisce la Direttiva 2014/40/Ue sul ravvicinamento delle disposizioni legislative, regolamentari e amministrative degli Stati membri relative alla lavorazione, presentazione e vendita dei prodotti del tabacco e dei prodotti correlati, che abroga la direttiva 2001/37/Ce.
Uno dei principali esiti di salute con cui viene misurata l’efficacia dei divieti di fumo è l’andamento dei ricoveri ospedalieri per infarto acuto del miocardio: in Italia, si rileva una riduzione degli eventi coronarici acuti tra il 2004 e gli anni successivi all’introduzione della legge con valori che vanno dal -4% al -13% dei ricoveri per infarto tra le persone in età lavorativa (inferiore ai 70 anni). Tali risultati sono coerenti anche con quanto rilevato in altre parti del mondo (ad esempio: Irlanda -14% e New York -8%).
Indicatori Passi: esposizione passiva al fumo di tabacco
Definizioni operative
- Case libere dal fumo corrisponde alla percentuale di rispondenti, che dichiarano che nella loro abitazione non è consentito fumare in alcuna stanza.
- Case libere dal fumo in presenza di minori di 15 anni è la percentuale di rispondenti, che dichiarano che nella loro abitazione, in cui vivono minori di età fino a 14 anni (compresi), non è consentito fumare in alcuna stanza.
- Rispetto del divieto di fumo nei locali pubblici corrisponde alla percentuale di coloro che rispondono “sempre” o “quasi sempre” alla domanda sul rispetto del divieto di fumo nei locali pubblici (come bar, ristoranti, enoteche, pub) frequentati negli ultimi 30 giorni.
- Rispetto del divieto di fumo nei luoghi di lavoro è misurato dalla percentuale di coloro che lavorano in locali chiusi, che rispondono “sempre” o “quasi sempre” alla domanda sul rispetto del divieto di fumo sul luogo di lavoro.
Consulta anche le informazioni generali con le caratteristiche degli indicatori Passi, e gli approfondimenti dedicati.
Scheda indicatore: case libere dal fumo
| Popolazione di riferimento |
Residenti in un Comune della Asl e iscritti all’anagrafe assistiti della Asl, in età 18-69 anni. |
|
Numeratore |
Persone di età 18-69 anni che riferiscono che nella loro abitazione non è consentito fumare in alcuna stanza. |
|
Denominatore |
Intervistati che hanno risposto alla domanda relativa alle abitudini sul fumo all’interno della casa, esclusi i “non so/non ricordo”; il denominatore corrisponde in pratica all’intero campione. |
|
Misure di frequenza |
Prevalenza annuale (sulla popolazione di 18-69 anni), con intervalli di confidenza al 95%. |
|
Intervallo temporale di riferimento per la definizione di caso |
L’indicatore fa riferimento ai comportamenti abituali tenuti nell’ambiente domestico. |
|
Significato per la salute pubblica |
Nell’adulto, l’esposizione al fumo passivo di tabacco è associato a patologie respiratorie e cardiovascolari. |
|
Limiti dell’indicatore |
L’indicatore è soggetto a distorsione legata alla desiderabilità sociale. |
Scheda indicatore: case libere dal fumo, dove vivono di minori di 15 anni
|
Popolazione di riferimento |
Residenti in un Comune della Asl e iscritti all’anagrafe assistiti della Asl, in età 18-69 anni. |
|
Numeratore |
Persone di età 18-69 anni che dichiarano di convivere con un minore di anni 15 e che riferiscono che nella loro abitazione non è consentito fumare in alcuna stanza. |
|
Denominatore |
Intervistati che riferiscono di convivere con un minore di anni 15 e hanno risposto alla domanda relativa alle abitudini sul fumo all’interno della casa, esclusi i “non so/non ricordo”. |
|
Misure di frequenza |
Prevalenza annuale (sulla popolazione di 18-69 anni), con intervalli di confidenza al 95%. |
|
Intervallo temporale di riferimento per la definizione di caso |
L’indicatore fa riferimento ai comportamenti abituali tenuti nell’ambiente domestico. |
|
Significato per la salute pubblica |
Nell’adulto, l’esposizione al fumo di tabacco ambientale è associato a patologie respiratorie, cardiovascolari e respiratorie; nei bambini è associato a otite media, induzione o esacerbazione di asma, bronchite e polmonite. |
|
Limiti dell’indicatore |
L’indicatore è soggetto a distorsione legata alla desiderabilità sociale, ancora più accentuata dal senso di responsabilità per l’esposizione dei bambini al fumo passivo. |
Scheda indicatore: rispetto del divieto di fumo nei locali pubblici
|
Popolazione di riferimento |
Residenti in un Comune della Asl e iscritti all’anagrafe assistiti della Asl, in età 18-69 anni. |
|
Numeratore |
Persone di età 18-69 anni che nei 30 giorni precedenti l’intervista hanno frequentato locali pubblici (come bar, ristoranti, enoteche, pub) e che riferiscono che il divieto di fumare nei locali pubblici (obbligatorio in base alla Legge 3/2003) è rispettato sempre o quasi sempre. |
|
Denominatore |
Intervistati che nei 30 giorni precedenti l’intervista hanno frequentato locali pubblici (come bar, ristoranti, enoteche, pub) e che hanno risposto alla domanda sul rispetto del divieto di fumo nei locali pubblici, esclusi i “non so/non ricordo”. |
|
Misure di frequenza |
Prevalenza annuale (sulla popolazione di 18-69 anni), con intervalli di confidenza al 95%. |
|
Intervallo temporale di riferimento per la definizione di caso |
30 giorni. |
|
Significato per la salute pubblica |
L’indicatore è impiegato per valutare la corretta applicazione della Legge 3/2003 sul divieto di fumo nei locali aperti al pubblico. Nell’adulto, l’esposizione al fumo passivo di tabacco è associato a patologie respiratorie e cardiovascolari. |
|
Limiti dell’indicatore |
La domanda non consente di individuare l’area geografica dove si trovano i locali pubblici frequentati dal rispondente negli ultimi 30 giorni; tuttavia trattandosi di un comportamento abituale, si può presumere che, nella maggior parte dei casi, i locali frequentati siano situati nel territorio di residenza del rispondente. Trattandosi di un comportamento oggetto di divieto e sanzionato, l’informazione riferita potrebbe essere soggetto a distorsione legata alla desiderabilità sociale. |
Scheda indicatore: rispetto del divieto di fumo sul luogo di lavoro
|
Popolazione di riferimento |
Residenti in un Comune della Asl e iscritti all’anagrafe assistiti della Asl, in età 18-69 anni. |
|
Numeratore |
Persone che dichiarano di lavorare in ambienti chiusi e che rispondono “sempre” o “quasi sempre” alla domanda sul rispetto sul divieto di fumo sul luogo di lavoro. |
|
Denominatore |
Persone che dichiarano di lavorare in ambienti chiusi e che hanno risposto alla domanda sul rispetto del divieto di fumo sul luogo di lavoro, esclusi coloro che lavorano da soli e i “non so/non ricordo”. |
|
Misure di frequenza |
Prevalenza annuale (sulla popolazione di 18-69 anni), con intervalli di confidenza al 95%. |
|
Intervallo temporale di riferimento per la definizione di caso |
L’indicatore fa riferimento alla situazione abituale nell’ambiente di lavoro. |
|
Significato per la salute pubblica |
L’indicatore è impiegato per valutare la corretta applicazione della legge sul divieto di fumo sui luoghi di lavoro. Nell’adulto, l’esposizione al fumo passivo di tabacco è associato a patologie respiratorie e cardiovascolari. L’esposizione sui luoghi di lavoro è associata a più frequenti assenze dal lavoro, conflitti e possibilità di contenzioso giudiziario con richiesta di risarcimento da parte del lavoratore. |
|
Limiti dell’indicatore |
Trattandosi di un comportamento oggetto di divieto e sanzionato, il giudizio potrebbe essere soggetto a distorsione legata alla desiderabilità sociale. |
Il fumo passivo: capire meglio il problema
A cura del Gruppo promotore di tobacco-endgame
2 aprile 2015 - Il fumo che i fumatori immettono nell’ambiente è una miscela di gas e particelle fini composte da:
- fumo che si forma dalla combustione del tabacco delle sigarette, sigari, o pipe [1, 2]
- fumo esalato o espirato da chi fuma [2]
- otre 7000 sostanze chimiche, di cui centinaia sono tossiche e circa 70 possono causare il cancro [1].
L’esposizione dei non fumatori, che provoca gravi danni alla loro salute (pdf 83 kb), si verifica nelle abitazioni e nei luoghi di lavoro, ma anche in ristoranti, bar e all’interno degli abitacoli dei veicoli, come le automobili. Siccome, in un ambiente chiuso, l’esposizione al fumo non si elimina separando e allontanando i fumatori dai non fumatori, né depurando l’aria o ventilando la stanza con l’apertura delle finestre [3], il solo modo per proteggere pienamente i non fumatori dal fumo negli ambient chiusi è quello di eliminare il fumo negli ambienti chiusi (indoor) [3].
In Italia, il fumo nei locali pubblici e nei luoghi di lavoro chiusi è vietato dalla Legge (art.51 della Legge 3/2003), mentre è ancora dibattuta la possibilità di vietare per legge il fumo in auto in cui viaggiano anche bambini e, solo a livello locale, esistono iniziative volte a ridurre l’esposizione al fumo passivo nelle abitazioni private.
Effetti sulla salute dei bambini
Nei bambini, l’esposizione al fumo passivo causa [1, 3, 4]:
- infezioni dell’orecchio
- attacchi di asma più frequenti e severi
- sintomi respiratori, come tosse, respiro sibilante, starnuti, affanno
- infezioni della basse vie respiratorie, come bronchiolite o polmonite
- meningite
- basso peso alla nascita, per i nati da donne esposte al fumo passivo
- aumento del rischio di morte improvvisa del lattante (sudden infant death syndrome - SIDS)
- i bambini che vivono in casa con persone che fumano hanno il 90% di probabilità in più di diventare essi stessi fumatori.
Effetti sulla salute degli adulti
Negli adulti che non hanno mai fumato, il fumo passivo può causare malattie cardiovascolari e cancro del polmone [1, 6].
Malattie cardiovascolari
- I non fumatori che ispirano passivamente fumo di tabacco subiscono effetti dannosi immediati sul sistema cardiovascolare con aumento del rischio di attacco cardiaco. Le persone che hanno già una malattia cardiaca sono particolarmente a rischio [1, 3, 6].
- Per i non fumatori esposti a fumo passivo il rischio di malattia cardiaca aumenta del 25–30% [3].
- L’esposizione a fumo passivo è causa di ictus cerebrale [1].
Cancro del polmone
Per i non fumatori esposti a fumo passivo in casa a sul luogo di lavoro il rischio di cancro del polmone aumenta del 20–30% [3, 5].
Cose da sapere sui danni del fumo passivo
- Non c’è un livello di esposizione al fumo passivo che non comporti rischi per la salute: anche una breve esposizione può rivelarsi dannosa [1, 3, 6].
- Le leggi per gli ambienti liberi dal fumo riducono il rischio di malattie cardiache e di cancro del polmone tra in non fumatori [1].
- Eliminare il fumo negli ambienti chiusi è il solo modo per proteggere pienamente i non fumatori dall’esposizione al fumo passivo, perché la separazione dalle persone che fumano nella stessa camera, la depurazione dell’aria, tenere le finestre aperte e la ventilazione degli edifici non eliminano l’esposizione al fumo passivo [3].
È applicata davvero in Italia la legge sul divieto di fumo?
In Italia la legge sul divieto di fumo nei locali aperti al pubblico, inclusi i luoghi di lavoro, è in vigore dal gennaio 2005. Sebbene la legge consenta di fumare in locali dotati di impianti di aerazione, meno del 2% dei locali pubblici sono dotati di tali impianti che sono molto costosi.
Diversi studi sono stati effettuati per valutare in che misura il divieto sia stato effettivamente applicato: si rilevano il numero di ispezioni effettuate e le sanzioni elevate.
Nel 2011-2012 è stato ispezionato un campione di esercizi pubblici, luoghi di lavoro e di ambienti sanitari e rilevati segni diretti o indiretti di fumo, dalla presenza di persone che fumano o di cicche, all’odore di fumo, e si è rilevato che il divieto era rispettato nel 95% dei casi [7].
Inoltre, dal 2008, Passi effettua il monitoraggio continuo intervistando un campione rappresentativo di adulti tra 18 e 69 anni [8]. I dati sono concordi nel confermare che il divieto di fumo è ampiamente, anche se non completamente, rispettato in Italia: sia nei locali pubblici che nei luoghi di lavoro il divieto è sostanzialmente rispettato per circa il 90% dei rispondenti. L’andamento è stato in crescita in questi anni, pur con una differenza tra Nord e Sud del Paese, anche se i controlli delle forze dell’ordine e delle aziende sanitarie sono relativamente rari. Tuttavia, alcuni specifici gruppi della popolazione, in particolare i giovani, sono ancora frequentemente esposti, sia nei locali pubblici che in quelli privati [9].
Non del tutto inaspettatamente, anche nelle abitazioni private, per cui non esistono norme che vietano di fumare, è andata aumentando la percentuale di adulti che vivono in case in cui è vietato fumare dappertutto. Un dato questo che segnala la crescente consapevolezza degli italiani relativamente al bisogno di eliminare completamente l’esposizione al fumo passivo.
Locali liberi dal fumo in Italia (2008-2013)
Percentuali di adulti 18-69 anni che riferiscono che il divieto di fumo è rispettato (sempre/quasi sempre) o che nella propria abitazione è vietato fumare dappertutto (Dati Passi)
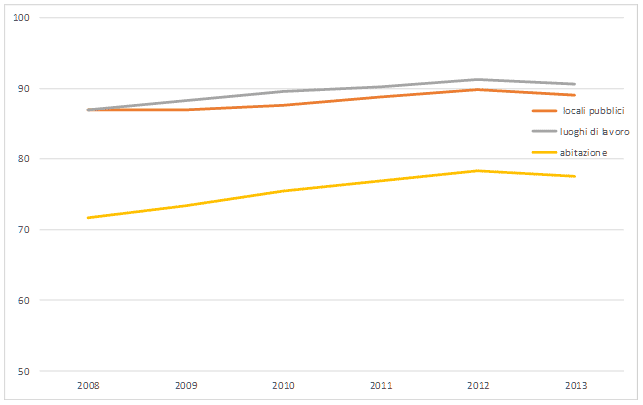
Public opinion is a critical element for the successful implementation of the legislation (Braverman et al. 2010)
Quali benefici di salute sono stati conseguiti grazie al divieto di fumare nei luoghi aperti al pubblico?
Dopo l’introduzione del divieto di fumare nei luoghi aperti al pubblico, in Italia, è stata rilevata la riduzione del 4% dei ricoveri ospedalieri per infarto del miocardio, tra le persone con meno di 70 anni. Nella comunità, un effetto di queste dimensioni è paragonabile all’effetto che si è ottenuto con la terapia antipertensiva oppure all’effetto che si è ottenuto con le statine per ridurre il colesterolo o infine all’effetto del trattamento precoce degli infarti, mentre non sono paragonabili i costi che, nel caso del divieto di fumo nei locali pubblici, sono irrilevanti [10].
Quali sono le situazioni e gli ambienti in cui l’esposizione al fumo passivo è più frequente in Italia oggi
- La casa è rimasta la sorgente principale di esposizione a fumo passivo in Italia. L’esposizione è particolarmente grave per i bambini ed è più frequente nelle famiglie di bassa condizione socio-economica, essendo legata all’abitudine al fumo dei genitori. Se il padre o la madre o entrambi i genitori fumano l’esposizione nei bambini è rispettivamente 3, 6 o 9 volte superiore di quella riscontrata in bambini con genitori non fumatori.
- Gli abitacoli delle auto si riempiono di fumo quando ci sono persone che fumano. Con il finestrino parzialmente aperto non si previene l’accumulo di sostanze inquinanti; anche quando è completamente aperto, vengono rimossi il particolato grossolano e le sostanze volatili ma non il particolato sub micrometrico. Nel 2010, da una rilevazione effettuata nella Regione Veneto, è risultato che nel 7% dei veicoli circolanti si fumava a bordo e nell’1% dei veicoli si fumava in presenza di bambini a bordo [11]. Quando intervistati, i fumatori in maggioranza (66%) affermano di fumare mentre sono alla guida e il 21% fuma in auto anche quando trasporta i bambini [12].
- Gli spazi prospicienti i locali pubblici, i cosiddetti dehors esterni con tavolini per la somministrazione di cibo e bevande, coperti da tetto e spesso anche chiusi lateralmente su 3 lati, dotati di stufe a fungo per il riscaldamento. In questi ambienti, quando è stata misurata, la concentrazione di nicotina, è risultata pari all’incirca a 8 microgrammi per metro cubo di aria, il livello che si raggiungeva nei locali prima che fosse applicato il divieto.
- Le sale fumatori negli spazi indoor all’interno dei bingo e di alcune discoteche o ristoranti, dove gli addetti alla somministrazione sono esposti al fumo di tabacco nell’ambiente.
- Gli spazi esterni, parzialmente chiusi, prospicienti edifici pubblici e ospedali, dove proprio a causa del divieto di fumare all’interno, le persone si fermano per fumare. Quando questi spazi sono coperti o semi-chiusi vi si addensano livelli inaccettabili di fumo [13].
Gli italiani e il divieto di fumare nei luoghi chiusi
Gli italiani si sono mostrati via via sempre più favorevoli all’estensione degli ambienti liberi dal fumo: se prima della legge, l’83% degli italiani era d’accordo con il divieto di fumare in luoghi pubblici come bar e ristoranti, dopo l’entrata in vigore della legge, nel 2006, la percentuale di favorevoli è salita al 94%. In confronto agli altri Paesi europei, in Italia il supporto della popolazione al divieto di fumo è il più elevato: sia se il divieto riguarda l’ufficio o il luogo di lavoro, sia se riguarda bar o ristoranti, la percentuale di adulti totalmente in favore è circa il 90% [14].
Anche per quanto riguarda le automobili, l’80% si dichiara favorevole a estendere il divieto di fumare alle auto, con e senza bambini a bordo ed alle aree esterne immediatamente prospicienti ospedali ed edifici pubblici [12].
Che cosa resta da fare per eliminare l’esposizione al fumo passivo
L’esposizione al fumo passivo andrebbe eliminata del tutto perché causa danni gravi per la salute e peggiora la qualità della convivenza civile. Aumentando sempre di più gli ambienti liberi dal fumo si proteggono i non fumatori, soprattutto quelli più vulnerabili come i bambini. Oltre che giustificato in termini di salute, agire per eliminare il fumo passivo, che danneggia persone costrette a ispirarlo involontariamente, è giustificato anche sotto il profilo dell’etica.
Le misure che hanno dimostrato di essere efficaci sono quelle che mirano a:
- aumentare la consapevolezza della nocività del fumo passivo
- far rispettare il divieto nei luoghi aperti al pubblico e in quelli di lavoro
- aggiornare le norme per evitare che vengano aggirate, come avviene per i dehors
- adottare regole condivise che vietino di fumare nelle abitazioni e in auto per evitare di danneggiare la salute.
Si tratta di una miscela di informazione efficace, norme ben progettate e di interventi diretti a farle rispettare, come la vigilanza, i controlli e il monitoraggio.
L’appoggio della maggioranza della popolazione esiste.
Riferimenti
- U.S. Department of Health and Human Services. The Health Consequences of Smoking—50 Years of Progress: A Report of the Surgeon General.Atlanta: U.S. Department of Health and Human Services, Centers for Disease Control and Prevention, National Center for Chronic Disease Prevention and Health Promotion, Office on Smoking and Health, 2014 [consultato 10.1.2015].
- National Toxicology Program. Report on Carcinogens, Twelfth Edition. [PDF–7.22 MB] Research Triangle Park (NC): U.S. Department of Health and Human Sciences, National Institute of Environmental Health Sciences, National Toxicology Program, 2011 [consultato 10.1.2015].
- U.S. Department of Health and Human Services. The Health Consequences of Involuntary Exposure to Tobacco Smoke: A Report of the Surgeon General. Atlanta: U.S. Department of Health and Human Services, Centers for Disease Control and Prevention, National Center for Chronic Disease Prevention and Health Promotion, Office on Smoking and Health, 2006 [consultato 10.1.2015].
- Royal College of Physicians. Passive smoking and children. A report by the Tobacco advisory Group. RCP, London, 2010. https://www.rcplondon.ac.uk/sites/... [consultato 10.1.2015]
- IARC (2004). Tobacco smoke and involuntary smoking. IARC Monogr Eval Carcinog Risks Hum, 83: 1–1438. PMID:15285078
- Institute of Medicine. Secondhand Smoke Exposure and Cardiovascular Effects: Making Sense of the Evidence [PDF–707.47 KB]. Washington: National Academy of Sciences, Institute of Medicine, 2009 [consultato 10.1.2015].
- Regione del Veneto. Monitoraggio dell’osservanza della normativa inerente il divieto di fumare negli ambienti di vita e di lavoro. Venezia, 2012 . Accessibile all’indirizzo: https://www.salute.gov.it/... [consultato 10.1.2015]
- Minardi V, Gorini G, Carreras G, Masocco M, Ferrante G, Possenti V, Quarchioni E, Spizzichino L, Galeone D, Vasselli S, Salmaso S. Compliance with the smoking ban in Italy 8 years after its application. Int J Public Health. 2014 Jun;59(3):549-54. doi: 10.1007/s00038-014-0543-0. Epub 2014 Mar 7.
- Martínez-Sánchez JM1, Gallus S, Zuccaro P, Colombo P, Fernández E, Manzari M, La Vecchia C.. Exposure to secondhand smoke in Italian non-smokers 5 years after the Italian smoking ban. Eur J Public Health. 2012 Oct;22(5):707-12. Epub 2011 Nov 23
- Barone-Adesi F, Gasparrini A, Vizzini L, Merletti F, Richiardi L. Effects of Italian smoking regulation on rates of hospital admission for acute coronary events: a country-wide study. PLoS One. 2011 Mar 2;6(3):e17419. doi: 10.1371/journal.pone.0017419.
- Sbrogiò L, Frison G, Tagliapietra L, Michieletto F, Allegri F, De Marco C, Mazza R, Boffi R, Ruprecht AA, Invernizzi G. Observed smoking in car: results of a study of the Regional Health Prevention Service of Veneto, Northern Italy. Epidemiol Prev. 2010 Jan-Apr;34(1-2):43-7
- Martínez-Sánchez JM1, Gallus S, Lugo A, Fernández E, Invernizzi G, Colombo P, Pacifici R, La Vecchia C. Smoking while driving and public support for car smoking bans in Italy. Tob Control. 2014 May;23(3):238-43. doi: 10.1136/tobaccocontrol-2012-050700. Epub 2012 Dec 21.
- Lopez MJ, Fernandez E, Gorini G, Moshammer H, Polanska K, et al. (2012) Exposure to Secondhand Smoke in Terraces and Other Outdoor Areas of Hospitality Venues in Eight European Countries. PLoS ONE 7(8): e42130. doi:10.1371/journal.pone.0042130. http://www.ncbi.nlm.nih.gov/... [consultato 10.1.2015]
- The Gallup Organisation – Survey on Tobacco. Analytical Report Flash EuroBarometer No 253. Bruxelles March 2009. http://ec.europa.eu/...
Pubblicazioni nazionali
Report nazionale
- rapporto nazionale Passi 2013
- rapporto nazionale Passi 2012
- rapporto nazionale Passi 2011
- rapporto nazionale Passi 2010
- rapporto nazionale Passi 2009
- rapporto nazionale Passi 2008 (pdf 1,2 Mb)
- la sintesi del rapporto nazionale Passi 2007 (pdf 1,7 Mb).
Prodotti di comunicazione: schede fronte-retro e report tematici
-
la scheda tematica “L'abitudine al fumo in Italia - Dati 2014-2017 del sistema di sorveglianza Passi” (pdf 574 kb)
-
la scheda fronte-retro “Abitudine al fumo di sigaretta in Italia: dati Passi (2010-2013) e Passi d’Argento (2012)” (pdf 834 kb)
-
la scheda fronte retro con i dati 2012 sul fumo (pdf 780 kb)
- Scheda fronte retro con i dati Passi 2011 (pdf 1,3 Mb), pubblicata in occasione della Giornata mondiale contro il fumo 2012 (31 maggio 2012)
- Giornata mondiale contro il fumo 2010 (31 maggio 2010) e iniziative sul territorio
- Giornata mondiale contro il fumo 2009 (31 maggio 2009)
- Giornata mondiale contro il fumo 2008 (31 maggio 2008)
Riviste nazionali
- Fumo: prevalenza in calo per tutti, ma resta il divario tra categorie socioeconomiche 2012
- Cresce il rispetto delle norme antifumo nei locali pubblici, ma permangono importanti differenze tra Centro, Nord e Sud 2011
Pubblicazioni locali
Dati sul consumo di alcol sono disponibili anche a livello locale sia all’interno dei report regionali e aziendali, che riassumono i risultati annuali della sorveglianza, sia in pubblicazioni specifiche (rapporti dedicati, schede tematiche, ecc).
Consulta le pubblicazioni locali di:
- Abruzzo (pubblicazioni regionali, pubblicazioni aziendali)
- Calabria (pubblicazioni regionali, pubblicazioni aziendali)
- Campania (pubblicazioni regionali, pubblicazioni aziendali)
- Emilia-Romagna (pubblicazioni regionali, pubblicazioni aziendali)
- Friuli Venezia Giulia (pubblicazioni regionali, pubblicazioni aziendali)
- Lazio (pubblicazioni regionali, pubblicazioni aziendali)
- Liguria (pubblicazioni regionali, pubblicazioni aziendali)
- Lombardia (pubblicazioni aziendali)
- Marche (pubblicazioni regionali, pubblicazioni aziendali)
- Piemonte (pubblicazioni regionali, pubblicazioni aziendali)
- Provincia autonoma di Bolzano (pubblicazioni regionali)
- Provincia autonoma di Trento (pubblicazioni regionali, pubblicazioni aziendali)
- Puglia (pubblicazioni regionali, pubblicazioni aziendali)
- Sardegna (pubblicazioni regionali)
- Sicilia (pubblicazioni regionali, pubblicazioni aziendali)
- Toscana (pubblicazioni regionali, pubblicazioni aziendali)
- Umbria (pubblicazioni regionali, pubblicazioni aziendali)
- Valle d'Aosta (pubblicazioni regionali)
- Veneto (pubblicazioni regionali, pubblicazioni aziendali)
Focus
- “ World No Tobacco Day 2017: Tabacco - una minaccia per lo sviluppo” approfondimento pubblicato a mmarzo 2017 in P_News n°2), la newsletter a cura di Paolo D’Argenio, Susanna Lana e del Gruppo Tecnico Passi e Passi d’Argento
- il report “Il contributo di Passi alla sorveglianza sull’uso della sigaretta elettronica in Italia”, pubblicato dalla sorveglianza a luglio 2015. Accompagna l’uscita del documento Passi anche una riflessione di Roberta Pacifici (Reparto Farmacodipendenza, Tossicodipendenza e Doping, Osservatorio Fumo, Alcol e Droga – Ossfad, Istituto superiore di sanità) sul fenomeno della e-cig: “ E-cig: vigilare sul fenomeno e sulla sua gestione normativa e sanitaria”
- approfondimento tematico sul calcolo della mortalità attribuibile al fumo (luglio 2010)
- presentazione (ppt 2,9 Mb) sulla mortalità attribuibile al fumo in Italia (luglio 2010)
