Stato funzionale e qualità di vita in un campione di pazienti sottoposti a protesi totale dell'anca nella Provincia Autonoma di Trento nel 2019. Valutazione pre e post intervento*
Silvano Piffera, Cristiana Armarolib, Antonella D’Alpaosb, Marco Molinaric, Luca Maregad, Enrico Ciminelloe,f, Marina Torree
a già Azienda Provinciale per i Servizi Sanitari della Provincia Autonoma di Trento
b Servizio Epidemiologia Clinica e Valutativa, Azienda Provinciale per i Servizi Sanitari della Provincia Autonoma di Trento
c Unità Operativa di Ortopedia e Traumatologia, Ospedale di Cavalese, Azienda Provinciale per i Servizi Sanitari della Provincia Autonoma di Trento
d Reparto di Ortopedia, Ospedale S. Camillo, Trento
e Segreteria Scientifica della Presidenza, Istituto Superiore di Sanità, Roma
f Dipartimento di Scienze Statistiche, Sapienza Università di Roma
Citare come segue: Piffer S, Armaroli C, D’Alpaos A, Molinari M, Marega L, Ciminello E, Torre M. Stato funzionale e qualità di vita in un campione di pazienti sottoposti a protesi totale dell'anca nella Provincia Autonoma di Trento nel 2019. Valutazione pre e post intervento. Boll Epidemiol Naz 2022;3(2):20-29. DOI: https://doi.org/10.53225/BEN_044
Functional status and quality of life in a sample of patients undergoing total hip replacement in the Autonomous Province of Trento (Italy) in 2019. Pre and post-intervention outcome evaluation
Introduction
Hip osteoarthritis is one of the main causes of functional disability, in particular in the elderly. Arthroplasty registries are useful tools to early detect implant failures. Assessing patients’ quality of life by using PROMs (Patient Reported Outcome Measures), before and after total hip replacements, can complement the registry activity and allows measuring outcomes before the failure of the implant.
Materials and methods
HOOS (Hip disability and Osteoarthritis Outcome Score) questionnaire was administered to 43 patients before and after elective hip replacements, performed in six hospitals of the Autonomous Province of Trento, from 1.5.2019 to 30.6.2019. The evaluation domains of HOOS concern symptoms, pain, Activities of Daily Living (ADL), Sport and Quality Of Life (QOL). Comparisons are made between average and median scores collected pre- and post-surgery by T-test and boxplots, considering sex, age group (<65, 65-74, >74) and type of hospital (public, private).
Results
Data analysis shows an average improvement in postoperative quality of life that is statistically significant for all patients in all five domains. For the domains relating to pain, symptoms, ADL and QOL, significance also remains stratified by sex, age and type of hospitalization facility.
Discussion and conclusions
The study tested a possible process of administration and analysis of the HOOS questionnaire on a sample of patients. Results were appreciated by the clinicians and the medical management. Limitations due to the low sample size and the way in which patients were selected need to be further investigated. The use of the short form of the questionnaire will be considered in future studies in order to increase hospitals and patients participation.
Key words: registries; patient reported outcome measures; hip prosthesis
Introduzione
L’artrosi dell’anca costituisce una delle cause principali di declino funzionale e disabilità nell’anziano (1). Dagli anni ‘60 la chirurgia protesica dell’anca ha vissuto un importante sviluppo e, come intervento sostitutivo, ha dimostrato di migliorare la qualità di vita dei pazienti operati nel medio termine, con un buon grado di soddisfazione e un guadagno nella funzionalità (2). Tale intervento si è diffuso negli ultimi venti anni in molti Paesi, garantendo risultati efficaci sia a breve che a lungo termine, al punto da essere definito, in una review pubblicata da The Lancet, come l’operazione del secolo (3). Un ulteriore aumento è previsto in futuro, anche in relazione al progressivo invecchiamento della popolazione ma, soprattutto, all’allargamento dell’indicazione all’intervento a fasce di età sempre più giovani (4).
In Italia si è assistito a un importante incremento del numero di interventi di sostituzione elettiva dell’anca che è passato da 40.060 nel 2001 a 71.626 nel 2019 (+ 79%), con un incremento medio annuo pari al 3,3% (5). Purtroppo anche i fallimenti dell’impianto, con la conseguente necessità di intervenire per sostituire la protesi (la cosiddetta revisione), sono in continua crescita e mostrano come cause più frequenti la lussazione o la mobilizzazione (6). Generalmente sono gli uomini a presentare un maggior rischio di revisione per qualsiasi causa rispetto alle donne (7); tuttavia, quando gli studi sono stratificati per area geografica, negli Stati Uniti si osserva il risultato opposto, con un maggior rischio di revisione delle donne rispetto agli uomini (7, 8). I registri di artroprotesi, largamente diffusi nei Paesi scandinavi e anglosassoni (9-12), si sono dimostrati utili strumenti per rilevare precocemente i fallimenti degli impianti e identificare i fattori associati agli esiti (13). Con l’obiettivo di disporre di un sistema in grado di monitorare la sicurezza dei dispositivi impiantati, nel 2006 è stato avviato in Italia il Registro Italiano ArtroProtesi (RIAP) (14), attivo nel contesto del Registro nazionale delle protesi impiantabili, istituito dal DPCM 3 marzo 2017 (15) presso l’Istituto Superiore di Sanità (ISS), quale ente di riferimento nazionale.
I dati raccolti dai registri consentono di calcolare il tasso di revisione delle protesi entro tempi definiti. Si tratta di un endpoint piuttosto semplice che tuttavia potrebbe risultare insufficiente per misurare il reale esito dell’intervento, considerando che dopo un intervento di protesi dell’anca la sopravvivenza a un anno sfiora il 100%, mentre solo il 90% dei pazienti dichiara di essere soddisfatto (16). Per tale motivo, l’applicazione di strumenti di valutazione della qualità della vita dei pazienti, prima e dopo un intervento di sostituzione totale dell’anca, può integrare l’attività formale di un registro di artroprotesi e consentire di disporre di dati di esito in modo più ravvicinato, rispetto a quanto documentabile sulla base del semplice calcolo dei tassi di revisione. La valutazione degli esiti dell’intervento basata unicamente sull’occorrenza della revisione può anche essere limitante, in quanto non consente di identificare una certa quota di pazienti che, pur avendo ottenuto un beneficio dall’intervento, presenta una persistenza di disturbi articolari (17-19). In letteratura sono riportati vari strumenti di valutazione, tra i quali il questionario HOOS (Hip disability and Osteoarthritis Outcome Score), sviluppato nel 2003 (20, 21) e successivamente tradotto e validato in diverse lingue (22-26), tra cui l’italiano (27).
Nel 2010 è stato avviato il Registro di artroprotesi della Provincia Autonoma (PA) di Trento, che raccoglie dati sugli interventi di anca e di ginocchio con completezza cresciuta nel corso degli anni e attualmente superiore al 95% (28). Il Registro trentino ha implementato le prime analisi di sopravvivenza per valutare la sicurezza dei dispositivi impiantati (29, 30).
Obiettivo del presente lavoro è riportare i risultati di uno studio pilota condotto su un campione di pazienti sottoposti a intervento di protesi totale dell’anca nella PA di Trento, per il quale è stata indagata la qualità di vita, tramite la somministrazione del questionario HOOS, prima dell’intervento e a distanza di 6 mesi. Obiettivo secondario dello studio è valutare la fattibilità dell’inserimento di questa rilevazione nell’attività routinaria, al pari di altri registri internazionali (31).
Materiali e metodi
A tutte le strutture (n. 8) che effettuano interventi di sostituzione protesica elettiva dell’anca nella PA di Trento è stato proposto di arruolare tutti i pazienti candidati a un intervento di protesi elettiva dell’anca, nel periodo 1° maggio 2019-30 giugno 2019. Hanno aderito 3 strutture pubbliche e 2 private e sono stati coinvolti 55 pazienti, che hanno accettato di compilare il questionario HOOS al momento della preospedalizzazione, una settimana prima dell’intervento, in autonomia oppure con il supporto del personale del reparto.
Ai pazienti arruolati è stata richiesta la disponibilità a fornire un proprio recapito telefonico per essere ricontattati, a distanza di almeno 6 mesi, per valutare la situazione post intervento attraverso la somministrazione dello stesso questionario del pre intervento, da parte di una persona appositamente addestrata.
Questionario HOOS
Il questionario HOOS è uno strumento autosomministrato, che serve a valutare l’opinione dei pazienti circa la propria qualità di vita percepita e i problemi associati. Lo strumento considera 5 diversi domini: sintomi (5 item); dolore (10 item); attività della vita quotidiana (ADL - Activities of Daily Living, 17 item); attività sportive e del tempo libero (sport, 4 item); qualità di vita (QOL - Quality Of Life, 4 item), per un numero complessivo di 40 item. Le domande relative a ogni dominio si riferiscono a ciò che il paziente ha sperimentato nel corso dell’ultima settimana prima della compilazione/intervista. Per ogni domanda sono previste 5 modalità di risposta: “nessuna-mai”, “lieve”, “moderata”, “grave”, “estrema-sempre”, a cui viene assegnato un valore variabile da 0 per la risposta “nessuna-mai” a 4 per la risposta “estrema-sempre”. Per ogni dominio, viene calcolata la media del punteggio di risposta e tale media viene rapportata a 100 secondo la formula:

dove X indica uno tra i seguenti domini: sintomi, dolore, ADL, sport, QOL. Per ogni dominio il punteggio finale varia quindi da 0 (sintomi estremi) a 100 (nessun sintomo) (32,33).
Il questionario HOOS non prevede la modalità “impossibile” come livello di difficoltà nello svolgere le azioni considerate. Pertanto, per il solo dominio sport, nel caso in cui non fossero state compilate dal paziente le risposte alle domande riguardanti accovacciarsi, correre, girarsi sulla gamba, camminare su superficie irregolare, si è deciso di attribuire alla risposta mancante il punteggio 4 (difficoltà estrema). Con tale scelta, si è interpretato quanto dichiarato in fase di intervista dai pazienti ovvero di non essere più in grado di eseguire tali movimenti.
Il calcolo del punteggio associato a ogni paziente per ciascuno dei cinque domini è stato effettuato dal personale del Servizio di Epidemiologia Clinica e Valutativa dell’Azienda Provinciale per i Servizi Sanitari (APSS) della PA di Trento, mediante Microsoft Excel 2016 MSO (16.0.4266.1001) 64 bit.
Analisi statistiche
I confronti tra pre e post sono stati effettuati in maniera complessiva e considerando le seguenti variabili: sesso, classe di età alla compilazione preoperatoria del questionario (<65, 65-74, >74), tipologia di struttura di ricovero (pubblico, privato).
La valutazione delle variazioni dei punteggi nei cinque domini tra il campione pre e quello post, in maniera complessiva e per ognuna delle covariate considerate, è stata effettuata tramite test T di Student per campioni appaiati (ipotesi nulla del test: uguaglianza tra medie; ipotesi alternativa: disuguaglianza tra medie). Vista la limitata numerosità del campione e la sensibilità della media ai valori estremi, si è scelto di condurre un’ulteriore analisi sulle mediane tramite confronto grafico con utilizzo di boxplot (34). La significatività del confronto delle frequenze nelle risposte fornite nei questionari (pre e post) per i diversi domini, per quanto riguarda le modalità “grave” ed “estremasempre” è stata valutata tramite test McNemar. Le analisi statistiche sono state effettuate tramite il software R version 3.6.3 (2020-02-29) - Holding the Windsock.
Risultati
Dei 55 pazienti arruolati, 7 non hanno dato il consenso per un’ulteriore valutazione post intervento e 5 sono risultati non raggiungibili telefonicamente, per un totale di 12 pazienti persi al follow up (22%). I casi per cui è stata disponibile una valutazione sia pre che post sono stati quindi 43. In Tabella 1 è riportata la distribuzione per sesso, classe di età e struttura di ricovero dei 43 pazienti che hanno partecipato allo studio compilando il questionario sia pre che post intervento. Al momento dell’arruolamento l’età media complessiva era di 71,3 anni, con range compreso tra 45-85 anni. I 43 casi sono stati raccolti presso 3 delle 6 strutture ortopediche pubbliche e presso le 2 strutture ortopediche private che effettuano interventi di protesi di anca nella PA di Trento.
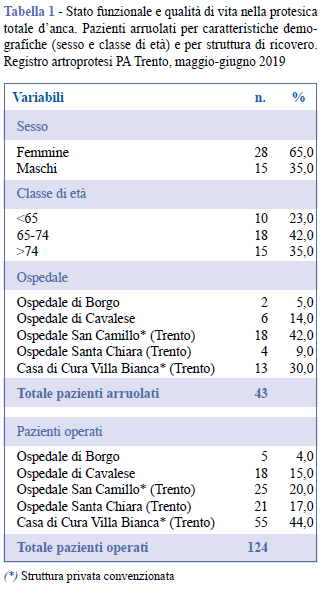
Il confronto delle risposte fornite nei questionari (pre e post) ha evidenziato, per alcune condizioni, una importante riduzione della frequenza con cui i pazienti hanno riportato una situazione grave o estrema, definita dalle modalità “grave” ed “estremasempre”. In particolare, per quanto riguarda la frequenza del dolore (item P1) si passa dal 95,2% al 16,3% (p<0,001), per il camminare su una superficie irregolare (item P10) si passa dal 62,8% allo 0% (p<0,001), per il mettersi i calzini o le calze (item A9) dal 67,4% al 2,3% (p<0,001) e, infine, per l’item Q1 “con quale frequenza si rende conto del suo problema all’anca” dal 100% al 27,9% (p<0,001).
L'analisi dei dati mostra un miglioramento medio della qualità della vita nel postoperatorio che, in base al test T di Student, è statisticamente significativo in tutti i cinque domini. Per i domini dolore, sintomi, ADL e QOL la significatività permane anche stratificando per sesso, età e tipo di struttura di ricovero (p<0,001). Per quanto riguarda il dominio sport, 24 pazienti del post (56%) non si sono identificati con alcuna delle modalità di risposta previste per le domande "accovacciarsi", "correre", "girarsi facendo perno sulla gamba", "camminare su una superficie irregolare", dichiarando di avere completamente rinunciato a svolgere tali attività. In questi casi è stato inserito nel questionario il valore corrispondente all’estrema difficoltà. Anche in questo dominio si rileva comunque un generale miglioramento (p<0,01), ma effettuando l'analisi per le singole covariate, si osserva che: i) per sesso, il miglioramento risulta statisticamente significativo solo per le donne (p<0,01); ii) per classi di età, in nessun caso il miglioramento è statisticamente significativo; iii) per tipo di struttura, il miglioramento è significativo solo per i pazienti operati in strutture private (p<0,05) (Tabella 2).
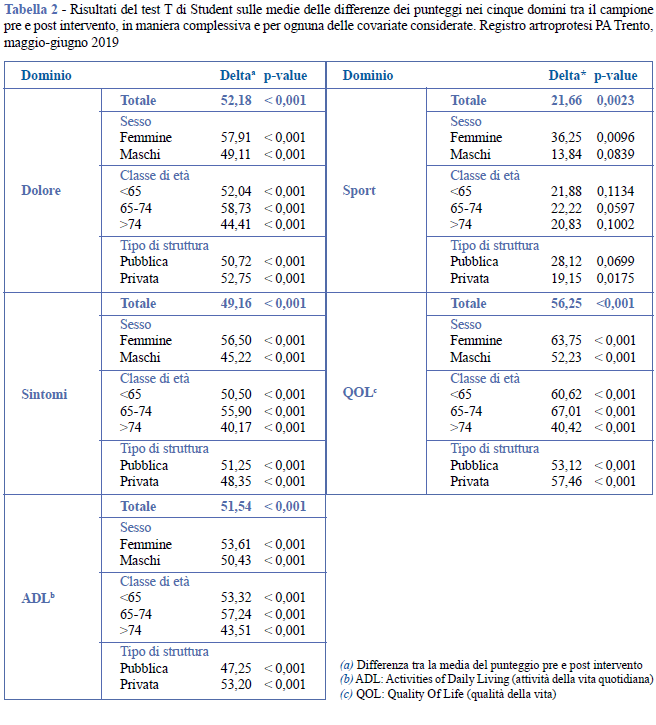
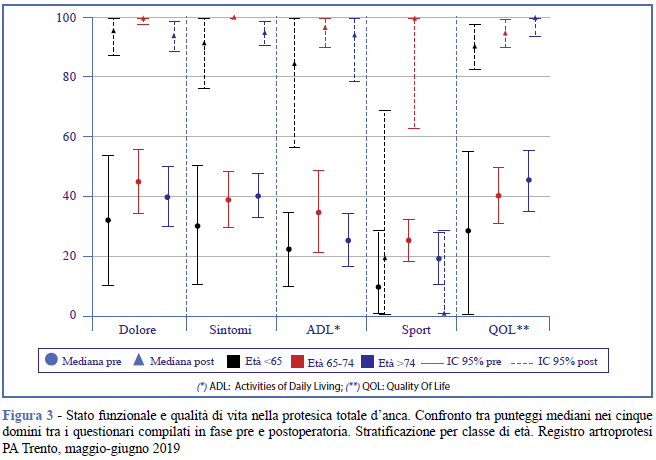
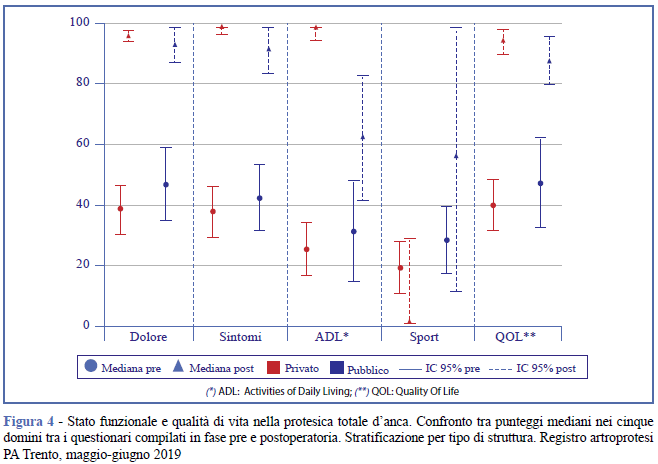
Tali risultati sono confermati dall'analisi delle mediane per tutti i pazienti (Figura 1), stratificando per sesso (Figura 2), classe di età (Figura 3) e tipo di struttura ospedaliera (Figura 4). Si evidenzia una sovrapposizione degli intervalli di confidenza dei boxplot (34) e valori mediani pari a 0 nel dominio sport per i maschi (Figura 2) e per i pazienti operati in strutture pubbliche (Figura 4).
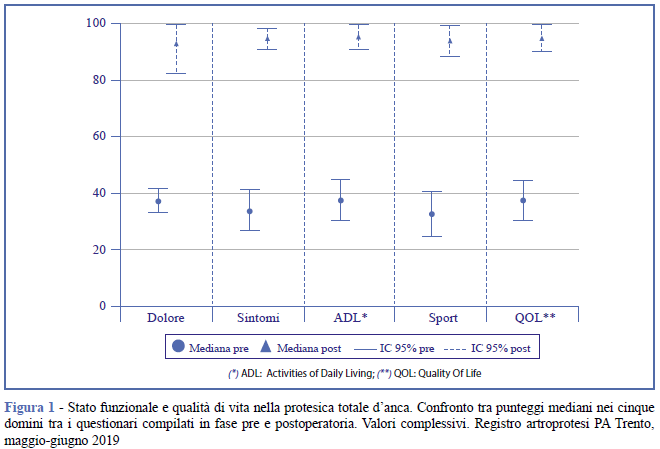
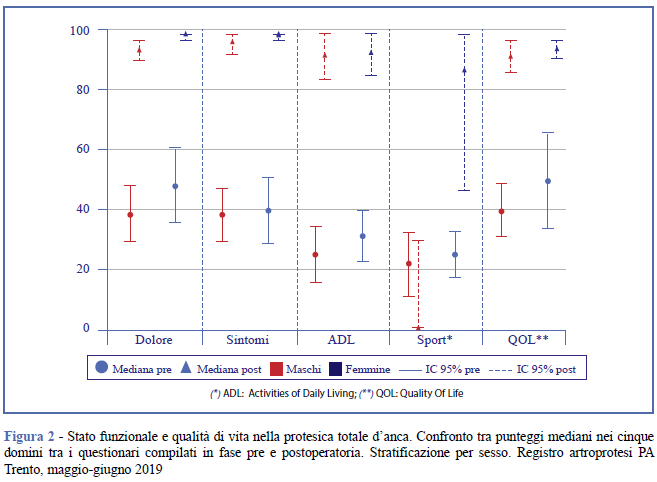
Discussione e conclusioni
Il giudizio o l’opinione dei pazienti rappresentano un punto di vista importante nelle valutazioni di qualità dei processi sanitari, come degli esiti degli interventi. Misure di esito riportate dal paziente (Patient Reported Outcome Measures, PROM) sono sempre più richieste da amministratori e decisori politici per la valutazione degli interventi effettuati. Si tratta di un’informazione che non può essere ottenuta da dati correnti informatizzati, ma deve essere acquisita con strumenti ad hoc. Diversi registri di artroprotesi utilizzano oggi su base routinaria i PROM come strumento per una valutazione integrata degli esiti degli interventi (31, 35) e l’HOOS è uno dei questionari utilizzati più di frequente (31). In Trentino, questo primo studio pilota conferma che i pazienti che si sottopongono a intervento di sostituzione dell’anca migliorano la propria qualità di vita. È stato infatti registrato un netto incremento dei punteggi sulla maggioranza dei domini considerati dal questionario. Il miglioramento è documentabile in entrambi i sessi, senza rilevanti differenze tra maschi e femmine, in tutte le fasce di età e presso i singoli istituti di cura, senza significative differenze tra i presidi pubblici e le strutture private convenzionate (Tabella 1). Fa eccezione il dominio dello sport dove si osservano miglioramenti, ma non sempre statisticamente significativi quando si stratifica per le diverse covariate. I miglioramenti riferiti dai pazienti sono coerenti con quanto riportato in letteratura (2, 31, 35, 36).
L’obiettivo dello studio era quello di testare un processo di somministrazione e analisi del questionario HOOS, coinvolgendo tutte le unità operative di ortopedia della PA di Trento. In conclusione, l’obiettivo prefissato si può considerare parzialmente raggiunto in quanto, su 8 unità operative, 5 hanno aderito all’iniziativa nei tempi stabiliti (63%). Nonostante la limitatezza del campione raccolto (43 casi), lo studio ha riscosso grande interesse da parte della dirigenza strategica dell’APSS e dei clinici responsabili delle unità operative coinvolte. Molto interessante risulta il dato relativo alle mancate risposte nel post al dominio sport da parte di alcuni pazienti, che avevano comunque compilato il pre sottolineando la difficoltà nell’eseguire alcuni movimenti. Questi, nel post, hanno dichiarato di non provare più a fare tali movimenti, per timore di danneggiare la protesi; si evidenzia, quindi, dopo l’operazione, un atteggiamento di rinuncia a svolgere determinate attività.
I limiti dello studio riguardano, in primo luogo, la numerosità del campione (43 interventi), che rappresenta circa il 25% del totale degli interventi effettuati nel bimestre di osservazione. Inoltre, sono mancate all’appello 3 strutture pubbliche (37%). Bisogna considerare che il tempo richiesto per la raccolta dei questionari pre intervento è stato di due mesi, forse un intervallo di tempo troppo breve per consentire a tutte le strutture di organizzarsi e garantire la partecipazione. Potrebbe essere quindi interessante indagare i motivi che hanno condotto alla mancata partecipazione, nella prospettiva dell’organizzazione di futuri studi. Un altro limite riguarda la selezione dei casi da arruolare nello studio, demandata ai chirurghi responsabili delle unità operative coinvolte: una scelta che comporta l’impossibilità di controllare i criteri di esclusione dei pazienti all’atto del loro arruolamento, in fase di pre intervento. Occorre sottolineare che le due strutture private hanno arruolato complessivamente il 73% dei pazienti dello studio (31 pazienti su 43), verosimilmente per ragioni logistiche e organizzative; ciò potrebbe averle agevolate rispetto alle strutture pubbliche nell’organizzare una raccolta sistematica di PROM.
In sintesi, lo studio ha dimostrato la sua utilità e la sua fattibilità pratica, pur mancando un’adesione convinta da parte delle strutture dell’ortopedia pubblica. Infine, il numero di pazienti persi al follow up, pari al 22% del campione iniziale, potrebbe rappresentare un ulteriore limite per quanto riguarda la validità dello studio (37) che andrà considerato nei futuri sviluppi dello studio pilota. La valutazione integrata degli esiti nei pazienti sottoposti a protesi d’anca potrebbe essere resa più agevole e sostenibile dall’utilizzo di una forma ridotta del questionario HOOS (38-39). Tale forma, tra l’altro, non considera le domande relative allo sport, pur rimanendo una valida alternativa in termini di efficienza e responsività (38); in tal modo si ridurrebbe drasticamente il numero delle mancate risposte. Un prossimo passo potrebbe essere quindi quello di traslare i dati raccolti nel presente studio all’interno dell’HOOS-12, versione del questionario HOOS ridotta a 12 domande (40) e confrontare i risultati ottenuti.
Per quanto riguarda il processo di raccolta delle risposte dei pazienti, potrebbe essere di grande utilità l’utilizzo di una specifica applicazione attualmente in fase di sviluppo all’interno del progetto RIAP dell’ISS sotto forma di app e denominata MyRIAP (41); questa soluzione sarebbe più sostenibile per le strutture ospedaliere, in quanto demanderebbe totalmente la compilazione degli item ai pazienti, nei due momenti pre e postoperatori, sollevando i reparti chirurgici e il Servizio di Epidemiologia Clinica dalla somministrazione dei questionari. L’adozione sia della forma ridotta dell’HOOS sia della app MyRIAP permetterebbe di somministrare il questionario a tutti i pazienti, ovviando così all’eventuale discrezionalità dei chirurghi nella selezione dei pazienti. Potrebbe, inoltre, essere ipotizzabile prevedere di restituire a ogni paziente una sintesi grafica del risultato della valutazione dell’esito dell’intervento, soluzione che lo invoglierebbe alla compilazione nel tempo del questionario.
Il presente studio, collocato all’interno dell’attività del Registro di artroprotesi della PA di Trento (28), ha avuto come obiettivo quello di valutare l’esito degli interventi rilevando la percezione del paziente per quanto riguarda il proprio stato di salute e la qualità della vita, piuttosto che attraverso la misura del tasso di revisione. Tali finalità lo rendono coerente con la necessità dell’APSS di disporre di criteri di valutazione qualitativa delle strutture ortopediche territoriali e di testarne l’applicabilità.
In conclusione, lo studio ha mostrato che l’attuazione di una valutazione della qualità di vita, nei pazienti candidati a un intervento di protesi totale dell’anca, può fornire dati utili alle singole unità operative e alla struttura sanitaria nel suo complesso, per introdurre processi virtuosi mirati a migliorare la qualità delle cure erogate. Considerato che la rilevazione può essere organizzata in un ottimale quadro collaborativo tra personale del Registro di artroprotesi e unità operative, tenuto anche conto della programmazione degli interventi, è auspicabile che le Direzioni delle strutture sanitarie favoriscano tale approccio.
Ringraziamenti
Si ringraziano: dott. Domenico Amato (Casa di Cura Villa Bianca di Trento), dott. Luigi Umberto Romano (Ospedale di Tione di Trento), dott. Roberto Martinelli (Unità operativa ortopedia e traumatologia - Multizonale Trento e Borgo), per avere permesso la raccolta dei dati relativi allo studio campionario proposto; dott.ssa Mariangela Pedron, Servizio Epidemiologia Clinica e Valutativa, Azienda Provinciale Per i Servizi sanitari di Trento, per il supporto nell’allestimento del database.
Conflitti di interesse dichiarati: nessuno.
Authorship: tutti gli autori hanno contribuito in modo signifi cativo alla realizzazione di questo studio nella forma sottomessa.
Riferimenti bibliografici
- Hunter DJ, Bierma-Zeinstra S. Osteoarthritis. Lancet 2019;393(10182):1745-1759. doi: 10.1016/ S0140-6736(19)30417-9
- Shan L, Shan B, Graham D, Saxena A. Total hip replacement: a systematic review and metaanalysis on mid-term quality of life. Osteoarthr Cartil 2014;22(3):389-406. doi: 10.1016/j. joca.2013.12.006
- Learmonth ID, Young C, Rorabeck C. The operation of the century: total hip replacement. Lancet 2007;370(9597):1508-19. doi: 10.1016/S0140- 6736(07)60457-7
- Pabinger C, Lothaller H, Portner N, Geissler A. Projections of hip arthroplasty in OECD countries up to 2050. Hip Int 2018;28(5):498-506. doi: 10.1177/1120700018757940
- Ciminello E, Madi SA, Laricchiuta P, Torre M. Interventi di artroprotesi: analisi dei dati SDO nazionali 2018 e 2019. In: Torre M, Ceccarelli S, Biondi A, Carrani E, Masciocchi M, Cornacchia A (Ed.). Registro Italiano ArtroProtesi. Report Annuale 2020. Roma: Il Pensiero Scientifico Editore; 2021.
- Gwam CU, Mistry JB, Mohamed NS, Thomas M, Bigart KC, Mont MA, et al. Current Epidemiology of Revision Total Hip Arthroplasty in the United States: National Inpatient Sample 2009 to 2013. J Arthroplasty 2017;32(7):2088-92. doi: 10.1016/j. arth.2017.02.046
- Towle KM, Monnot AD. An Assessment of Gender- Specific Risk of Implant Revision After Primary Total Hip Arthroplasty: A Systematic Review and Meta-analysis. J Arthroplasty 2016;31(12):2941-8. doi: 10.1016/j.arth.2016.07.047
- Chen A, Paxton L, Zheng X, Peat R, Mao J, Liebeskind A, et al. Association of Sex With Risk of 2-Year Revision Among Patients Undergoing Total Hip Arthroplasty. JAMA Netw Open 2021;4(6):e2110687. doi: 10.1001/ jamanetworkopen.2021.10687
- von Knoch F, Marchie A, Malchau H. Total joint registries: a foundation for evidence-based arthroplasty. Virtual Mentor 2010;12(2):124-9. doi: 10.1001/virtualmentor.2010.12.2.oped1-1002
- Malchau H, Herberts P, Eisler T, Garellick G, Söderman P. The Swedish Total Hip Replacement Register. J Bone Joint Surg Am 2002;84-A Suppl 2:2-20. doi: 10.2106/00004623-200200002- 00002. Erratum in: J Bone Joint Surg Am 2004;86- A(2):363.
- Espehaug B, Furnes O, Havelin LI, Engesaeter LB, Vollset SE, Kindseth O. Registration completeness in the Norwegian Arthroplasty Register. Acta Orthop 2006;77(1):49-56. doi: 10.1080/17453670610045696
- Porter M, Armstrong R, Howard P, Porteous M, Wilkinson JM. Orthopaedic registries - the UK view (National Joint Registry): impact on practice. EFORT Open Rev 2019;4(6):377-90. doi: 10.1302/2058-5241.4.180084
- Sirena S, Stein AT, Hofmeister MDG, Levandovski RM, Baldisserotto J, Tavares MRG, et al. Arthroplasty registries as a source of information for decision making: a comprehensive overview. In: Filtering the information overload for better decisions. Abstracts of the 23rd Cochrane Colloquium; 2015 3-7 Oct; Vienna, Austria. John Wiley & Sons; 2015. abstracts.cochrane.org/...; ultimo accesso 15/6/2022.
- Torre M, Romanini E, Zanoli G, Carrani E, Luzi I, Leone L, et al. Monitoring Outcome of Joint Arthroplasty in Italy: Implementation of the National Registry. Joints 2017;5(2):70-8. doi: 10.1055/s-0037-1603899
- Italia. Decreto del Presidente del Consiglio dei Ministri del 3 marzo 2017. Identificazione dei sistemi di sorveglianza e dei registri di mortalità, di tumori e di altre patologie. Gazzetta Ufficiale - Serie Generale n. 109, 12 maggio 2017.
- Wilson I, Bohm E, Lübbeke A, Lyman S, Overgaard S, Rolfson O, et al. Orthopaedic registries with patient-reported outcome measures. EFORT Open Rev 2019;4(6):357-67. doi: 10.1302/2058- 5241.4.180080
- Rolfson O, Rothwell A, Sedrakyan A, Chenok KE, Bohm E, Bozic KJ, et al. Use of patient-reported outcomes in the context of different levels of data. J Bone Joint Surg Am 2011;93 Suppl 3(Suppl 3):66- 71. doi: 10.2106/JBJS.K.01021
- Dunbar MJ, Richardson G, Robertsson O. I can't get no satisfaction after my total knee replacement: rhymes and reasons. Bone Joint J 2013;95-B(11 Suppl A):148-52. doi: 10.1302/0301-620X.95B11.32767
- Nilsdotter AK, Petersson IF, Roos EM, Lohmander LS. Predictors of patient relevant outcome after total hip replacement for osteoarthritis: a prospective study. Ann Rheum Dis 2003;62(10):923-30. doi: 10.1136/ard.62.10.923
- Klässbo M, Larsson E, Mannevik E. Hip disability and osteoarthritis outcome score. An extension of the Western Ontario and McMaster Universities Osteoarthritis Index. Scand J Rheumatol 2003;32(1):46-51. doi: 10.1080/03009740310000409
- Nilsdotter AK, Lohmander LS, Klässbo M, Roos EM. Hip disability and osteoarthritis outcome score (HOOS)--validity and responsiveness in total hip replacement. BMC Musculoskelet Disord 2003;4:10. doi: 10.1186/1471-2474-4-10
- de Groot IB, Reijman M, Terwee CB, Bierma- Zeinstra SM, Favejee M, Roos EM, et al. Validation of the Dutch version of the Hip disability and Osteoarthritis Outcome Score. Osteoarthr Cartil 2007;15(1):104-9. doi: 10.1016/j. joca.2006.06.014
- Ornetti P, Parratte S, Gossec L, Tavernier C, Argenson JN, Roos EM, et al. Cross-cultural adaptation and validation of the French version of the Hip disability and Osteoarthritis Outcome Score (HOOS) in hip osteoarthritis patients. Osteoarthr Cartil 2010;18(4):522-9. doi: 10.1016/j. joca.2009.12.007
- Wei X, Wang Z, Yang C, Wu B, Liu X, Yi H, et al. Development of a simplified Chinese version of the Hip Disability and Osteoarthritis Outcome Score (HOOS): cross-cultural adaptation and psychometric evaluation. Osteoarthr Cartil 2012;20(12):1563-7. doi: 10.1016/j. joca.2012.08.018
- Satoh M, Masuhara K, Goldhahn S, Kawaguchi T. Cross-cultural adaptation and validation reliability, validity of the Japanese version of the Hip disability and Osteoarthritis Outcome Score (HOOS) in patients with hip osteoarthritis. Osteoarthr Cartil 2013;21(4):570-3. doi: 10.1016/j. joca.2013.01.015
- Blasimann A, Dauphinee SW, Staal JB. Translation, cross-cultural adaptation, and psychometric properties of the German version of the hip disability and osteoarthritis outcome score. J Orthop Sports Phys Ther 2014;44(12):989-97. doi: 10.2519/jospt.2014.4994
- Torre M, Luzi I, Mirabella F, Del Manso M, Zanoli G, Tucci G, et al. Cross-cultural adaptation and validation of the Italian version of the Hip disability and Osteoarthritis Outcome Score (HOOS). Health Qual Life Outcomes 2018;16(1):115. doi: 10.1186/ s12955-018-0935-6
- Armaroli C, Piffer S. Report annuale Protesi Anca. Trend 2010-2018. Trento: Azienda Provinciale per I Servizi Sanitari Provincia Autonoma di Trento; 2019. www.apss.tn.it... ; ultimo accesso 15/06/2022.
- Armaroli C, Piffer S, Picus R, Delmarko I, Harrasser A, Leitner H. Attività protesica dell‘anca nell’Euregio Tirolo - Alto Adige - Trentino negli anni dal 2013 al 2017. Trento: Azienda Provinciale per i Servizi Sanitari di Trento; 2021. riap.iss.it... ; ultimo accesso 24/02/2022.
- Ciminello E, Armaroli C, Picus R, Bonetti M, Carrani E, Piffer S, Torre M. Using random forest to explore risk factors for early revision after total hip arthroplasty. In: 10th International Congress of Arthroplasty Registries, 2nd Virtual Congress, Copenhagen, Denmark, November 11-13(14), 2021. Abstract book N. 13. riap.iss.it/...; ultimo accesso 24/02/2022.
- Rolfson O, Eresian Chenok K, Bohm E, Lübbeke A, Denissen G, Dunn J, et al. Patient- Reported Outcome Measures Working Group of the International Society of Arthroplasty Registries. Patient-reported outcome measures in arthroplasty registries. Acta Orthop 2016;87 Suppl 1(Suppl 1):3-8. doi: 10.1080/17453674.2016.1181815
- Hip disability and Osteoarthritis Outcome Score (HOOS). Scoring instructions, June 2013. www.koos.nu/ ; ultimo accesso 16/06/2022.
- A user’s guides to: Hip disability and Osteoarthritis Outcome Score - HOOS 2003, Updated May 2008. www.koos.nu/ ; ultimo accesso 16/06/2022.
- Chambers J M, Cleveland WS, Kleiner B, Tukey PA. Graphical Methods for Data Analysis. Middleton: Wadsworth & Brooks/Cole; 1983.
- Ethgen O, Bruyère O, Richy F, Dardennes C, Reginster JY. Health-related quality of life in total hip and total knee arthroplasty. A qualitative and systematic review of the literature. J Bone Joint Surg Am 2004;86(5):963-74. doi: 10.2106/00004623-200405000-00012
- Weber M, Zeman F, Craiovan B, Thieme M, Kaiser M, Woerner M, et al. Predicting Outcome after Total Hip Arthroplasty: The Role of Preoperative Patient-Reported Measures. Biomed Res Int 2019;2019:4909561. doi: 10.1155/2019/4909561
- Dettori JR. Loss to follow-up. Evid Based Spine Care J 2011;2(1):7-10. doi: 10.1055/s-0030-1267080
- Lyman S, Lee YY, Franklin PD, Li W, Mayman DJ, Padgett DE. Validation of the HOOS, JR: A Shortform Hip Replacement Survey. Clin Orthop Relat Res 2016;474(6):1472-82. doi: 10.1007/s11999- 016-4718-2
- Gandek B, Roos EM, Franklin PD, Ware JE Jr. Item selection for 12-item short forms of the Knee injury and Osteoarthritis Outcome Score (KOOS-12) and Hip disability and Osteoarthritis Outcome Score (HOOS-12). Osteoarthr Cartil 2019;27(5):746-53. doi: 10.1016/j.joca.2018.11.011
- Hip Disability and Osteoarthritis Outcome Score (HOOS-12). 12-item short HOOS-12. www.koos.nu/ ; ultimo accesso 27/06/2022.
- Bacocco DL, Carrani E, Valentini R, Madi S, Cornacchia A, Torre M. MyRIAP: making RIAP data easily accessible for patients. 11th Annual International Congress of Arthroplasty Registries.
(*) Lo studio è stato realizzato nell'ambito del Registro Italiano ArtroProtesi (RIAP), realizzato grazie al contributo assicurato dal Ministero della Salute, Direzione Generale dei Dispositivi Medici e del Servizio Farmaceutico.

 Bollettino epidemiologico nazionale
Bollettino epidemiologico nazionale