La nuova caratterizzazione delle cure domiciliari integrate: l'esperienza del Distretto Socio Sanitario n. 1 della ASL di Taranto
Vito Gregorio Colacicco, Floridana Galeota, Cristina Licomati e Salvatore Scorzafave
Distretto Socio Sanitario n.1, ASL di Taranto
SUMMARY (The new characterization of integrated home care services: the experience of Sociosanitary District no. 1 of the ASL of Taranto - Apulia, Italy) - The Health Ministry has redefined the new standards for integrated home care (IHC) which is nowadays the care setting that best responds to epidemiological changes in population (aging, comorbidity increase and chronic diseases). The IHC organization is entrusted to the sociosanitary district which needs periodic self audits to bring out critical issues and the characteristics of services. Our work has been developed for such purposes and the first results obtained, using the new informative system EDOTTO, are useful as they direct the district towards specific actions to improve services.
Key words: home care services; chronic diseases; community health
Introduzione
L’assistenza domiciliare integrata (ADI), rappresenta oggi il setting assistenziale che meglio risponde ai cambiamenti epidemiologici della popolazione (invecchiamento, aumento della comorbilità e delle patologie croniche) e alle esigenze di sostenibilità economica del Servizio Sanitario Nazionale (1). Sono stati ridefiniti, a livello ministeriale, i nuovi standard per l’ADI. Si parla di cure domiciliari integrate (CDI) di primo, secondo e terzo livello in base all’intensità, crescente, dell’intervento assistenziale (2). Le CDI di primo e secondo livello si rivolgono a persone che, pur non presentando criticità specifiche o sintomi particolarmente invalidanti, hanno bisogno di continuità assistenziale con interventi che si articolano su 5 giorni (primo livello) o su 6 giorni (secondo livello). Le CDI di terzo livello si rivolgono a persone che presentano dei bisogni con un grado di complessità assistenziale elevato, in presenza di criticità specifiche, con instabilità clinica e sintomi di difficile controllo. Gli interventi si articolano su 7 giorni settimanali. L’erogazione delle CDI avviene tramite l’unità di valutazione multidimensionale (UVM) del distretto sanitario, che valuta i bisogni sanitari e sociosanitari dell'utente, definendo il progetto assistenziale individualizzato (PAI), in cui viene esplicitato il piano di interventi da erogare a domicilio (operatori, prestazioni, frequenza di accesso, durata, ecc.). Diventa, dunque, cruciale, per la direzione strategica del distretto, avviare azioni di self-audit per evidenziare criticità e caratteristiche dei servizi erogati e della popolazione assistita, anche alla luce della ridefinizione dei nuovi standard, al fine di impostare azioni di rimodulazione dell’offerta in grado di rispondere in maniera più appropriata alla domanda di assistenza. È in questa cornice che è stato avviato il presente lavoro.
Materiali e metodi
Abbiamo analizzato il case mix sociosanitario degli assistiti (ossia la complessità della casistica in termini di compromissione clinico/funzionale e sociale) nel triennio 2012-14 e i dati di attività del personale operativo nei progetti di CDI. I dati sono stati ottenuti dal sistema informativo EDOTTO, il sistema informativo sanitario della regione Puglia, entrato a regime a partire dal 2012 (3). Esso comprende oltre 30 aree applicative che condividono basi informative di livello regionale e include l’assistenza domiciliare con le CDI di primo-terzo livello, le cure domiciliari palliative (CDP), l’assistenza domiciliare programmata (ADP). I dati estrapolati da EDOTTO hanno riguardato i PAI in corso (per ogni anno del triennio considerato) relativi agli assistiti residenti nei 4 Comuni dell’ambito territoriale del Distretto Socio Sanitario n. 1 della ASL di Taranto (Castellaneta, Laterza, Ginosa, Palagianello), la cui popolazione ammonta, complessivamente, a 63.086 individui (dati ISTAT al 1° gennaio 2015). Sono stati considerati i PAI per CDI di primo, secondo e terzo livello, escludendo le CDP e l’ADP. Per valutare il case mix sociosanitario, ci si è basati sui punteggi relativi a 4 dimensioni ricavabili dalla scheda di valutazione multidimensionale dell’anziano (SVAMA) (4):
1. indice di Barthel per la valutazione della mobilità (VMOB);
2. indice di Barthel per la valutazione della situazione funzionale (VADL);
3. indice di assistenza sanitaria (VSAN);
4. indice di bisogno sociale (VSOC).
Circa le risorse professionali, sono stati determinati gli accessi per categoria professionale (operatori sociosanitari, infermieri, fisioterapisti, medici di medicina generale/pediatri di libera scelta) forniti dal sistema EDOTTO per il 2013 e il 2014 (non sono disponibili i dati del 2012 per il ritardo nell'acquisizione delle credenziali di accesso al sistema informativo e per una fisiologica “resistenza al cambiamento” da parte degli operatori che hanno ritardato l’entrata a regime del nuovo sistema generando, di fatto, un debito informativo del pregresso).
Risultati
I risultati evidenziano un incremento degli utenti assistiti che passano dai 252 del 2012 ai 422 del 2014. Aumenta, in particolar modo, la percentuale di anziani assistiti: 1,7% (209 assistiti) nel 2012, 2,3% (274 assistiti) nel 2013, 2,8% (338 assistiti) nel 2014. Rispetto al livello assistenziale, gli incrementi più consistenti si registrano per le CDI di primo livello (+ 62 casi nel 2014 rispetto al 2012) e per le CDI di terzo livello (+ 91 casi nel 2014 rispetto al 2012). Il case mix sanitario tende ad aumentare dal 2012 al 2014 (Tabella 1). Il numero totale di accessi aumenta per l’aumento dei casi assistiti, ma si registra la tendenza alla riduzione della frequenza di accesso media ogni 100 assistiti, specie per le CDI di primo e terzo livello che sono quelle che hanno registrato il maggior incremento (Tabella 2).
Discussione
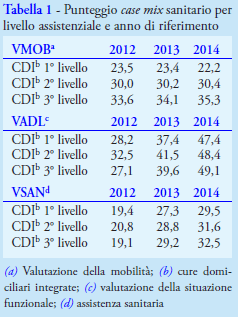 Per le
CDI di primo livello, l’incremento sembra suggerire un miglioramento
dell’appropriatezza clinico-organizzativa generale, con un aumento dei pazienti a bassa complessità precedentemente gestiti in ADP, dato che
viene confermato dalla riduzione degli indici di case mix sanitario (Tabella
1). Ciò può senz'altro riflettere una maggior applicazione delle linee guida
regionali e dei protocolli aziendali sulle cure domiciliari da parte dei
medici di medicina generale (e quindi, in definitiva, una maggior aderenza
alle buone pratiche mediche), dal momento che la direzione distrettuale ha
progressivamente incrementato, nel corso del triennio esaminato, gli
incontri e le iniziative sul tema dell’assistenza domiciliare con i
referenti territoriali della medicina generale. Nel caso delle CDI di terzo
livello, l’incremento potrebbe riflettere sia una maggior capacità del
servizio di intercettare i pazienti più gravi provenienti dagli altri
livelli assistenziali, che un maggior ricorso a tali setting da parte dei
medici di medicina generale, anche per effetto di strategie di
“sensibilizzazione” legate al raggiungimento di specifici obiettivi
aziendali e regionali per ciò che concerne gli standard assistenziali.
Per le
CDI di primo livello, l’incremento sembra suggerire un miglioramento
dell’appropriatezza clinico-organizzativa generale, con un aumento dei pazienti a bassa complessità precedentemente gestiti in ADP, dato che
viene confermato dalla riduzione degli indici di case mix sanitario (Tabella
1). Ciò può senz'altro riflettere una maggior applicazione delle linee guida
regionali e dei protocolli aziendali sulle cure domiciliari da parte dei
medici di medicina generale (e quindi, in definitiva, una maggior aderenza
alle buone pratiche mediche), dal momento che la direzione distrettuale ha
progressivamente incrementato, nel corso del triennio esaminato, gli
incontri e le iniziative sul tema dell’assistenza domiciliare con i
referenti territoriali della medicina generale. Nel caso delle CDI di terzo
livello, l’incremento potrebbe riflettere sia una maggior capacità del
servizio di intercettare i pazienti più gravi provenienti dagli altri
livelli assistenziali, che un maggior ricorso a tali setting da parte dei
medici di medicina generale, anche per effetto di strategie di
“sensibilizzazione” legate al raggiungimento di specifici obiettivi
aziendali e regionali per ciò che concerne gli standard assistenziali.
Bisogna, inoltre, sottolineare che, nonostante l'arco temporale considerato sia breve, la popolazione anziana è aumentata di 681 individui dal 2012 al 2014 e anche questo, seppur in misura minore, potrebbe aver influito sull'aumento dei casi assistiti. Se il numero totale di accessi aumenta per l’aumento dei casi assistiti, dall’altro si registra una riduzione della frequenza di accesso media ogni 100 assistiti per il personale infermieristico nelle CDI di terzo livello (1.643 accessi nel 2014 vs 2.424 accessi nel 2013), che sono quelle a più alta complessità e che hanno registrato il maggior incremento (Tabella 2).
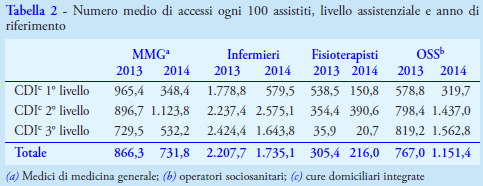
Tale dato potrebbe riflettere difficoltà nell’assistenza agli utenti: si fanno meno accessi per poter gestire un numero maggiore di assistiti. Ciò sicuramente può influenzare negativamente l’appropriatezza dei PAI in quanto, in presenza di personale non sufficiente a coprire adeguatamente il bisogno assistenziale, potrebbero non essere soddisfatti gli standard minimi assistenziali. A tal riguardo, va detto che la dotazione di personale infermieristico per le CDI, nel nostro ambito territoriale, esprime un valore di 9,5 unità ogni 100 mila abitanti, ben al di sotto di alcuni riferimenti proposti in Italia: 18 infermieri ogni 100 mila abitanti (5), 35-40 unità infermieristiche ogni 100 mila abitanti (6), 14 infermieri ogni 100 mila abitanti (7), 23 infermieri ogni 100 mila abitanti (8). Tale considerazione riguarda anche la dotazione di operatori sociosanitari ancor più deficitaria, nel nostro ambito territoriale, rispetto a quella infermieristica. I risultati ottenuti orientano le nostre azioni da un lato verso il potenziamento del filtro valutativo delle istanze in entrata per migliorare l’appropriatezza clinico-organizzativa ed evitare incrementi impropri dei casi a più bassa intensità assistenziale, dall’altro, anche in relazione al progressivo invecchiamento della popolazione e all’aumento della comorbilità che porteranno a un incremento della domanda, a un potenziamento dell’équipe di cure domiciliari, al fine di consentire un’adeguata erogazione dei PAI nel rispetto degli standard assistenziali previsti.
Dichiarazione sui conflitti di interesse
Gli autori dichiarano che non esiste alcun potenziale conflitto di interesse o alcuna relazione di natura finanziaria o personale con persone o con organizzazioni che possano influenzare in modo inappropriato lo svolgimento e i risultati di questo lavoro.
Riferimenti bibliografici
1. Presidenza del Consiglio dei Ministri, Patto della Salute 2014-16 (www.governo.it/...).
2. Ministero della Salute. Nuova caratterizzazione dell’assistenza territoriale domiciliare e degli interventi ospedalieri a domicilio. Documento approvato dalla Commissione Nazionale per la definizione e l’aggiornamento dei LEA il 18 ottobre 2006 (www.salute.gov.it/...).
3. Regione Puglia. Legge Regionale 10 luglio 2006, n. 19 e Regolamento Regionale 18 gennaio 2007, n. 4. Disciplina del sistema integrato dei servizi sociali per la dignità e il benessere delle donne e degli uomini di Puglia (www.regione.puglia.it/...) (www.regione.puglia.it/...).
4. Regione Veneto. DGR 3979 del 9 novembre 1999. SVAMA (Scheda di Valutazione Multidimensionale dell’Anziano).
5. Regione Umbria. Linee di indirizzo sulla definizione del fabbisogno della risorsa infermieristica. Deliberazione della giunta regionale del 15 dicembre 2004, n. 1972 (www.area-c54.it/public/...).
6. Regione Friuli-Venezia Giulia. Piano Sanitario e Sociosanitario Regionale 2006-2008 della Deliberazione della Giunta regionale 24 novembre 2006, n. 2843 (www.regione.fvg.it/...).
7. Regione Emilia-Romagna. Criteri per la riorganizzazione delle cure domiciliari. Delibera di Giunta 8 febbraio 1999, n. 124.
8. Scorzafave S, Nardella S. Il nuovo sistema di cure domiciliari integrate e di standard assistenziali: un’analisi epidemiologica per la stima del fabbisogno in Calabria. Sanità Pubblica e Privata 2011;1:48-56.

 Bollettino epidemiologico nazionale
Bollettino epidemiologico nazionale