Correlazione tra depressione e aderenza al trattamento: indagine in un campione di persone con diabete. Azienda Ospedaliera Sant’Andrea di Roma (2018-19)
Francesco Marchini¹, Viviana Langher¹, Andrea Caputo¹ e Angela Napoli²
¹Dipartimento di Psicologia Dinamica e Clinica, Sapienza Università di Roma
²Dipartimento di Medicina Molecolare, Azienda Ospedaliera Sant’Andrea, Sapienza Università di Roma
SUMMARY (An investigation of the association between depression and compliance to treatment in people with diabetes. Sant’Andrea Hospital Rome, Italy, 2018-2019) - Diabetes is one of the most common and challenging chronic diseases, which affects over three million people in Italy (Istat Report 2016). Depression is a serious condition associated with diabetes worse symptoms and compliance to treatment. The present study aims at testing the relationship between depression and compliance to treatment in a convenience sample of patients with diabetes. One hundred and nine patients with diabetes (n. 48 type 1, n. 61 type 2) were enrolled and completed the tests for measuring depression (Beck Depression Inventory - II) and adherence to treatment (Morisky Scale and Summary of Diabetes Self-Care Activities). Descriptive and correlation analysis were performed. Results showed a negative correlation between depression and diabetes self-care (r = - 0,33; p <0,01) in both somatic-affective (r = - 0,25; p <0,05) and cognitive component (r = - 0,40; p <0,01). Data confirmed the potential negative consequences of depression on compliance to treatment and in particular on self-care behaviors.
Key words: diabetes; depression; compliance
Introduzione
Il diabete è una delle patologie croniche più comuni, avendo riscontrato negli ultimi trent’anni un vistoso aumento del numero di persone con diagnosi di diabete nella popolazione italiana. Nel 1980, infatti, la diffusione del diabete coinvolgeva il 2,9% della popolazione, mentre nel 2016 si è passati al 5,3%, pari a oltre 3 milioni e 200 mila persone (1). A causa dell’aumento epidemico della patologia e delle difficoltà legate alla sua gestione, il diabete costituisce un problema sociosanitario con un costo elevato per il sistema sociale, arrivando a coprire fino al 10% della spesa pubblica annua (circa 15 miliardi di euro) (2). Il diabete è una patologia complessa di tipo sistemico che va a intaccare diverse aree del funzionamento dell’organismo e che richiede un impegno costante da parte del paziente (adozione di uno stile di vita salutare, monitoraggio del glucosio, aderenza alla terapia farmacologica) per evitare l’insorgere di complicanze che possono portare a forme gravi di disabilità e nei casi più estremi fino alla morte.
L’associazione tra diabete e depressione è stata confermata in letteratura da molteplici studi che mettono in evidenza una relazione bidirezionale tra le due patologie (3). La presenza della depressione nel diabete (sia di tipo 1 che di tipo 2) ha delle conseguenze altamente negative sulla gestione della malattia da parte del paziente, che costituisce uno degli elementi chiave per il trattamento della patologia (4). La depressione è infatti risultata associata a un peggioramento della sintomatologia del diabete (5), a una gestione più complessa del controllo glicemico (6), a una ridotta qualità di vita (7) e a un aumento della mortalità (8).
Alla luce di questa premessa, il presente articolo illustra i risultati preliminari di un’indagine svolta con pazienti aventi diagnosi di diabete in cura presso l’Azienda Ospedaliera Sant’Andrea di Roma tra il 2018 e il 2019. Obiettivo dell'indagine è stato quello di valutare la correlazione tra depressione e aderenza al trattamento, quest’ultima intesa sia come grado di aderenza alla terapia farmacologica che come capacità di self-care del paziente.
Materiali e metodi
È stata condotta un’indagine di tipo trasversale in un campione di convenienza di persone con diagnosi di diabete di tipo 1 e 2. I partecipanti sono stati reclutati nel corso della visita medica di follow up all’interno dell’Unità Operativa Complessa di Diabetologia dell’Azienda Ospedaliera Sant’Andrea di Roma a partire da marzo 2018 per la durata di un anno. Sono state escluse le persone che presentavano disabilità fisiche o cognitive evidenti o certificate, difficoltà di comprendere la lingua italiana scritta, mancata presenza della firma del consenso informato o qualsiasi condizione che potesse impedire la corretta compilazione degli strumenti self-report.
Dopo aver presentato gli obiettivi dello studio e completato le procedure del consenso informato, un medico diabetologo ha compilato la scheda clinica contenente i dati socioanagrafici e alcuni dati clinici. In seguito, i partecipanti sono stati condotti in un’area protetta dove hanno compilato i questionari con la presenza di uno psicologo clinico. Per la rilevazione della depressione è stato utilizzato il Beck Depression Inventory - II (BDI-II) (9), uno strumento di autovalutazione composto da 21 item a scelta multipla (scala Likert a 4 passi). Dalla somministrazione del BDI-II è possibile ricavare, oltre un punteggio generale sullo stato depressivo del soggetto, anche un punteggio riguardante le manifestazioni somatico-affettive (ad esempio, pianto, perdita di energia, modificazioni nel sonno e nell’appetito, perdita di piacere) e un punteggio riguardante gli aspetti cognitivi (ad esempio, senso di colpa, autocritica, indecisione, pessimismo, pensieri di suicidio).
Per la rilevazione dell’aderenza al trattamento farmacologico sono stati utilizzati due distinti strumenti. La Morisky Scale (10) è una scala a 4 item dicotomici (Sì/No) ampiamente utilizzata per la misurazione del grado di aderenza al trattamento farmacologico. Punteggi da 0 a 1 indicano una bassa aderenza, da 2 a 3 una media aderenza, mentre un punteggio di 4 indica un’aderenza alta. È stato inoltre utilizzato il Summary of Diabetes Self-Care Activities (11), una scala a 11 item a scelta multipla (scala Likert a 7 passi) che misura il grado di self-care del paziente rispetto all’alimentazione generale, alla dieta, all’esercizio fisico, al monitoraggio del glucosio, alla cura dei piedi e al fumo. Un punteggio inferiore a 39 viene considerato un indicatore di carenza di self-care.
Le caratteristiche cliniche, sociodemografiche, la depressione, il self-care e l’aderenza farmacologica al trattamento del campione di persone che hanno partecipato all’indagine sono state sintetizzate in termini di frequenze assolute e percentuali. Le variabili quantitative (età, indice di massa corporea, livelli di emoglobina glicata, durata della malattia) sono state descritte con la media e la deviazione standard (ds).
È stata, infine, effettuata un’analisi per indagare la correlazione tra depressione e le misure di aderenza al trattamento utilizzando il coefficiente di correlazione di Pearson.
Risultati
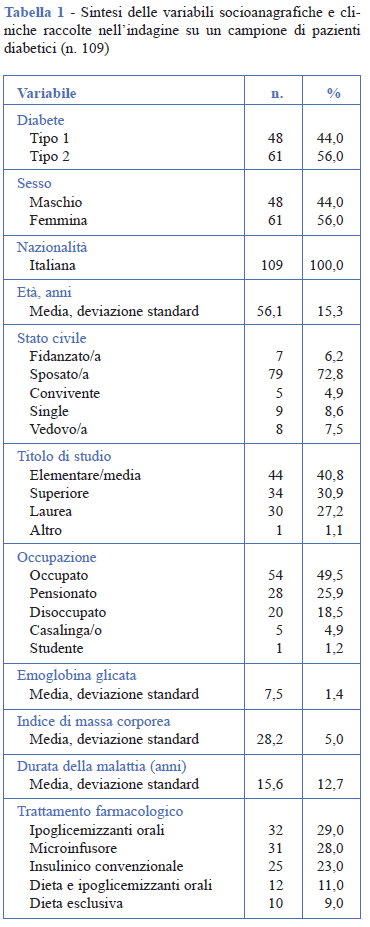
Sono state arruolate 109 persone, di cui il 44,0% (n. 48) con diagnosi di diabete di tipo 1 e il 56,0% (n. 61) di tipo 2. Il 56,0% (n=61) del campione era di sesso femminile, l’età media pari a 56,1 anni (ds = 15,3) e tutti i pazienti erano di nazionalità italiana. La maggior parte dei pazienti (83,9%) ha riportato di avere una relazione di coppia (fidanzato/a, 6,2%; sposato/a, 72,8% o convivente, 4,9%), mentre l’8,6% single e il 7,5% vedovo/a. Per quanto riguarda il titolo di studio, il 40,8% dei partecipanti possedeva un titolo di studio inferiore al diploma di maturità, il 30,9% aveva conseguito il diploma di maturità, mentre il restante 28,3% possedeva titoli di studi superiori (laurea 27,2% o altro titolo di studio, 1,1%).
Per quanto riguarda l’occupazione, il 49,5% dei pazienti risultava occupato, il 25,9% pensionato, il 18,5% disoccupato, il 4,9% casalingo/a e l’1,2% studente. Dalla scheda clinica è emerso un livello medio di emoglobina glicata di 7,5 (ds = 1,4), un indice di massa corporea media di 28,2 (ds = 5,0) e una durata media di malattia di 15,6 anni (ds = 12,7). Il 29% dei partecipanti viene trattato con ipoglicemizzanti orali, il 28% con microinfusore, il 23% con un trattamento insulinico convenzionale, l’11% con un trattamento combinato (dieta e ipoglicemizzanti orali) e il 9% esclusivamente con la dieta (Tabella 1).
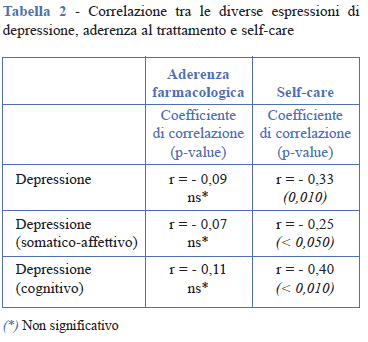
Per quanto riguarda la depressione, il 21,4% dei partecipanti ha riportato sintomi depressivi significativi dal punto di vista clinico e il restante 78,6% livelli normali o minimi di depressione. Dal punto di vista dell’aderenza al trattamento farmacologico più della metà dei partecipanti (57,3%) ha riportato un grado di aderenza elevata, il 33,3% media, mentre solo il 9,4% bassa. Per quanto riguarda il grado di self-care il 56,8% dei partecipanti è risultato avere punteggi che indicano un livello di self-care sufficiente, mentre per il restante 44,2% andrebbe richiesto un approfondimento e la pianificazione di un intervento educativo. Dall’analisi di correlazione tra depressione, aderenza al trattamento farmacologico e il self-care, risulta che la depressione, sia in generale che nel fattore cognitivo e somatico-affettivo, è significativamente correlata in modo negativo solo con il self-care, maggiormente con il fattore cognitivo (r = - 0,40; p-value <0,010) (Tabella 2).
Conclusioni
La letteratura è concorde nel ritenere la depressione un fattore negativo per la salute del paziente, la gestione del diabete, l’aderenza al trattamento e la qualità di vita della persona (4- 6). Coerentemente con quanto mostrato in letteratura (4), il presente studio conferma una relazione negativa tra depressione e self-care, di maggiore entità per la componente cognitiva dei sintomi depressivi come ad esempio autocritica, autopunitività, indecisione, mancanza di autostima. Questi sintomi possono portare la persona a non prendersi cura di sé dal momento che è presente un senso del sé svilito e astenico, privo di energie e impotente. In particolare, la presenza dei sintomi depressivi può portare la persona a disinvestire sulla propria salute e sulla cura di sé con il rischio di trascurare la malattia e peggiorare le condizioni cliniche. Contrariamente alla letteratura (12), nel presente studio non è emersa un’associazione tra depressione e aderenza al trattamento farmacologico. In primo luogo, questo potrebbe essere attribuito al minor grado di engagement del paziente richiesto dalla terapia farmacologica, per cui i sintomi depressivi non ostacolerebbero l’assunzione del farmaco. Tuttavia, è da tenere in considerazione un possibile bias legato alla desiderabilità sociale relativo alla natura self-report dello strumento che potrebbe aver distorto in parte le risposte dei partecipanti. In questo senso è necessario condurre ulteriori studi utilizzando metodi di rilevazione dell’aderenza più “oggettivi” che considerino le possibili strategie di self-enhancement del rispondente, volte a preservare l’immagine di sé.
In aggiunta a ciò, è necessario sottolineare alcuni limiti del presente studio. In primo luogo, la procedura di campionamento e la potenziale presenza di un self-selection bias non permettono di generalizzare i risultati alla popolazione generale delle persone con diabete. Inoltre, la natura correlazionale dello studio non permette di trarre spiegazioni causali sulla relazione tra depressione e aderenza, la quale è da considerare solo in termini descrittivi.
In conclusione, emerge la necessità di trattare gli aspetti depressivi all’interno dei setting diabetologici, in particolare rispetto alla dimensione del self-care. La presenza dello psicologo all’interno del team diabetologico è raccomandata per ridurre l’impatto degli aspetti depressivi caratterizzanti la malattia cronica sullo stile di vita e potenziare l’engagement del paziente (13).
Dichiarazione sui conflitti di interesse
Gli autori dichiarano che non esiste alcun potenziale conflitto di interesse o alcuna relazione di natura finanziaria o personale con persone o con organizzazioni che possano influenzare in modo inappropriato lo svolgimento e i risultati di questo lavoro.
Riferimenti bibliografici
- ISTAT. Anni 2000-2016: Il diabete in Italia. Statistiche Report. Roma: ISTAT; 20 luglio 2017.
- Belfiore P, Di Palma D, Sorrentini A, et al. I costi del diabete in Italia: una revisione sistematica della letteratura. Politiche Sanitarie 2015;16(4):244-54.
- Alzoubi A, Abunaser R, Khassawneh A, et al. The bidirectional relationship between diabetes and depression: a literature review. Korean J Fam Med 2018; 39(3):137-46.
- Gonzalez JS, Peyrot M, McCarl LA, et al. Depression and diabetes treatment nonadherence: a meta-analysis. Diabetes care 2008;31(12):2398-403.
- Lin EH, Rutter CM, Katon W, et al. Depression and advanced complications of diabetes: a prospective cohort study. Diabetes Care 2010;33(2):264-9.
- Bot M, Pouwer F, De Jonge P, et al. Differential associations between depressive symptoms and glycaemic control in outpatients with diabetes. Diabet Med 2013;30(3):e115-22.
- Schram MT, Baan CA, Pouwer F. Depression and quality of life in patients with diabetes: a systematic review from the European depression in diabetes (EDID) research consortium. Curr Diab Rev 2009;5(2):112-9.
- Lin EH, Heckbert SR, Rutter CM, et al. Depression and increased mortality in diabetes: unexpected causes of death. Ann Family Med 2009;7(5):414-21.
- Ghisi M, Flebus GB, Montano A, et al. L’adattamento italiano del BDI-II. In: Beck AT, Steer RA, Brown GK (Eds.). Beck Depression Inventory-II. Firenze: Organizzazioni Speciali; 2006.
- Morisky DE, Green LW, Levine DM. Concurrent and predictive validity of a self-reported measure of medication adherence. Med Care 1986;1:67-74.
- Ausili D, Bezze S, Cannizzaro C, et al. Valutazione del self-care nelle persone con diabete di tipo 2: traduzione e validazione della Summary of Diabetes Self-Care Activities. Professioni Infermieristiche 2015; 68(1).
- LLin EH, Katon W, Von Korff M, et al. Relationship of depression and diabetes self-care, medication adherence, and preventive care. Diabetes Care 2004; 27(9):2154-60.
- Ministero della Salute. Direzione Generale Programmazione Sanitaria. Commissione Nazionale Diabete. Piano sulla malattia diabetica. Roma: Ministero della Salute; 2012.

 Bollettino epidemiologico nazionale
Bollettino epidemiologico nazionale