I risultati del sistema di sorveglianza della legionellosi in Italia nel 2020 durante la pandemia di COVID-19
Maria Cristina Rota, Maria Grazia Caporali, Antonino Bella, Maria Scaturro, Stefania Giannitelli, Maria Luisa Ricci
Dipartimento di Malattie Infettive, Istituto Superiore di Sanità, Roma
Citare come segue: Rota MC, Caporali MG, Bella A, Scaturro M, Giannitelli S, Ricci ML. I risultati del sistema di sorveglianza della legionellosi in Italia nel 2020 durante la pandemia di COVID-19. Boll Epidemiol Naz 2021;2(3):9-16. DOI: https://doi.org/10.53225/BEN_019
Legionellosis in Italy and COVID-19 pandemic: results of the Italian National Surveillance System for legionellosis for the year 2020
Introduction
2020 will be remembered as the year of the COVID-19 pandemic, which caused 2,107,166 cases and 74,159 deaths in Italy as of December 31st. At the same time, protective measures against COVID-19 have proved to be effective for other infectious pathogens, since we noticed the absence or reduction of some infectious diseases, such as measles and seasonal flu. Legionellosis may also have been affected by these measures. Legionellosis is a form of interstitial pneumonia subject to mandatory reporting and laboratory tests are required to confirm the diagnosis. This article summarises the results of the Italian National Surveillance System (INSS) for legionellosis, coordinated and managed by the Istituto Superiore di Sanita (ISS), for the year 2020. Furthermore, this report shows the microbiological surveillance data from the National Reference Laboratory for Legionellosis of the ISS.
Materials and methods
The surveillance forms, filled in by the doctors who diagnose legionellosis, are analyzed by the NSS for possible sources of infection, clinical picture and etiological assessment. In parallel with the INSS there is a European Surveillance System for travel-associated Legionnaires’ disease, the European Legionnaires' Disease Surveillance Network (ELDSNet).
Results
In 2020, 2,074 legionellosis case report forms were received by the ISS: 2021 confirmed cases and 53 probable cases. The overall incidence of the disease was 34.3 cases per million inhabitants. Approximately 12.6% of individuals reported an at-risk exposure in the 10 days before onset of symptoms. The urinary antigen test was the most used diagnostic test (97.4%). Legionella pneumophila was responsible for the disease for 100% of the cases. Clinical samples from 26 patients were confirmed by the National Reference Laboratory. Case-fatality ratio was 14.8% for community-acquired cases and 36.8% for hospital-acquired cases. Taking into account both Italian and foreign tourists, in 2020, 184 notified cases were travel-associated, among which 133 were diagnosed in Italy and 51 reported to the ISS by ELDSNet.
Conclusions
In 2020, coinciding with the COVID-19 pandemic, notified cases decreased by 35% compared to the previous year; as in the previous years, incidence of the disease was higher in the northern regions. For a correct legionellosis diagnosis the use of more than one diagnostic test is highly recommended, in particular the culture method is very useful in order to identify the source of infection.
Key words: legionellosis; Italy; epidemiology
Introduzione
Il 2020 è stato caratterizzato dalla pandemia di COVID-19, che, nel corso dell'anno, ha causato in Italia 2.107.166 casi e 74.159 decessi (1) e parallelamente dall’assenza o dalla ridotta circolazione di alcune malattie infettive. Non sono stati osservati, ad esempio, casi di morbillo, da aprile a dicembre 2020 (2) e l’influenza è scomparsa per tutta la stagione 2020-2021 (3). Le misure di prevenzione adottate per contrastare il COVID-19 si sono dimostrate, quindi, efficaci anche per altri patogeni infettivi e la legionellosi potrebbe aver risentito di tali misure.
La legionellosi, infatti, è una forma di polmonite interstiziale che viene normalmente trasmessa tramite aerosol contenente batteri, appartenenti al genere Legionella che possono essere presenti in fonti d'acqua contaminate, come sistemi di acqua calda domestica, fontane, apparecchiature per terapia respiratoria, torri di raffreddamento e in altri dispositivi (4). La legionellosi è sottoposta a obbligo di notifica, anche a livello europeo, e in Italia i casi di legionellosi vengono notificati dalle ASL/Regioni al sistema di sorveglianza nazionale coordinato dall’Istituto Superiore di Sanità (ISS).
Negli ultimi trent’anni il numero di casi di legionellosi in Italia è aumentato costantemente, sebbene sia una malattia ampiamente sottostimata per varie ragioni, inclusa la sotto diagnosi. Raramente, infatti, i pazienti vengono sottoposti ai test di laboratorio specifici prima di instaurare una terapia antibiotica e quindi spesso non viene fatta una diagnosi eziologica di legionellosi. Anche la sotto notifica incide sulla stima dei casi, perché non sempre la malattia viene notificata alle autorità sanitarie. Un altro problema è legato al tipo di test utilizzato per la diagnosi che, nella quasi totalità dei casi, viene effettuata mediante il rilevamento dell’antigene solubile urinario di Legionella. La maggior parte dei test per la rilevazione dell'antigene solubile urinario, attualmente disponibili in commercio, sono specifici per Legionella pneumophila sierogruppo 1 (Lp1) e lasciano quindi scarsamente diagnosticati casi dovuti ad altri sierogruppi o specie. Per questa serie di motivi, in Italia si osserva una grande variabilità dei tassi di incidenza tra le diverse aree geografiche e, in particolare, tra Nord e Sud.
In questo lavoro vengono presentati i dati desunti dal sistema di sorveglianza e relativi ai casi di legionellosi, diagnosticati in cittadini italiani o stranieri, ricoverati in Italia, durante l’anno 2020 e i risultati della sorveglianza effettuata su turisti stranieri che hanno soggiornato e, verosimilmente, acquisito l’infezione in Italia nello stesso anno. Vengono, inoltre, riportati i dati dei casi per i quali il Laboratorio Nazionale di Riferimento per le legionelle del Dipartimento di Malattie Infettive dell'ISS ha ricevuto campioni clinici o ceppi isolati per la conferma diagnostica.
Materiali e metodi
Il sistema di sorveglianza nazionale della legionellosi
Dal 1983 è attivo in Italia un sistema di sorveglianza che raccoglie informazioni specifiche relativamente alla possibile fonte di infezione, al quadro clinico e all'accertamento eziologico di ogni caso.
Il medico che pone la diagnosi di legionellosi ha l’obbligo di compilare la scheda di sorveglianza (5), inviandola alla ASL di competenza e al Dipartimento di Malattie Infettive dell’ISS entro 48 ore.
Nell’ambito della sorveglianza viene utilizzata la definizione di caso aggiornata in accordo con la Decisione della Commissione Europea 2018/945 del 22 giugno 2018 (6). Poiché non vi sono sintomi o segni o combinazioni di sintomi specifici della legionellosi, la diagnosi deve necessariamente essere confermata attraverso test di laboratorio.
La sorveglianza internazionale della legionellosi nei viaggiatori
Dal 1986 è presente un programma di sorveglianza internazionale della legionellosi nei viaggiatori, l’European Legionnaires’ Disease Surveillance Network (ELDSNet), coordinato dall’European Centre for Disease Prevention and Control (ECDC) di Stoccolma, che si basa su una rete di collaboratori nominati dal Ministero della Salute dei Paesi che partecipano alla sorveglianza. I collaboratori di ELDSNet sono generalmente due per ogni Paese (un microbiologo e un epidemiologo) e hanno il compito di raccogliere e trasmettere informazioni relative ai viaggi e alle indagini epidemiologiche ed ambientali effettuate per tutti i casi (italiani e stranieri) di legionellosi associata ai viaggi che si verificano nel loro Paese.
I casi vengono generalmente notificati dai collaboratori del Paese di residenza del turista al Centro di coordinamento di Stoccolma (occasionalmente è possibile che la notifica venga fatta da un Paese diverso da quello di residenza del paziente) tramite un accesso protetto al sito ELDSNet. I casi devono essere notificati appena sono disponibili le informazioni epidemiologiche, microbiologiche e relative al viaggio. Una volta inseriti nel database internazionale, il Centro di coordinamento verifica l’esistenza o meno di altri casi collegati alla stessa struttura recettiva e, in caso affermativo, notifica il caso ai collaboratori del Paese in cui è stata contratta l’infezione (7).
Le linee guida europee prevedono che in caso di cluster vengano inviate all’ECDC due relazioni (Modulo A e Modulo B), a distanza rispettivamente di due e sei settimane dalla notifica del cluster, che riportano le misure di controllo intraprese. In assenza di tali relazioni o se le relazioni indicano che le misure di controllo non sono soddisfacenti, l’ECDC pubblica il nome della struttura inadempiente sul suo sito web (8).
I dati contenuti nelle schede di sorveglianza speciale e i dati relativi alla sorveglianza internazionale della legionellosi associata ai viaggi vengono elaborati periodicamente e annualmente viene redatto un rapporto informativo sui risultati della sorveglianza.
Registrazione e conservazione di ceppi, campioni clinici e ambientali
Al momento del ricevimento, tutti i campioni vengono registrati in apposito database e a ciascuno viene attribuito un numero progressivo. Per ciascun campione sono riportate tutte le informazioni disponibili e, dopo aver effettuato tutte le analisi necessarie, vengono conservati a -80°C.
Analisi di laboratorio: metodo colturale
Tutti i campioni di origine umana vengono analizzati mediante esame colturale in accordo con quanto riportato nell’allegato 2 delle linee guida per la prevenzione ed il controllo della legionellosi (9). I campioni di origine ambientale sono analizzati in accordo con ISO 11731: 2017.
Nel 2020, a seguito di un focolaio epidemico che ha coinvolto 13 casi verificatosi nella regione Abruzzo, il Laboratorio Nazionale di Riferimento per le legionelle è intervenuto, su
richiesta dell’Agenzia Regionale per la Tutela dell'Ambiente (ARTA), per effettuare sopralluoghi e campionamenti in alcune industrie localizzate nei pressi delle abitazioni di alcuni individui affetti da legionellosi. I campionamenti sono stati eseguiti in accordo con l’allegato 3 delle linee guida (9).
Analisi di laboratorio: Real Time PCR
I campioni biologici pervenuti nel corso del 2020 sono stati analizzati per la presenza di DNA di L. pneumophila mediante Real Time PCR in accordo con il protocollo elaborato da membri dell’ESCMID study group for Legionella infections (ESGLI) (10). Per l’estrazione del DNA è stato utilizzato il DNeasy blood and tissue kit e il QIAamp DNA kit (QIAgen), usando per entrambi o il metodo manuale o automatizzato (QIAcube, QIAgen). I campioni di origine ambientale sono stati analizzati in accordo con l’allegato 6 delle linee guida per la prevenzione e il controllo della legionellosi (9).
Analisi di laboratorio: tipizzazione con anticorpi monoclonali (MAb typing) e tipizzazione basata su sequenza (Sequence Based Typing)
La tipizzazione con anticorpi monoclonali è stata eseguita in accordo con il protocollo riportato da Helbig e colleghi (11), mentre la tipizzazione basata su sequenza (SBT), attuale gold standard per la tipizzazione di ceppi di Legionella, è stata eseguita in accordo con il protocollo elaborato da membri dell’ESGLI (10-13).
Risultati
Nel 2020 sono pervenute all’ISS 2.074 schede di sorveglianza relative ad altrettanti casi di legionellosi, di cui 2.021 classificati come casi confermati e 53 come casi probabili, in accordo alla definizione di caso europea modificata nel 2018 (6). Di questi, 241 casi sono stati identificati a posteriori; infatti, come ogni anno, è stato inviato alle Regioni l’elenco dei nominativi delle schede pervenute al sistema di sorveglianza con la richiesta di verificare la completezza delle segnalazioni e di inviare le eventuali schede mancanti. Tale confronto ha evidenziato che l’11,6% delle schede non era stato segnalato al Registro tramite l’apposita scheda di sorveglianza.
Il Laboratorio Nazionale di Riferimento per le legionelle del Dipartimento di Malattie Infettive dell'ISS ha ricevuto 31 campioni clinici da 26 pazienti per la conferma diagnostica o per la determinazione del tipo di L. pneumophila.
Il 74,7% dei casi è stato notificato da 6 Regioni: Lombardia, Veneto, Emilia-Romagna, Toscana, Lazio e Piemonte, e il restante 25,3% dalle rimanenti 15 Regioni e province autonome (PA).
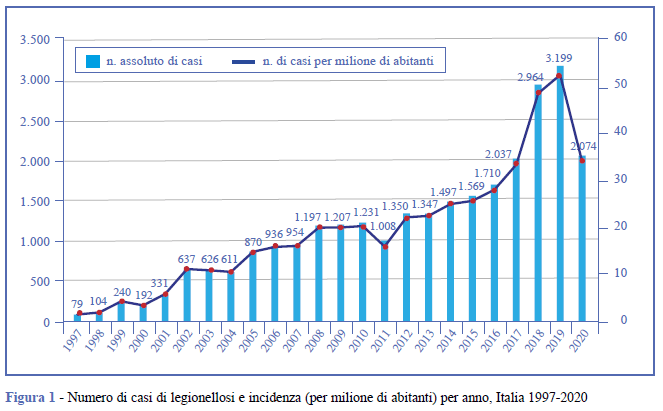
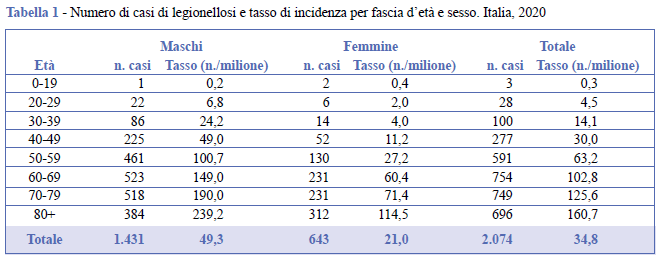
L’incidenza della legionellosi in Italia nel 2020 è risultata pari a 34,8 casi per milione di abitanti, con un considerevole decremento rispetto all’anno precedente (53/1.000.000) (Figura 1). Tuttavia, si continua a osservare un gradiente Nord-Sud con valori pari a 50,0 casi per milione al Nord, 40,5 per milione al Centro e 10,5 per milione al Sud. L’età media dei pazienti è di 66,2 anni (DS = 14,6), con un intervallo compreso tra 8 e 100 anni. Inoltre, l’analisi in base alla distribuzione per età dimostra che circa il 67,3% dei casi ha almeno 60 anni. Il 69,0% dei casi di legionellosi è di sesso maschile e il rapporto maschi/femmine è di 2,2:1.
In Tabella 1 viene riportato il numero di casi e il tasso di incidenza per fascia d’età e sesso.
Fattori di rischio e possibili esposizioni
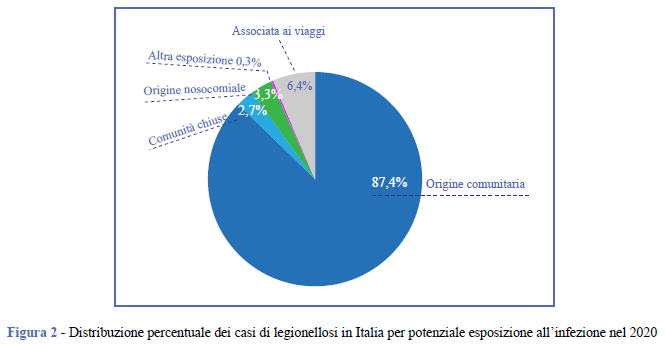
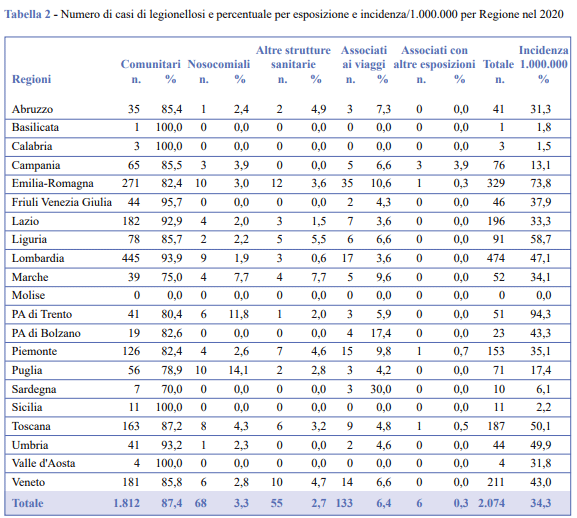
Un’esposizione a rischio nei 10 giorni precedenti l’inizio dei sintomi, è stata riportata dal 12,6% dei soggetti (Figura 2). Dei 2.074 casi notificati, 133 (6,4%) avevano pernottato almeno una notte in luoghi diversi dall’abitazione abituale (alberghi, campeggi, navi, abitazioni private), 68 (3,3%) erano stati ricoverati in ospedale, 55 (2,7%) erano residenti in case di riposo per anziani o strutture sanitarie assistenziali (RSA) o strutture di riabilitazione, 6 (0,3%) avevano altri fattori di rischio (soggiorno in carceri o in comunità) (Figura 2). L’87,4% (n. 1.812) dei casi è stato classificato come di origine comunitaria (vale a dire origine non nota), in quanto non ha riportato alcun soggiorno al di fuori della propria abitazione durante il periodo di incubazione della malattia, anche se 12 soggetti hanno riferito di aver frequentato una piscina e 14 di essersi sottoposti a cure odontoiatriche. Il 51,3% dei pazienti affetti da legionellosi presentava altre patologie concomitanti, prevalentemente di tipo cronicodegenerativo (diabete, ipertensione, broncopatia cronico-ostruttiva, 74,4%), neoplastico (13,9%), autoimmune (4,6%), infettivo (4,7%), trapianti (1,3%) e altre patologie (1,0%). In Tabella 2 è riportato il numero di casi per Regione e per esposizione.
Infezioni nosocomiali
Nel 2020 sono stati segnalati 68 casi nosocomiali (3,3% dei casi totali notificati), di cui 32 (47,1%) di origine nosocomiale confermata e 36 (52,9%) di origine nosocomiale probabile. L’andamento dei casi di legionellosi di origine nosocomiale confermata o probabile dal 1997 al 2020 è illustrato nella Figura 3.
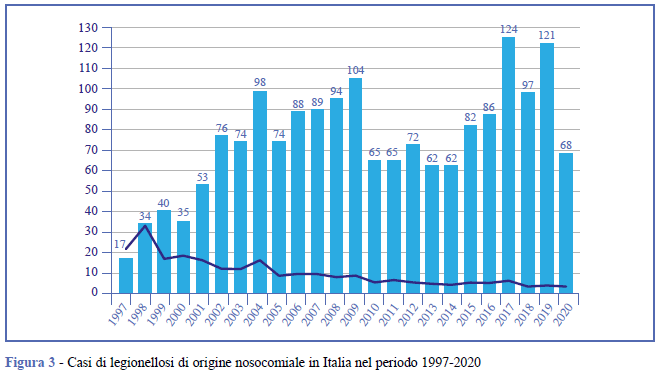
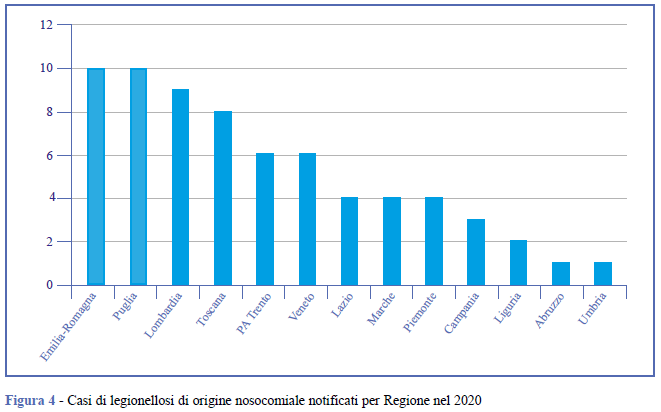
Lombardia, PA di Trento, Emilia-Romagna, Puglia, Toscana e Veneto hanno notificato il 72,0% dei casi nosocomiali. Il numero di casi di origine nosocomiale confermata o probabile per Regione di notifica è riportato nella Figura 4.
Complessivamente hanno riportato casi nosocomiali 45 ospedali. Di questi, 10 hanno riportato cluster che hanno coinvolto complessivamente 33 casi. I rimanenti 35 ospedali hanno notificato ciascuno un singolo caso nosocomiale confermato o probabile.
L’età media dei casi nosocomiali è di 71,2 anni (intervallo: 8-93 anni); le patologie alla base del ricovero erano prevalentemente di tipo cronicodegenerativo (53,8%), seguite da neoplasie (34,6%) e altre patologie nell'11,5% dei casi. Il tasso di letalità tra i casi nosocomiali per i quali è noto l’esito della malattia (28,0% del totale) è pari al 36,8%.
Sono stati, inoltre, notificati 55 casi associati con il soggiorno presso case di riposo o RSA.
Durata del ricovero ed esito della malattia
Esclusi i casi nosocomiali, la durata del ricovero ospedaliero è nota per il 30,6% dei casi ed è stata in media di 10,1 giorni (intervallo 0-112, DS 10,2).
L’esito della malattia è noto per il 31,0% di tutti i pazienti; di questi, nell’84,6% dei casi è stata segnalata guarigione o miglioramento, mentre nel 15,4% dei casi il paziente è deceduto. La letalità dei soli casi comunitari (calcolata sul totale dei casi per i quali è disponibile l’informazione sull’esito della malattia) è pari a 14,8%, significativamente inferiore alla letalità dei casi nosocomiali sopra indicata.
Criterio diagnostico
Sulla base di quanto riportato nella scheda di sorveglianza, il 99,7% dei casi è stato diagnosticato mediante un singolo test di laboratorio, il rimanente 0,3% tramite due test. Il metodo diagnostico più frequentemente utilizzato è stato la rilevazione dell'antigene solubile urinario di L. pneumophila (97,4%), seguito nell’1,4% dei casi da Real Time PCR, nell’1% da singolo titolo elevato e nello 0,2% da immunofluorescenza.
Il Laboratorio Nazionale di Riferimento ha ricevuto complessivamente 22 campioni clinici da 17 pazienti; inoltre, sono pervenuti 9 ceppi isolati su piastra da altrettanti pazienti. I campioni sono stati analizzati mediante esame colturale che ha confermato la presenza di L. pneumophila in tutti i campioni tranne 5 che sono risultati negativi. I campioni negativi all’esame colturale sono stati analizzati anche mediante Real Time PCR, che ha confermato il risultato negativo.
L. pneumophila sierogruppo 1 è stata identificata nel 100% dei casi. La tipizzazione monoclonale ha evidenziato i sottogruppi France/ Allentown, Philadelphia e Olda. La tipizzazione basata su sequenza ha rilevato i seguenti sottogruppi: ST23, ST1, ST664 e ST59. Alcuni di questi ceppi erano correlati a cluster comunitari dei quali non sono stati ricevuti i ceppi ambientali e pertanto non è stato possibile effettuare la correlazione genica.
Il Laboratorio Nazionale di Riferimento ha inoltre ricevuto 58 campioni ambientali, a seguito di indagini effettuate per segnalazione di casi o di possibili cluster. In particolare, 13 campioni sono stati prelevati dal Laboratorio Nazionale di concerto con l’ARTA della Regione Abruzzo, a seguito di un cluster epidemico verificatosi nell’ottobre 2020. L’esame colturale ha dimostrato la contaminazione con L. pneumophila 1Olda ST1 in 3 campioni prelevati dalle torri di raffreddamento dell’aria di una delle due industrie ispezionate. Poiché non è stato isolato alcun ceppo di Legionella dai casi oggetto del cluster, non è stato possibile effettuare l’appaiamento genomico per stabilire la correlazione epidemiologica.
Casi in turisti stranieri e italiani che hanno viaggiato in Italia
Considerando complessivamente sia i turisti italiani che quelli stranieri, nel 2020 sono stati notificati all’ISS 184 casi di legionellosi associata ai viaggi, di cui 133 diagnosticati in Italia e 51 segnalati all’ISS da ELDSNet.
I casi associati ai viaggi, notificati da ASL e ospedali italiani, sono stati complessivamente 133, di cui il 94,0% aveva soggiornato in albergo e il rimanente 6,0% in altre strutture recettive (campeggi, navi, ecc.). La maggioranza dei turisti italiani ha viaggiato in Italia e 39 turisti hanno soggiornato presso strutture recettive già associate a casi di legionellosi. Solo nel 3% dei casi la meta del viaggio è stata una località straniera.
I casi di legionellosi verificatisi in turisti stranieri che hanno visitato l’Italia e notificati all’ISS dall’ELDSNet sono stati complessivamente 51. I Paesi di provenienza della maggior parte dei turisti stranieri sono stati Germania (33,3%), Olanda (23,5%), Austria (15,7%) e Francia (13,7%).
L’età media dei turisti (sia italiani che stranieri) è di 62,6 anni (DS = 12,6). Complessivamente i 184 turisti hanno soggiornato in 229 strutture recettive situate in Toscana (13,1%), Veneto (10,5%), Emilia- Romagna (9,1%), Puglia (8,7%), Lombardia (5,7%), Lazio (5,2%), Marche (4,8%), Liguria (4,4%) e le rimanenti Regioni (38,5%).
Cluster
Nel 2020 sono stati notificati 41 cluster associati con altrettante strutture recettive italiane. Di queste, 16 erano già state associate con casi di legionellosi nei due anni precedenti. Complessivamente i cluster hanno coinvolto 57 turisti, l’età media dei casi è di 63,9 anni (intervallo 35-85), il 75% dei casi è di sesso maschile e il rapporto maschi/femmine è 3:1. La durata del soggiorno è stata mediamente di 6,4 giorni, i cluster hanno coinvolto un minimo di 2 e un massimo di 3 turisti.
In 21 strutture recettive (51,2%) i cluster erano costituiti solo da turisti di nazionalità italiana, mentre nelle rimanenti 20 strutture (48,8%) i cluster includevano soggetti di nazionalità diverse che non sarebbero stati identificati in assenza della rete di sorveglianza europea. Le indagini ambientali sono state immediatamente effettuate in tutte le strutture coinvolte.
I campionamenti eseguiti a seguito della notifica di cluster hanno portato all’isolamento di L. pneumophila in 22/41 strutture recettive campionate (53,7%); le concentrazioni erano comprese tra 102 e 185 unità formanti colonia per litro (UFC/L). Negli alberghi risultati positivi sono state messe in atto idonee misure di controllo che hanno riportato le cariche batteriche entro i limiti consentiti, come dimostrato dai prelievi ambientali di verifica, effettuati successivamente agli interventi di disinfezione.
Le relazioni sono state inviate entro i tempi previsti al Centro di coordinamento ELDSNet per tutte le strutture recettive, tranne 3 i cui nomi sono stati pubblicati sul sito web. Nel corso dell’anno, 2 strutture sono state cancellate per aver adeguato le misure di controllo agli standard richiesti. Complessivamente, ad agosto 2020 sono riportati sul sito web dell’ECDC i nomi di tre strutture recettive italiane, 2 pubblicati nel 2019 e 1 nel 2020.
Conclusioni
Nel 2020 sono stati notificati all’ISS complessivamente 2.074 casi di legionellosi, con una riduzione del 35% rispetto all’anno precedente. Lo stesso calo è stato registrato in diversi Paesi europei e complessivamente il numero di casi riportati al sistema di sorveglianza europeo TESSy (The European Surveillance System) nel 2020 è risultato del 27% inferiore al 2019 (14).
È importante sottolineare che durante il periodo di lock-down, attivato per far fronte alla pandemia di COVID-19, la diminuzione dei casi è stata in parte determinata anche da una minore mobilità della popolazione e, di conseguenza, dalla notevole riduzione dei casi di legionellosi associata ai viaggi o ad altre attività ricreative, soprattutto nel periodo da marzo a maggio 2020. Non si esclude però che, dati i numerosi sintomi che accomunano le due patologie, parecchi casi di co-infezione da SARS-CoV-2 e Legionella possano essere stati testati solo per COVID-19 e che la legionellosi sia stata sotto diagnosticata. Nel 2020 sono stati infatti riportati 25 casi di coinfezione da Legionella e SaRS-CoV-2, identificati proprio grazie all’effettuazione contemporanea dei due test.
Si raccomanda quindi, in presenza di polmoniti atipiche con forte compromissione polmonare, soprattutto in soggetti anziani, di considerare la Legionella come uno dei possibili agenti eziologici e di effettuare test appropriati per la diagnosi differenziale.
Conflitti di interesse dichiarati: nessuno.
Finanziamenti: nessuno.
Authorship: tutti gli autori hanno contribuito in modo signifi cativo alla realizzazione di questo studio nella forma sottomessa.
Riferimenti bibliografici
- Ministero della Salute, Istituto Superiore di Sanità. Dati aggregati quotidiani Regioni/PPAA. Aggiornamento casi COVID-19 del 31 dicembre 2020. github.com/... ; ultimo accesso 4/10/2021.
- Filia A, Bella A, Del Manso M, Baggieri M, Marchi A, Bucci P, Magurano F, Nicoletti L, Rota MC. Morbillo & Rosolia News, n. 63 gennaio 2021. www.epicentro.iss.it/... ; ultimo accesso 4/10/2021.
- Greco D, Rizzo C, Puzelli S, Caraglia A, Maraglino F, Bella A. L’impatto dei virus influenzali in Italia nella stagione 2020-21 durante la pandemia di COVID-19. Boll Epidemiol Naz 2021; 2(2):1-6. doi: 10.53225/BEN_013
- Correia AM, Ferreira JS, Borges V, Nunes A, Gomes B, Capucho R, et al. Probable Person-to-Person Transmission of Legionnaires' disease. N Engl J Med. 2016 Feb 4; 374(5):497-8. doi: 10.1056/ nejmc1505356
- Ministero della Salute. Circolare 400.2/9/5708 del 29/12/93 e successive integrazioni.
- European Commission. Commission implementing decision (EU) 2018/945 of 22 June 2018 on the communicable diseases and related special health issues to be covered by epidemiological surveillance as well as relevant case definitions. https://eur-lex.europa.eu/... ; ultimo accesso 4/10/2021.
- European Centre for Disease Prevention and Control. European Legionnaires’ Disease Surveillance Network (ELDSNet). Operating procedures for the surveillance of travelassociated Legionnaires’ disease in the EU/EEA. Stockholm: ECDC; 2017. European Legionnaires’ Disease Surveillance Network (ELDSNet) – Operating procedures for the surveillance of travel-associated Legionnaires’ disease in the EU/ EEA. (europa.eu); ultimo accesso 4/10/2021.
- European Centre for Disease Prevention and Control. Accommodation site list for Legionnaires' disease. https://ecdc.europa.eu/... ; ultimo accesso 4/10/2021.
- Ministero della Salute. Linee guida per la prevenzione ed il controllo della legionellosi.7 maggio 2015. https://www.salute.gov.it/... ; ultimo accesso 4/10/2021.
- Mentasti M, Kese D, Echahidi F, Uldum SA, Afshar B, David S, et al. Design and validation of a qPCR assay for accurate detection and initial serogrouping of Legionella pneumophila in clinical specimens by the ESCMID Study Group for Legionella Infections (ESGLI). Eur J Clin Microbiol Infect Dis. 2015 34(7):1387-93. doi: 10.1007/s10096-015-2363-4
- Helbig JH, Bernander S, Castellani Pastoris M, Etienne J, Gaia V, Lauwers S, et al. Pan-European study on culture-proven Legionnaires' disease: distribution of Legionella pneumophila serogroups and monoclonal subgroups. Eur J Clin Microbiol Infect Dis. 2002 21(10):710-6. doi: 10.1007/s10096-002-0820-3
- Mentasti M, Underwood A, Lück C, Kozak- Muiznieks NA, Harrison TG, Fry NK. Extension of the Legionella pneumophila sequence-based typing scheme to include strains carrying a variant of the N-acylneuraminate cytidylyltransferase gene. Clin Microbiol Infect. 2014 Jul;20(7):O435-41. doi: 10.1111/1469-0691.12459
- Gaia V, Fry NK, Harrison TG, Peduzzi R. Sequencebased typing of Legionella pneumophila serogroup 1 offers the potential for true portability in legionellosis outbreak investigation. J Clin Microbiol. 2003 Jul;41(7):2932-9. doi: 10.1128/jcm.41.7.2932-2939.2003
- European Centre for Disease Prevention and Control. The European Surveillance System (TESSy). The European Surveillance System (TESSy) (europa.eu); ultimo accesso 4/10/2021.

 Bollettino epidemiologico nazionale
Bollettino epidemiologico nazionale