Il sistema di sorveglianza basato su eventi in Italia dal 2009 al 2021: verso una intelligence di sanità pubblica
Martina Del Mansoa, Daniele Petronea, Matteo Spuria, Chiara Saccoa, Alberto Mateo Urdialesa, Roberto Crocib, Stefania Giannitellia, Patrizio Pezzottia, Daniele Mipatrinic, Francesco Maraglinoc, Flavia Riccardoa, Network italiano di Epidemic Intelligence*
aDipartimento Malattie Infettive, Istituto Superiore di Sanità, Roma
b Servizio Comunicazione Scientifica, Istituto Superiore di Sanità, Roma
c Prevenzione delle malattie trasmissibili e profilassi internazionali, Ministero della Salute, Roma
Citare come segue: Del Manso M, Petrone D, Spuri M, Sacco C, Mateo Urdiales A, Croci R, Giannitelli S, Pezzotti P, Mipatrini D, Maraglino F, Riccardo F, Network italiano di Epidemic Intelligence. Il sistema di sorveglianza basato su eventi in Italia dal 2009 al 2021: verso una intelligence di sanità pubblica. Boll Epidemiol Naz 2022;3(1):19-28. DOI: https://doi.org/10.53225/BEN_039
The Italian event-based surveillance system from 2009 to 2021: towards public health intelligence
Introduction
Event-based surveillance (EBS) complements traditional surveillance to identify, track and critically appraise the potential public health (PH) impact of infectious diseases and other health threats. The Ministry of Health, the Istituto Superiore di Sanità, regional health authorities with the support of international partnerships shaped EBS in Italy into a flexible, decentralized, and sustainable system that operates through the existing public health workforce with no additional costs. We report the early activation of EBS in Italy, from mass gatherings to its systematic contribution to risk monitoring during the COVID-19 pandemic.
Materials and methods
Italian EBS analysts aim to detect cases/clusters of infectious diseases of PH impact in Italy mainly monitoring MedISys and Google Alerts. A risk assessment matrix was designed to favour coherence in the classification of events. In 2019, the analysts assessed the sustainability of the operations model though an online survey.
Results
Training and an adapted operation model established an Italian Epidemic Intelligence Network comprising over 20 analysts in 2019 and led to the formal recognition of EBS in 2021. The Italian EBS captured and reported over 500 events since 2018 with a positive predictive value of validated events consistently above 85%. Sustainability of the operations model was confirmed by the analysts, defining the approach still in use today.
Discussion and conclusions
The COVID-19 pandemic has broadened the scope of PH Intelligence as a core function of PH for preparedness against epidemic/pandemic threats. The Italian EBS must step up to its formal recognition in the context of this broader global mandate, thus completing its transition from proof of concept to PH asset.
Key words: event-based surveillance; epidemic Intelligence; early detection
Introduzione
La sorveglianza basata su eventi (event-based surveillance, EBS), componente chiave dei sistemi di epidemic intelligence (EI), è definita come l’insieme di attività volte all’identificazione precoce, da fonti alternative alla sorveglianza epidemiologica classica “di potenziali minacce alla salute, la loro validazione, valutazione ed indagine allo scopo di fornire raccomandazioni circa possibili misure di sanità pubblica” (1). L’EBS prevede un insieme di procedure volte a identificare notizie da fonti di informazioni pubbliche non strutturate (open source intelligence, OSINT) ed eterogenee e si serve talvolta di fonti ufficiali, ma più frequentemente non ufficiali, spesso esterne ai sistemi canonici di sorveglianza di un Paese. Si tratta generalmente di informazioni pubblicate su giornali, blog, post sui social media recuperate da piattaforme bioinformatiche di sorveglianza (2). Ogni informazione captata viene valutata criticamente da valutatori con specifica formazione che realizzano un’analisi del rischio standardizzata con l’ausilio di strumenti di valutazione e procedure adattate agli obiettivi di sorveglianza definiti al momento della pianificazione. Il valore aggiunto di questo tipo di sorveglianza risiede nel fatto che monitora fonti capillari e tipicamente molto tempestive, che non rientrano nel processo strutturato di notifica delle malattie infettive. Questo permette di captare anche eventi non segnalati ai sistemi di sorveglianza vigenti per mancata notifica o in quanto non oggetto di sorveglianza (ad esempio, nel caso di minacce emergenti o nuove).
In Italia, le prime attività di sorveglianza EBS cominciano fin dal 2009 con la produzione dei primi bollettini settimanali Epi Weekly rivolti principalmente a membri del Gruppo Interregionale Sanità Pubblica, a ricercatori dell’Istituto Superiore di Sanità (ISS) e a richiedenti da ASL, Istituti Zooprofilattici, 118, Università e numerose Regioni/Province Autonome (PA). Tra il 2012 e il 2014 è stata realizzata una formazione specifica per il reclutamento di analisti, allargando la squadra da una a tre unità. Ulteriori progetti di ricerca pilota hanno successivamente esplorato diverse modalità di realizzazione di sistemi EBS. Tali percorsi di ricerca hanno permesso di definire il perimetro degli eventi da monitorare, l’estensione geografica dell’area di interesse di sorveglianza e la complementarietà del sistema EBS italiano rispetto al già esistente sistema EBS presso l'European Centre for Disease Prevention and Control (ECDC) (1) alla luce delle linee guida internazionali che progressivamente venivano prodotte (3, 4).
Nel 2015, il sistema EBS italiano, coordinato dall’ISS e dal Ministero della Salute, è stato ampliato tramite una collaborazione con la Regione Lombardia in occasione dell’evento aggregativo di massa EXPO 2015 (5, 6). Tali eventi, in inglese mass gathering, in cui si trova riunito, in un luogo e in un tempo definiti, un elevato numero di persone, possono esercitare una considerevole pressione sui sistemi sanitari ed essere associati a un rischio più elevato di epidemie (7). In occasione di EXPO 2015 si è avvertita l’esigenza di sistematizzare ulteriormente il sistema di sorveglianza basato su eventi e ampliare il numero di analisti tramite specifiche attività di formazione, a integrazione dei sistemi di sorveglianza già esistenti basati su indicatori (5).
Nel 2017, essendo ormai evidente l’utilità dello strumento, e grazie allo sforzo congiunto del Ministero della Salute, dell’ISS e delle Regioni/PA, è stato possibile coinvolgere alcuni operatori sanitari nominati da Regioni/PA, Uffici di Sanità Marittima, Aerea e di Frontiera (USMAF)/Assistenza Sanitaria al Personale Navigante (SASN) in un ulteriore ciclo di formazione, questa volta su scala nazionale, e di approfondimento, al fine di costituire per la prima volta nel 2018 una rete operativa di analisti EBS in Italia e testare la fattibilità operativa di un monitoraggio continuativo EBS con modalità “pilota” per ulteriori periodi di sorveglianza.
Il sistema di sorveglianza EBS in Italia si è configurato sul modello del sistema collaborativo decentralizzato non dotato di risorse specifiche, già realizzato dai Paesi del G7 e in Messico nell’ambito della Global Health Security Initiative (8).
Questo articolo descrive i metodi del sistema EBS italiano e le attività realizzate per costituire una rete di analisti operativa sul territorio nazionale.
Materiali e metodi
Obiettivi della sorveglianza, definizione di elementi, segnali ed eventi e del concetto di validazione
La sorveglianza basata su eventi in Italia ha come obiettivo quello di monitorare casi/focolai dovuti a malattie infettive di potenziale impatto in sanità pubblica e si pone a supporto delle attività di sorveglianza epidemiologica delle malattie infettive presenti nel Paese. L’ EBS identifica tre componenti informative:
- elemento, qualsiasi informazione filtrata da una piattaforma di biosorveglianza in base a filtri di ricerca pre-impostati;
- segnale, qualsiasi elemento che rientri nell’ambito degli obiettivi della sorveglianza (ad esempio, casi/focolai dovuti a malattie infettive);
- evento, un segnale che presenti caratteristiche tali da renderlo rilevante per la sanità pubblica.
Sono state definite driver quelle informazioni relative a una contaminazione o a un agente che potrebbero determinare in futuro un evento. Nell’ambito del monitoraggio EBS vengono, inoltre, distinti eventi nuovi da aggiornamenti di eventi già segnalati. Poiché i sistemi EBS si avvalgono di fonti pubbliche non sempre ufficiali, per verificare l’attendibilità di quanto captato, si può fare ricorso a un processo di validazione. In questo caso gli eventi provenienti da fonti non ufficiali/dubbie vengono verificati, ovvero valutati, da persone in grado di confermare o smentire tali informazioni.
Cattura di elementi e selezione dei segnali: piattaforma MedISys e Google Alert
Per il monitoraggio di eventi e segnali che possono costituire una emergenza di sanità pubblica, gli analisti si sono avvalsi di vari strumenti, tra cui il Medical Information System (MedISys), piattaforma gratuita sviluppata dalla Commissione Europea (CE) per la sorveglianza basata su eventi, completamente automatizzata, che monitora informazioni presenti su internet riguardanti: malattie infettive umane e veterinarie, minacce biologiche, chimiche, radiologiche e nucleari, salute delle piante, contaminazione di cibi e mangimi. La continua collaborazione tra ricercatori dell’ISS e del Joint Research Centre della CE ha permesso l’utilizzo e l’adattamento gratuito della piattaforma MedISys. Gli analisti che utilizzano questa piattaforma possono usufruire di uno strumento collaborativo ad accesso riservato chiamato NewsDesk, che permette la selezione automatica degli elementi, la creazione e la disseminazione di rapporti di sorveglianza basata su eventi via e-mail. La piattaforma MedISys filtra potenziali elementi di interesse secondo una categorizzazione che comprende 206 categorie di patologia (9).
La ricerca di informazioni è stata integrata dal monitoraggio di 21 query di Google Alert (www.google.it/alerts) (Tabella), che permette di monitorare specifiche parole chiave. Tramite questo strumento si possono ricevere via e-mail delle notifiche ogni volta che una parola chiave compare sul web. I Google Alert sono stati impostati per identificare informazioni in italiano su patologie/patogeni/condizioni/contesti definiti come prioritari per la salute pubblica. Per completare il monitoraggio è stata usata anche la semplice ricerca per parole chiave in Google News.

Valutazione degli eventi: la matrice di valutazione del rischio
Decidere se un elemento possa costituire un segnale è generalmente abbastanza semplice, in quanto dipende dagli obiettivi definiti per una sorveglianza basata su eventi. Tuttavia, decidere se un segnale sia abbastanza rilevante per la salute pubblica da essere definito come evento è più complesso e implica la conoscenza del fenomeno, della sua epidemiologia e delle caratteristiche cliniche. È necessaria, inoltre, un’analisi che permetta di definire se l’informazione captata è inaspettata/inattesa e/o con un potenziale rischio di impatto elevato e/o di diffusione internazionale.
Al fine di uniformare le capacità di analisi delle informazioni e di selezione di quelle che costituiranno eventi da segnalare nella sorveglianza EBS, nell’ambito delle attività di formazione e di approfondimento organizzate dall’ISS è stato fornito agli analisti uno strumento operativo chiamato “matrice della valutazione del rischio”, sistematicamente rivalutato e testato, per affinare e uniformare le capacità di analisi e valutazione dei segnali da parte degli analisti.
Definizione di un modello operativo e implementazione di un piano di formazione
Dopo il successo dell’implementazione continuativa del sistema EBS nel 2015 (5), al fine di consolidare e formalizzare questa sorveglianza in Italia, tra il 2017 e il 2019, nell’ambito di azioni centrali finanziate dal Centro Nazionale per la Prevenzione e il Controllo delle Malattie (Ccm) del Ministero della Salute, sono stati realizzati ulteriori tre progetti EpiInt SeNTINEL - Sviluppo di un NeTwork ItaliaNo di Epidemic intelligence.
Questi progetti hanno permesso di strutturare, nell’ambito del metodo di EBS, un approccio organizzativo-logistico, un perimetro e un obiettivo adattati allo specifico contesto italiano. In particolare, era necessario realizzare un sistema EBS che potesse operare senza la necessità di un nucleo dedicato di personale, che sorvegliasse sistematicamente eventi infettivi in Italia a supporto delle sorveglianze routinarie e speciali delle malattie infettive e che, al contempo, integrasse senza duplicare sistemi di sorveglianza basata su eventi a livello europeo (ECDC) e internazionale (Global Health Security Initiative, GHSI), a cui l’Italia contribuisce e/o ha accesso. A tale fine è stato preso a modello l’approccio organizzativo, sperimentato con successo a livello internazionale nell’ambito del Progetto Early Alerting and Reporting-EAR del GHSI, che coinvolge l’Italia insieme agli altri Paesi del G7 e al Messico (8). Questo approccio è caratterizzato dalla rotazione settimanale di analisti su una piattaforma di biosorveglianza comune e dalla produzione congiunta di bollettini di sorveglianza EBS.
Una prima disamina delle attività, degli strumenti e degli approcci metodologici e organizzativi del sistema EBS italiano ha portato alla pubblicazione, nel 2017, di un report che ha sistematizzato e facilitato la divulgazione delle conoscenze maturate in questo ambito a livello nazionale. Questo documento costituisce il primo testo di riferimento metodologico sulla sorveglianza digitale basata su eventi in lingua italiana (6).
Dal 2017, nell’ambito dei progetti Ccm - Azioni centrali, è stato attivato un piano di formazione e l’attività formativa erogata ha consentito di dare inizio alle attività del Network italiano di epidemic intelligence e di proseguirle fino alla sua formalizzazione con Decreto del direttore generale della Prevenzione del Ministero della Salute nel 2021. Gli analisti EBS si sono attivati con modalità “pilota”, secondo un modello collaborativo a turnazione, per tre mesi consecutivi nel 2018, per sei mesi consecutivi nel 2019 e infine per un mese a febbraio 2020. Consecutivamente, si sono attivati in modo sistematico per l’attività del monitoraggio del rischio di una epidemia non controllata e non gestibile da COVID-19 per un anno e mezzo, tra il 2020 e il 2021 (10, 11). Ogni analista è stato inserito in un gruppo composto principalmente da esperti provenienti dalla stessa Regione. I turni avevano base settimanale, dal lunedì al venerdì. In ogni gruppo, i componenti potevano comunemente decidere se procedere con una divisione dei ruoli o con il monitoraggio di tutte le categorie di malattie, confrontandosi al termine dello stesso per una valutazione condivisa dei segnali e per la pubblicazione del bollettino da inviare alla stessa rete e ai referenti del Ministero della Salute. Infine, durante la fase di sorveglianza a supporto del monitoraggio del rischio di diffusione (10, 11) durante la pandemia COVID-19, cinque analisti si sono alternati nelle attività di monitoraggio.
Analisi dei segnali captati nel periodo 2018-2021 e valutazione della fattibilità e sostenibilità del modello organizzativo del sistema EBS italiano
Tra il 2018 e il 2021, il Network italiano di epidemic intelligence è stato sistematicamente attivato nella realizzazione di periodi di monitoraggio pilota in coincidenza degli eventi formativi (2018-2019), a causa dell’emergenza di minacce epidemiche (ad esempio, all’inizio del 2020 la diffusione del virus SARS-CoV-2 in Asia) o in seguito a una specifica attivazione da parte del Ministero della Salute nell’ambito del monitoraggio di situazioni di emergenza sanitaria (2020-2021). È stata realizzata un’analisi della frequenza dei segnali e degli eventi, captati durante queste attivazioni per anno/settimana e gruppo di patologia da MedISys e da Google Alert. L’analisi dei dati è stata realizzata utilizzando RStudio 2021.09.0 basato su R versione 4.1.2.
Dopo la prima attivazione pilota della rete secondo il modello organizzativo, è stata svolta un’indagine con lo scopo di testare e misurare la fattibilità e la sostenibilità di tale attività, valutando la capacità degli analisti di completare i propri turni di sorveglianza.
Risultati
Implementazione del modello operativo e attività di formazione
Nel periodo 2017-2019 sono stati realizzati cinque eventi formativi dedicati alla EBS. Il primo, un corso ECM nel 2017, aveva lo scopo di rafforzare la cultura dell’EI e favorire la formazione di referenti per la ricezione e la validazione di segnali ed eventi. Il secondo, un workshop introduttivo per analisti, sempre nel 2017, aveva l’obiettivo di presentare strumenti e tecniche di estrazione di informazioni utilizzati dagli analisti di sistemi EBS.
Nel 2018 si è svolto il primo corso ECM per la formazione teorico-pratica di aspiranti analisti del Network italiano di epidemic intelligence, identificati dalle Regioni/PA e dal Ministero della Salute. A tale corso, seguito da un periodo di attivazione pilota della rete durato 7 settimane, ha fatto seguito nel 2019 un secondo corso ECM di approfondimento rivolto agli stessi partecipanti del precedente, incentrato sulle tecniche di valutazione del rischio applicata ai segnali EBS.
Anche questo momento formativo, seguito da un periodo di sorveglianza pilota, ha avuto l’obiettivo di armonizzare le valutazioni tra gli analisti. Infine, nel gennaio 2020 si è svolto un terzo corso, sempre rivolto agli analisti del Network Italiano di epidemic intelligence, con numerosi approfondimenti sulle attività di EBS nazionali e internazionali. In tale occasione è stata attivata la sorveglianza EBS per l’evento infettivo allora emergente, che sarebbe evoluto nella pandemia da COVID-19.
La prima esperienza di validazione EBS è stata realizzata nell’ambito del monitoraggio della manifestazione EXPO 2015. Per 8 mesi gli analisti hanno vagliato quotidianamente ogni elemento catturato dalle categorie di malattie MedISys preesistenti in italiano, dalle categorie MedISys di EXPO 2015, nonché qualsiasi elemento catturato dai Google Alert, una volta al giorno con rotazione settimanale individuale. Ogni elemento veniva valutato per eliminare duplicazioni e verificare la rilevanza rispetto agli obiettivi della sorveglianza basata sugli eventi. Sulla base di questa valutazione, utilizzando NewsDesk in modo collaborativo, per l’intero periodo, gli analisti di turno hanno composto un bollettino contenente tutti i segnali giornalieri. Gli eventi sono stati quindi inviati per la validazione ai focal point identificati a livello regionale, che hanno anche indagato eventuali collegamenti epidemiologici con EXPO 2015.
Successivamente, nei due periodi pilota e durante il periodo di sorveglianza dal 5 maggio 2020 al 3 novembre 2021, la validazione è stata applicata nuovamente nel contesto del monitoraggio del rischio epidemico settimanale COVID-19, in cui tutti gli eventi relativi ai nuovi focolai nel setting ospedaliero e in residenze sanitarie assistenziali (RSA)/case di riposo (contesti considerati particolarmente a rischio di impatto clinico elevato) sono stati sistematicamente validati con i referenti regionali della sorveglianza COVID-19 per verificarne la correttezza.
Risultati delle attivazioni del Network italiano di epidemic intelligence
22 ottobre-14 dicembre 2018 (7 settimane di sorveglianza): durante il primo periodo di sorveglianza pilota sono stati prodotti 39 bollettini di EI, segnalando in media 6 notizie al giorno - range: 1-14 notizie (Figura 1).
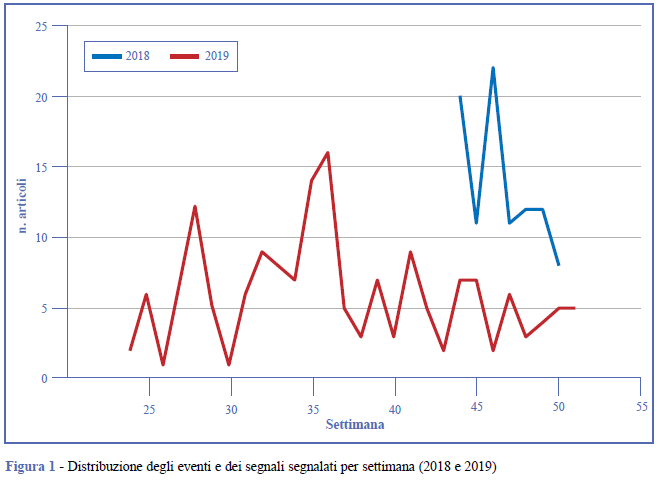
Considerando tutto il periodo di monitoraggio, sono stati selezionati 208 elementi, di cui 44 segnali (notizie di malattie infettive in Italia), 52 eventi (segnali di malattie infettive in Italia che potenzialmente avrebbero potuto portare a epidemie o risultavano inusuali/inattesi tanto da ipotizzare la necessità di azioni di sanità pubblica), 46 aggiornamenti di eventi già segnalati e 66 driver (contaminazioni alimentari/ambientali).
Le notizie più frequentemente captate riguardavano le seguenti categorie: 37 tossinfezioni alimentari/contaminazioni (18%), 31 malattie prevenibili da accino (15%), 24 malattie respiratorie (12%), 14 arbovirosi (7%), 14 malattie batteriche invasive (7%), 13 tubercolosi (6%), 10 malattie a trasmissione oro-fecale (5%), 10 zoonosi (5%) e 55 altro (26%).
10 giugno-20 dicembre 2019 (26 settimane di sorveglianza): durante la seconda sorveglianza pilota gli analisti hanno monitorato e valutato elementi filtrati nelle 221 categorie per patologia di MedISys. Hanno, inoltre, monitorato e valutato elementi catturati da 22 Google Alert (21 query più coronavirus). Sono stati prodotti 114 bollettini di EI, segnalando in media 4 notizie al giorno-range: 1-16 notizie (Figura 1).
In questo secondo periodo di monitoraggio sono state selezionate 409 notizie, di cui 89 segnali, 150 eventi, 64 aggiornamenti di eventi già segnalati e 64 driver.
Le notizie più frequentemente captate riguardavano le seguenti categorie: 88 tossinfezioni alimentari/contaminazioni (22%), 86 arbovirosi (21%), 64 malattie batteriche invasive (16%), 36 malattie respiratorie (9%), 19 malattie a trasmissione oro-fecale (5%), 17 malattie prevenibili da vaccino (4%), 13 zoonosi (3%), 11 tubercolosi (3%), 3 malattie a trasmissione sessuale (1%) e 55 altro (18%).
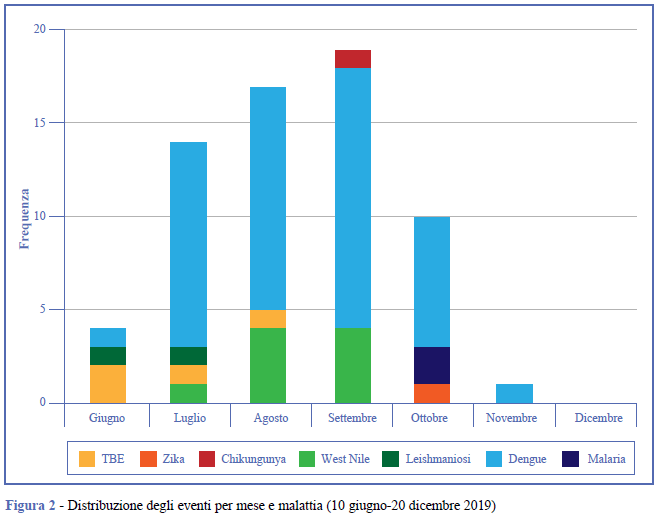
Focalizzando l’analisi ai soli segnali prioritizzati dall’EBS, si nota, durante la seconda sorveglianza pilota, un aumento dei segnali relativi alle arbovirosi (Figura 2), coincidente con la stagionalità primaverile-estiva tipica di queste malattie. Nello specifico, si nota un aumento nelle settimane centrali dell’incidenza di segnali ed eventi riguardanti casi di Dengue, tutti importati (46 eventi, 19%). Questa dinamica riflette quanto avvenuto in ambito internazionale nel 2019, anno di trasmissione particolarmente intenso del virus Dengue. Nel 2019, infatti, è stato documentato il numero più alto di casi di Dengue mai segnalato a livello globale e il doppio dei casi segnalati nell’Unione Europea rispetto al 2018 (12).
3 -26 febbraio 2020 (20 giorni di sorveglianza): la terza sorveglianza pilota si è svolta non in seguito a un'attività di formazione, ma per iniziativa spontanea della rete nel contesto della iniziale diffusione internazionale di SARS-CoV-2, con lo scopo di evidenziare segnali suggestivi di casi importati sul territorio nazionale. Gli analisti hanno monitorato e valutato elementi catturati da 22 Google Alert (Tabella) - integrati in quella occasione con le parole chiave SARS-CoV- 2, coronavirus e 2019-nCoV - producendo 17 bollettini di EI che segnalavano in media sette eventi al giorno (range: 1-12 notizie). Gli eventi/ aggiornamenti più frequentemente captati riguardavano: 34 sospetti casi di SARS-CoV-2 e/o casi di SARS-CoV-2 importati dalla Cina (25%), 11 malattie batteriche invasive (8%), 10 eventi relativi a influenza stagionale (7,5%). Sono stati catturati inizialmente eventi concernenti casi importati e, il giorno 21 febbraio 2020, l’evento relativo al primo caso documentato di trasmissione autoctona di SARS-CoV-2 in Italia. La sorveglianza è stata interrotta nel momento in cui il Paese è entrato nella fase emergenziale per poi essere riattivata con un obiettivo aggiornato nell’ambito del monitoraggio del rischio di diffusione del virus.
5 maggio 2020-3 novembre 2021 (77 settimane di sorveglianza): la sorveglianza basata su eventi ha supportato il monitoraggio del rischio di diffusione durante la pandemia COVID-19, ai sensi del DM 30 aprile 2020 (7, 8). In questi mesi di sorveglianza, in cui gli analisti si sono focalizzati sui focolai COVID-19 in differenti contesti epidemiologici, sono stati catturati e valutati 2.581 segnali riguardanti i focolai distribuiti in tutte le Regioni/PA e realizzati 73 bollettini di sorveglianza EBS, distribuiti alla cabina di regia e utilizzati nella stima della valutazione settimanale del rischio di diffusione in ciascuna Regione/PA (13). Il setting in cui sono stati catturati il maggior numero di eventi relativi a focolai sono le RSA/case di riposo (n. 635 eventi/aggiornamenti) e il mese in cui è stato catturato il maggior numero di segnali relativi a focolai (n. 330) è stato marzo 2021 (Figura 3).
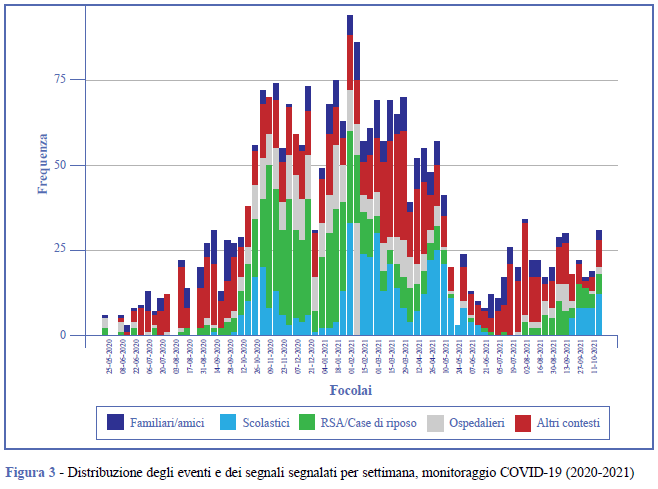
Durante questo periodo sono stati catturati dalla sorveglianza EBS 360 eventi riguardanti focolai nei contesti maggiormente a rischio come RSA/case di riposo, di cui 313 (valore predittivo positivo pari a 86,94%) validati effettivamente come nuovi focolai dai referenti regionali per il monitoraggio del rischio. Nel 13,1% dei casi (47 eventi), invece, gli eventi sono stati smentiti dalla validazione regionale, in quanto non corrispondenti alla realtà oppure perché focolai già documentati nelle settimane precedenti.
Infine, sono stati monitorati segnali riguardanti le zone rosse istituite sul territorio nazionale e le varianti in circolazione di SARS-CoV-2, per un totale di 264 segnali (222 riguardanti le varianti e 42 riguardanti le zone rosse).
Fattibilità e sostenibilità del modello organizzativo del sistema EBS italiano
La prima attivazione della sorveglianza pilota del Network italiano di epidemic intelligence ha coinvolto 21 dei 25 partecipanti al corso avanzato di sorveglianza basata su eventi per analisti realizzato nel 2018 (62% di sesso femminile, età media 44 anni, provenienti da: Lombardia, Lazio, Abruzzo, Toscana, Sardegna, Veneto, Friuli Venezia Giulia ed Emilia-Romagna), divisi in sette gruppi di lavoro. I partecipanti, 18/21, hanno risposto alla indagine online per la valutazione della fattibilità e sostenibilità della sorveglianza EBS. Almeno un partecipante per ciascun gruppo di lavoro ha risposto all’indagine online.
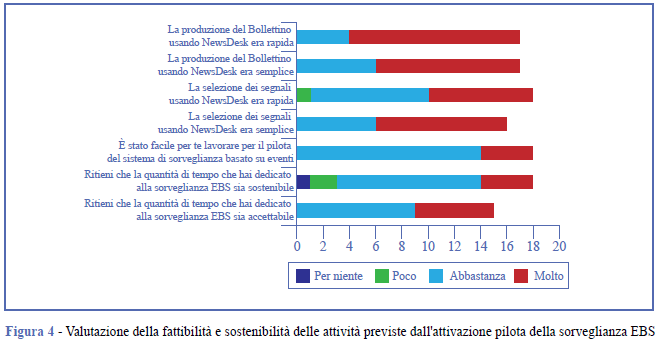
Tutti gli analisti intervistati hanno trovato facile operare all’interno del sistema di sorveglianza basato su eventi e quasi tutti hanno trovato facile selezionare i segnali e produrre il bollettino EBS giornaliero, utilizzando gli strumenti sopra descritti. Gli analisti hanno ricevuto i bollettini giornalieri prodotti da tutti i gruppi di lavoro durante l’intera settimana di sorveglianza. L’89% degli analisti (16/18) ha dichiarato che durante il pilota del sistema EBS sono stati scelti e pubblicati segnali ed eventi rilevanti per la sanità pubblica in Italia.
Tutti i gruppi hanno svolto con successo il proprio turno di rotazione EBS. La maggior parte degli analisti (16/18) ha dichiarato di aver dedicato a questa attività tra 1 e 2 ore al giorno e ha valutato (15/18) il tempo utilizzato in media per svolgere le attività previste durante il proprio turno di guardia EBS come abbastanza/molto sostenibile, assumendo un turno settimanale ogni 2 mesi (Figura 4). Tutti gli analisti che hanno fornito una valutazione complessiva di fattibilità specifica (15/18) hanno indicato che il tempo dedicato alla sorveglianza EBS era accettabile, in considerazione dei loro concomitanti impegni lavorativi.
Discussione e conclusioni
Il sistema di sorveglianza basato su eventi, a integrazione di sistemi esistenti di sorveglianza basati su indicatori, si è sviluppato attorno alle potenzialità organizzative e in modo decentralizzato e collaborativo, riflettendo il modello del sistema sanitario regionalizzato del nostro Paese. Nel corso delle attivazioni della rete il numero di notizie captate è andato riducendosi, suggerendo una maggiore selezione degli eventi ed evidenziando l’emergenza di focolai epidemici anche al di fuori dell’Italia con impatto sul territorio nazionale, come nel caso della trasmissione eccezionale del virus Dengue nel 2019.
Il valore predittivo positivo degli eventi si è dimostrato superiore all’85% sia durante l’attivazione del sistema EBS sperimentale (non ancora Network italiano di epidemic intelligence) nel 2015 (6) sia durante il monitoraggio dei focolai COVID-19, suggerendo una adeguata selezione delle fonti OSINT e un buon livello di analisi e selezione degli eventi.
In occasione della sua attivazione nel febbraio 2020, il sistema EBS ha documentato in modo tempestivo gli eventi relativi a casi di SARS-CoV-2 poi confermati in Italia, senza generare eventi poi non confermati. Tuttavia, analogamente ai sistemi di sorveglianza basati su indicatori contestualmente attivi (ad esempio, relativi alla sorveglianza di forme respiratorie gravi e delle sindromi simil-influenzali) a livello nazionale e ai sistemi EBS attivi a livello internazionale, non ha evidenziato segnali precoci della diffusione di SARS-CoV-2 sul territorio nazionale che hanno preceduto l’identificazione del primo caso autoctono (14).
Questo potrebbe in parte essere legato al fatto che in quel periodo non era noto l’ampio spettro sintomatologico associato alla malattia COVID-19. Inizialmente, infatti, si erano osservati casi di infezione da SARS-CoV-2 sintomatici che evolvevano rapidamente in sindromi respiratorie gravi (in particolare in polmonite), su cui si è focalizzata l’attenzione. Qualora, come osservato in successive fasi acute epidemiche, il virus avesse circolato inizialmente in popolazioni più giovani con maggiori contatti sociali e minore vulnerabilità nei confronti delle forme cliniche più gravi, e solo successivamente in popolazioni più anziane, è verosimile che la probabilità di identificare molto precocemente picchi anomali di sindromi respiratorie gravi nella popolazione sarebbe stata molto bassa. Contestualmente, all’inizio del 2020, si riteneva che il virus non circolasse in Italia e la capacità di accertamento diagnostico era molto più limitata. Era pertanto anche improbabile che venisse data indicazione di eseguire un test per infezione da SARS-CoV-2 in soggetti con una sintomatologia respiratoria aspecifica lieve.
L’esperienza del 2020 ha dimostrato che anche la sorveglianza basata su eventi non sempre riesce a generare allerte più precoci rispetto a quelle segnalate dai sistemi di sorveglianza tradizionali. Tuttavia, l’analisi dei dati relativi al monitoraggio del 2019 e, soprattutto, relativi al monitoraggio COVID-19, mostra come questa sorveglianza, in combinazione con gli attuali sistemi di sorveglianza basati su indicatori, possa contribuire all’identificazione e al monitoraggio di eventi epidemici, riuscendo a captare tempestivamente segnali/eventi che potrebbero sfuggire ad altri sistemi di sorveglianza.
Una valutazione formale della fattibilità e sostenibilità del lavoro è stata realizzata nel 2019, evidenziando come questo modello cooperativo a turni fosse sostenibile. La formalizzazione della rete di analisti nell’ambito delle attività di sorveglianza epidemiologica e preparedness in ambito nazionale, al fine di garantire continuità, si è realizzata nel 2020 con l’inserimento del Network Italiano di epidemic intelligence tra gli attori coinvolti nella attività di preparedness nel Piano strategico-operativo nazionale di preparazione e risposta a una pandemia influenzale (PanFlu) 2021-2023, e nel 2021 con la Circolare del Ministero della Salute n. 47345 che istituisce formalmente la sorveglianza basata su eventi in Italia.
Questo momento di formalizzazione e riconoscimento dell’EBS in Italia si inserisce in un momento di cambiamento strategico globale dell’EBS che, con la nuova strategia dell’Organizzazione Mondiale della Sanità del settembre 2021, viene collocata nel contesto più ampio della Public Health Intelligence e riconosciuta come una funzione chiave di sanità pubblica per la preparedness e la risposta epidemica e pandemica (15).
La sfida oggi è, quindi, quella di rafforzare ed estendere la sorveglianza EBS in Italia, garantendone continuità, solidità e maggiore pluralità di fonti in una calibrazione attenta a mantenere un equilibrio tra sensibilità del monitoraggio e sostenibilità del sistema, sia in termini finanziari sia di utilizzo delle risorse umane (2). Inoltre, con l’inserimento dell’EBS nel PanFlu, il mandato di questa sorveglianza è stato ampliato. Finora l’EBS in Italia si è concentrata su eventi umani, a complemento delle sorveglianze basate su indicatori esistenti, ma da ora in poi potrebbe porsi anche come strumento di preparedness pandemica che identifichi patogeni a potenziale pandemico anche prima che si verifichino epidemie nell’uomo. Sarà quindi importante esplorare come raggiungere un approccio più integrato ai rischi sanitari interagendo con i settori della salute animale e ambientale, incorporando così una prospettiva One Health (16) per garantire una multidisciplinarità delle competenze.
Conflitti di interesse dichiarati: nessuno.
Finanziamenti: nessuno.
Authorship: tutti gli autori hanno contribuito in modo signifi cativo alla realizzazione di questo studio nella forma sottomessa.
(*) Componenti del Network Italiano di Epidemic Intelligence
Xanthi Andrianou, Istituto Superiore di Sanità; Sandro Bonfigli, funzionario statistico in servizio presso l’Ufficio 5 della Direzione generale della prevenzione sanitaria del Ministero della salute; Bianca Maria Borrini, Asl Parma; Maria Grazia Caporali, Istituto Superiore di Sanità; Silvia Dari, ASL Viterbo; Martina Del Manso, Istituto Superiore di Sanità; Mariapaola Di Sebastiano, ABR Servizio emergenza sanitaria territoriale 118 ASL Lanciano-Vasto-Chieti; Valentina Marras, ASL Cagliari; Stefano Marro, tecnico della prevenzione nell'ambiente e nei luoghi di lavoro, in servizio presso l’USMAF SASN Lazio Marche Abruzzo Umbria Molise; Alessandro Miglietta, AUSL Toscana Centro; Daniele Paramatti, funzionario statistico in servizio presso l’ USMAF U.T. Verona, Ministero della Salute; Flavia Riccardo, Istituto Superiore di Sanità; Alessandra Rossodivita, LOM Azienda Socio Sanitaria della Valtellina e Alto Lario; Francesca Sanità, ASL Pescara; Roberto Santoru, SAR AOU di Sassari; Simonetta Santus, ASL Cagliari; Stefania Scaltriti, ASL Reggio Emilia; Matteo Sponga, Ministero salute; Francesco Vairo, INMI Lazzaro Spallanzani; Francesca Zanella, Direzione prevenzione, sicurezza alimentare veterinaria, Regione Veneto.
Riferimenti bibliografici
- Paquet C, Coulombier D, Kaiser R, Ciotti M. Epidemic intelligence: a new framework for strengthening disease surveillance in Europe. Euro Surveill 2006;11(12):pii=665. doi: doi.org/10.2807/esm.11.12.00665-en
- Barboza P, Vaillant L, Mawudeku A, Nelson NP, Hartley DM, Madoff LC, et al. Evaluation of epidemic intelligence systems integrated in the early alerting and reporting project for the detection of A/H5N1 influenza events. PLoS One 2013;8(3):e57252. doi: 10.1371/journal.pone.0057252
- World Health Organization. A guide to establishing event-based surveillance. apps.who.int/...;ultimo accesso 9/3/22.
- World Health Organization. Early detection, assessment and response to acute public health events: implementation of early warning and response with a focus on event-based surveillance: interim version. apps.who.int/...; ultimo accesso 1/4/2022.
- Riccardo F, Del Manso M, Caporali MG, Napoli C, Linge JP, Mantica E, et al. Event-Based Surveillance During EXPO Milan 2015: Rationale, Tools, Procedures, and Initial Results. Health Secur 2016;14(3):161-72. doi: 10.1089/hs.2015.0075
- Riccardo F, Del Manso M, Caporali MG, Declich S, Giannitelli S, Linge J, Cereda D, Piatti A, Costanzo V, Vellucci L, Rizzuto E, Rizzo C, Pezzotti P, Rezza G e il Gruppo di Lavoro EpiInt Sentinel. Il contributo della sorveglianza digitale alla sorveglianza delle malattie infettive in Italia, 2007-2017. Roma: Istituto Superiore di Sanità; 2017. (Rapporti ISTISAN 17/21)
- World Health Organisation. Communicable disease alert and response for mass gatherings. Technical workshop. Geneva, 29-30 April 2008. WHO/USE/EPR/2008.8. www.who.int/...; ultimo accesso 9/3/22.
- Riccardo F, Shigematsu M, Chow C, McKnight CJ, Linge J, Doherty B, et al. Interfacing a biosurveillance portal and an international network of institutional analysts to detect biological threats. Biosecur Bioterror 2014;12(6):325-36. doi: 10.1089/bsp.2014.0031
- Linge J, Steinberger R, Fuart F, Bucci S, Gemo M, Belyaeva J, Al Khudhairy D, Yangarber R, Van Der Goot E. MedISys: Medical Information System. In: Eleana Asimakopoulou, Nik Bessis (Ed.). Advanced ICTs for Disaster Management and Threat Detection: Collaborative and Distributed Frameworks. Hershey, PA: IGI Global; 2010. p. 131-42.
- Italia. Decreto del Ministro della Salute del 30 aprile 2020. Adozione dei criteri relativi alle attività di monitoraggio del rischio sanitario di cui all'allegato 10 del decreto del Presidente del Consiglio dei ministri del 26 aprile 2020. (20A02444). Gazzetta Ufficiale - Serie Generale n.112, 2 maggio 2020.
- Riccardo F, Guzzetta G, Urdiales AM, Del Manso M, Andrianou XD, Bella A, et al. COVID-19 response: effectiveness of weekly rapid risk assessments, Italy. Bull World Health Organ 2022;100(2):161-7. doi: 10.2471/BLT.21.286317
- World Health Organisation. Dengue and severe dengue. www.who.int/...; ultimo accesso 9/3/2022.
- Istituto Superiore di Sanità. Classificazione del rischio di una epidemia non controllata. www.iss.it/...; ultimo accesso 9/3/2022.
- Riccardo F, Ajelli M, Andrianou XD, Bella A, Del Manso M, Fabiani M, et al. Epidemiological characteristics of COVID-19 cases and estimates of the reproductive numbers 1 month into the epidemic, Italy, 28 January to 31 March 2020. Euro Surveill 2020 Dec;25(49):2000790. doi: 10.2807/1560-7917.ES.2020.25.49.2000790
- World Health Organisation. WHO HUB for Pandemic and Epidemic Intelligence. Better Data. Better Analytics. Better Decisions. cdn.who.int/...; ultimo accesso 9/3/2022.
- Balajee SA, Salyer SJ, Greene-Cramer B, Sadek M, Mounts AW. The practice of event-based surveillance: concept and methods. Global Security: Health, Science and Policy 2021;6(1):1-9. doi: 10.1080/23779497.2020.1848444

 Bollettino epidemiologico nazionale
Bollettino epidemiologico nazionale