Informazione e malattie rare: l’esperienza del Telefono Verde Malattie Rare nel triennio 2019-2021
Marta De Santisa, Antonella Sanseverinoa, Rosa Immacolata Romeoa, Agata Polizzib
aCentro Nazionale Malattie Rare, Istituto Superiore di Sanità, Roma
bDipartimento di Scienze della Formazione, Università degli Studi di Catania
Citare come segue: De Santis M, Sanseverino A, Romeo RI, Polizzi A. Informazione e malattie rare: l’esperienza del Telefono Verde Malattie Rare nel triennio 2019-2021. Boll Epidemiol Naz 2022;3(2):20-31.. DOI: https://doi.org/10.53225/BEN_050
Information and rare diseases: the experience of the Italian National Helpline for Rare Diseases (2019-2021)
Introduction
Rare diseases (RDs) are heterogeneous conditions counting more than 8,000 different clinical entities, which can differ for clinical manifestations, severity, course and age of onset. People living with RDs frequently clash with a critical lack of information and support. In response to this concern, in 2008, the Istituto Superiore di Sanità set up a National Helpline dedicated to Rare Diseases (Telefono Verde Malattie Rare - TVMR).
Materials and methods
This retrospective observational study is based on data collected by the TVMR from January 2019 to December 2021. The TVMR (800.89.69.49) is a free and anonymous helpline open Monday to Friday, 9 am to 1 pm. The service is provided by a team of experienced psychologists and physicians trained in telephone counselling, public health policies and RDs management.
Results
Among the 17.440 requests received, centres of expertise, health local services, welfare benefits, clinical and genetics counselling were the most frequent issues. Since 2020, queries referred also to various topics related to COVID-19 pandemic.
Discussion and conclusions
TVMR has proven to be a useful, practical and easy source of validated information for people living with rare conditions. By allowing the collection of various requests from citizens with RDs, their families and the professionals involved, it supports the identification of critical issues on health and social care so that interventions can be addressed or reshaped.
Key words: rare diseases; communication; telephone helplines
Introduzione
Le malattie rare (MR), di cui non esiste una definizione univoca a livello globale, sono un ampio ed eterogeneo gruppo di patologie (più di 8.000) caratterizzate dalla bassa prevalenza nella popolazione generale (1). L’Italia aderisce alle indicazioni del Programma d’azione comunitario sulle malattie rare 1999-2003, in cui sono definite rare le malattie con una prevalenza inferiore a 5 per 10.000 abitanti (2). Nel complesso, riguardano oltre 300 milioni di persone nel mondo, oltre 30 milioni in Europa e almeno 1 milione in Italia, sebbene a tutt’oggi, sia difficile definire con certezza la stima esatta (3).
Circa l’80% delle MR è di origine genetica, per il restante 20% si tratta di malattie multifattoriali derivate, oltre che da una suscettibilità individuale, anche da altre cause (ad esempio, alcuni fattori ambientali, alimentari) oppure dall'interazione tra cause genetiche e ambientali. Le MR si differenziano per le diverse manifestazioni cliniche, gravità, decorso e per età di insorgenza; molte sono presenti sin dalla nascita, altre possono manifestarsi in età adulta. Per la maggior parte di esse è necessaria un’assistenza continuativa, specialistica e interdisciplinare che consente di ottenere una diagnosi corretta e tempestiva, un idoneo programma di prevenzione delle complicanze e una appropriata gestione clinica e socio-assistenziale della malattia. Solo per un piccolo numero di MR, la terapia è risolutiva, mentre per molte il trattamento resta di supporto, basato su programmi di abilitazione - riabilitazione fisica, psichica ed educativa. Avere una MR preclude spesso la possibilità di compiere attività personali e di partecipazione sociale, con riduzione dell’autonomia e bisogno di un aiuto per lo svolgimento delle attività quotidiane. Molte MR sono infatti disabilitanti e le difficoltà possono riguardare la sfera intellettiva, psichica, motoria, comunicativo-relazionale, comportamentale e sensoriale (specie udito e vista) (4).
Esse, pertanto, rappresentano una sfida per la comunità scientifica e la società civile e diventa prioritario costruire e supportare reti per condividere risorse e informazioni (5). Tuttavia, nonostante i progressi scientifici e la molteplicità delle fonti e degli strumenti informativi nati nell’ultimo ventennio, è ancora forte la necessità di superare la scarsità e la frammentarietà dell’informazione attraverso una comunicazione accessibile e adeguata rivolta sia agli operatori sanitari che ai cittadini in genere (4), come indicato di recente anche nella Legge n. 175 del 10 novembre 2021 (6) e dalla Risoluzione ONU (7) sulle malattie rare adottata il 16 dicembre 2021.
Il Telefono Verde Malattie Rare (TVMR), nato il 29 febbraio 2008 in occasione della 1a Giornata di sensibilizzazione delle malattie rare e istituito presso il Centro Nazionale Malattie Rare (CNMR) dell’Istituto Superiore di Sanità (ISS) con il supporto del Ministro della Salute (8, 9), ha l’obiettivo di mettere a disposizione dei cittadini un servizio in grado di fornire informazioni istituzionali per orientarli nel complesso ambito delle MR. Il servizio è gestito da un team di ricercatrici, prevalentemente psicologhe, che utilizzano le competenze di base del counselling (10), già largamente consolidate nell’ambito di servizi di informazione istituzionali (11, 13). Il team si avvale, inoltre, del supporto di consulenti medici esperti nelle MR. Il TVMR risponde al numero verde 800.89.69.49, gratuito su tutto il territorio nazionale da telefoni fissi e cellulari con linee attive dal lunedì al venerdì dalle 9:00 alle 13:00. Sono disponibili anche due indirizzi e-mail, uno specifico per le persone sorde (tvmrlis@iss.it) e l’altro dedicato ai cittadini, inclusi quelli residenti all’estero (tvmr@iss.it).
Il TVMR dal 2012 è membro dell’European Network of Rare Disease Help Lines (ENRDH) per condividere conoscenze e buone pratiche tra i servizi di informazione nazionali e associativi dedicate alle MR in Europa (14); dal 2017 coordina anche una rete italiana di servizi telefonici informativi regionali per le MR, con l'obiettivo di scambiare esperienze e armonizzare l’informazione e la comunicazione in ambito nazionale.
In quasi 14 anni di attività (10 marzo 2008- 31 dicembre 2021), il TVMR ha ricevuto oltre 36.600 telefonate e oltre 60.000 diversi quesiti. Nel presente lavoro si è scelto di presentare l’attività del TVMR relativa al periodo gennaio 2019 - dicembre 2021 perché questo intervallo di tempo assume una particolare importanza, in quanto si inserisce in una fase caratterizzata da un lato dalla crescente attenzione istituzionale e sociale per le MR e dall’altro dalle conseguenze della pandemia da COVID-19, da taluni definita sindemia (15). Attraverso un’analisi descrittiva dei dati raccolti, si intende fornire un profilo delle persone che si rivolgono al servizio, ponendo l’attenzione sui principali bisogni informativi e su come sono cambiati con l’avvento della pandemia. Parallelamente, vengono poste in evidenza le criticità emerse in tema di assistenza sanitaria e sociale, al fine di fornire spunti per il miglioramento di aree ritenute non pienamente soddisfacenti e adeguate alle esigenze delle persone con MR e delle loro famiglie.
Materiali e metodi
Il servizio del TVMR raccoglie dati sociodemografici, informazioni cliniche relative alla patologia e/o alla sintomatologia o altre informazioni inerenti al quesito posto dal richiedente attraverso un software realizzato ad hoc, che consente di archiviare in tempo reale le informazioni e categorizzare in voci standardizzate le richieste pervenute, in conformità alla normativa sulla privacy (16, 17).
Il software utilizzato si compone di quattro sezioni, ciascuna dedicata alla raccolta di dati relativi a una specifica area:
- dati socio-demografici di chi chiama, tipologia di contatto (mail, telefono ecc.) e aspettative sulla funzione del servizio (ad esempio, servizio informativo, centro clinico, CUP);
- dati socio-demografici del paziente, diagnosi se presente o quadro clinico riferito;
- tipologia di richiesta;
- risposta fornita.
Il software è collegato a una banca dati che permette di selezionare direttamente da documenti predefiniti, come l’elenco delle MR e delle malattie croniche non trasmissibili, secondo quanto disposto nel DPCM del 12 gennaio 2017 (18) (rispettivamente Allegato 7 e Allegato 8), in tema di malattie esentate dalla partecipazione al costo delle prestazioni sanitarie e che sostituisce integralmente il DPCM 29 novembre 2001. Il database include anche un’ampia lista di malattie e tumori rari, presenti nel portale europeo Orpha. net (19). Per l’analisi dei dati non è stato chiesto il consenso dei pazienti, perché i dati sono stati raccolti in forma anonima.
Risultati
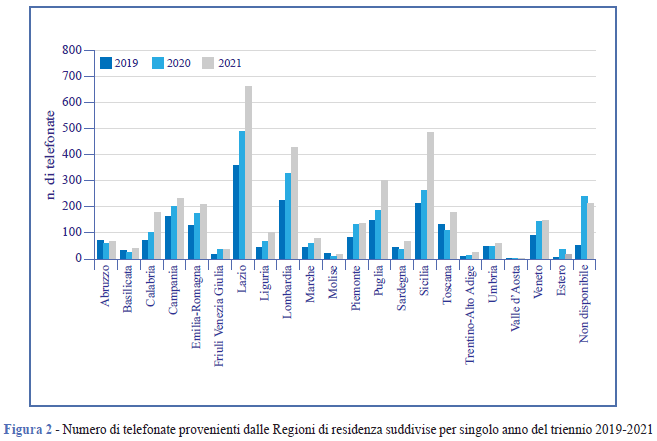
Nel triennio oggetto dello studio, le persone che hanno contattato il servizio sono state 9.342, per un totale di 17.440 quesiti (Figura 1, Tabella 1). Nel 90,0% dei casi, le richieste sono pervenute per via telefonica, in minor misura via e-mail (9,1%) e, a partire dal 2020, anche tramite messaggi privati sulle pagine Facebook e Instagram del TVMR (0,9%). D’altro canto, come è evidente ormai da alcuni anni, una delle principali fonti informative del cittadino, anche in ambito sanitario, è il web (20), che è anche il maggior mezzo attraverso il quale la cittadinanza viene a conoscenza del servizio offerto dal TVMR (Tabella 1). Nel 67,5% dei casi, sono state le donne a rivolgersi al servizio, nel 32,3% gli uomini. Premettendo che nel 37,0% dei casi le persone preferiscono non riferire la propria età, la distribuzione per classi di età evidenzia che il servizio è contattato più di frequente da persone di età compresa fra 41 e 60 anni (Tabella 1). Per quanto riguarda la distribuzione geografica, le percentuali più elevate (26,8%) afferiscono al Centro (in particolare il Lazio, 17,9%) e al Sud (22,7%), soprattutto Puglia e Campania, rispettivamente 7,6% e 7,0%; il 13,1% chiama dalle Isole, ma la Sicilia raggiunge da sola il 11,4%. Per quanto riguarda il settentrione, le Regioni più rappresentate sono quelle del Nord-Ovest (18,4%) vs il 12,2% del Nord-Est. Pochi i contatti dall’estero, 0,7% (Tabella 1 e Figura 2) (21, 22).
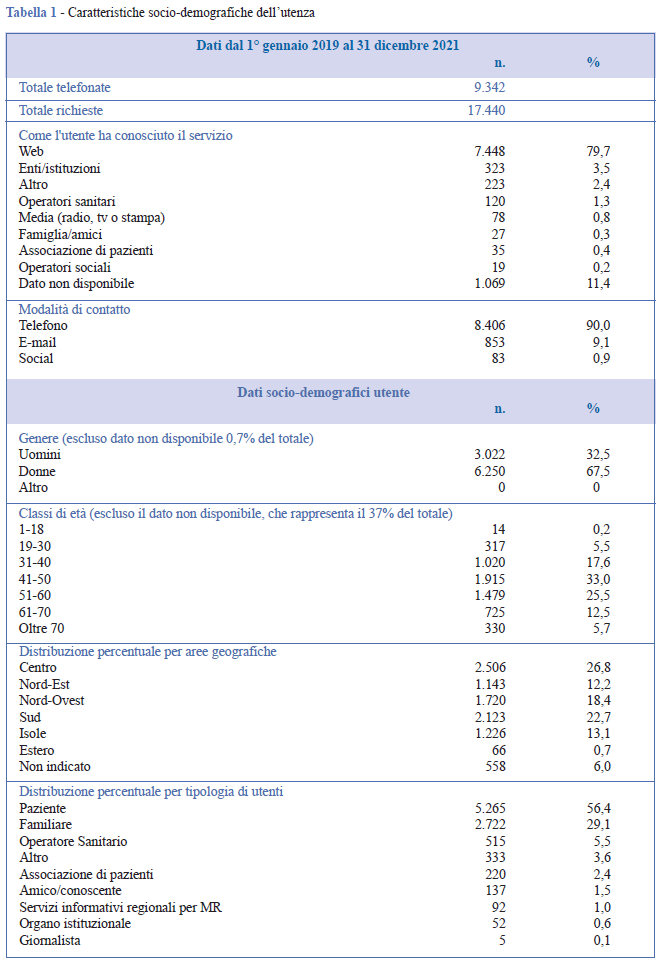
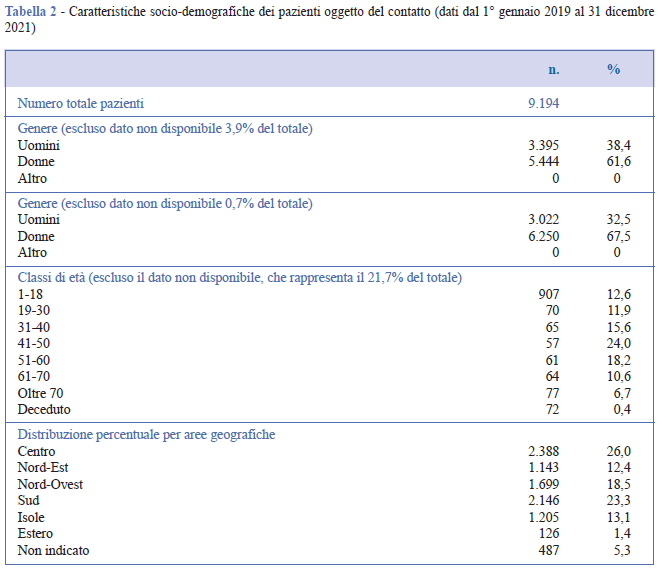
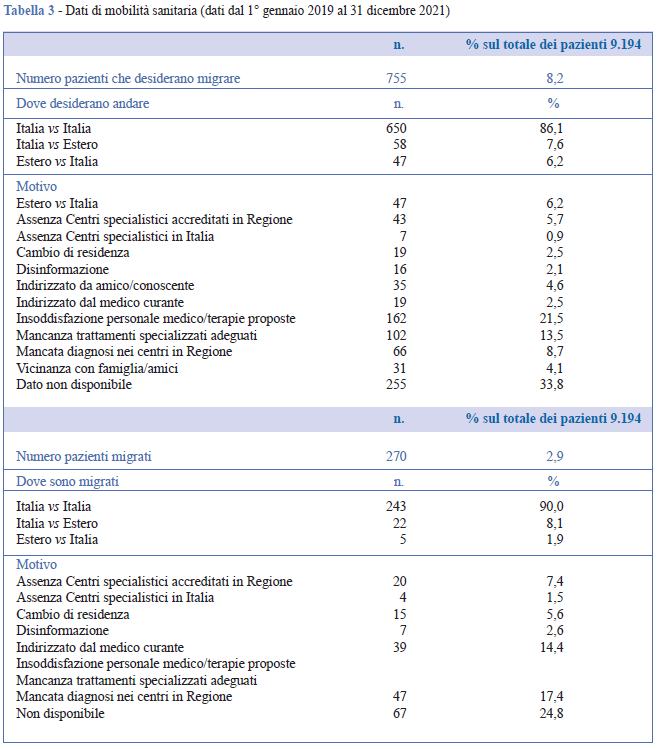
Il profilo generale dei pazienti che si sono rivolti al servizio è descritto in Tabella 2. I dati di questo triennio registrano richieste di informazioni per 9.194 pazienti e tra questi vi è una prevalenza del genere femminile (61,6%) rispetto a quello maschile (38,4%). Sebbene molte MR insorgano in età pediatrica, i quesiti riguardano solo per il 12,6% bambini e ragazzi sotto i 18 anni, mentre le fasce di età più rappresentative sono quelle adulte fra i 31 e i 60 anni (che coprono insieme il 57,8%), con un 24,0% nella sola fascia d’età 41- 50. La distribuzione geografica è molto simile a quella di chi ha contattato il servizio (utente), che può essere il paziente stesso (56,4%) o spesso un familiare (29,1%). Si segnala un piccolo numero di pazienti (1,4%) che dall’estero desiderano venire in Italia per cure specialistiche. Si rileva un 8,2% (n. 755) del totale dei pazienti (9.124) che chiede informazioni per strutture sanitarie al di fuori del proprio territorio regionale, nell’86,1% dei casi rimanendo in Italia, nel 7,6% spostandosi all’estero. Il 6,2% è costituito da cittadini stranieri che desiderano accedere ai servizi italiani (Tabella 3). Il 2,9% dei pazienti, invece, è già seguito presso un centro clinico extra regionale rispetto al luogo di residenza.
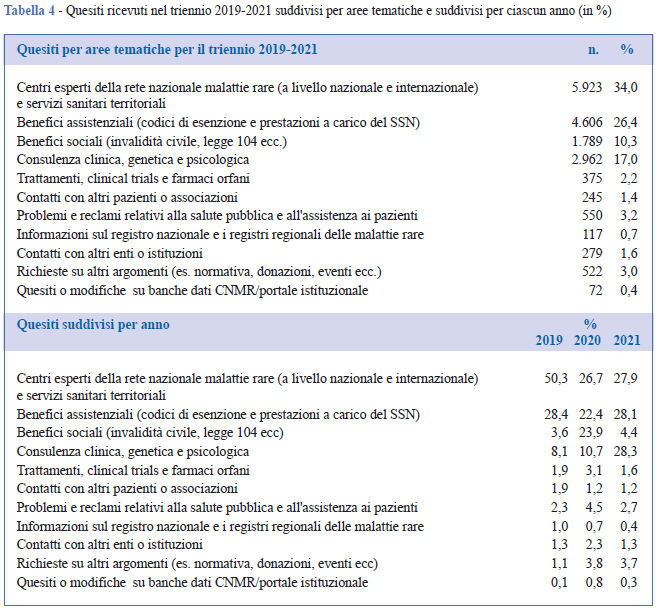
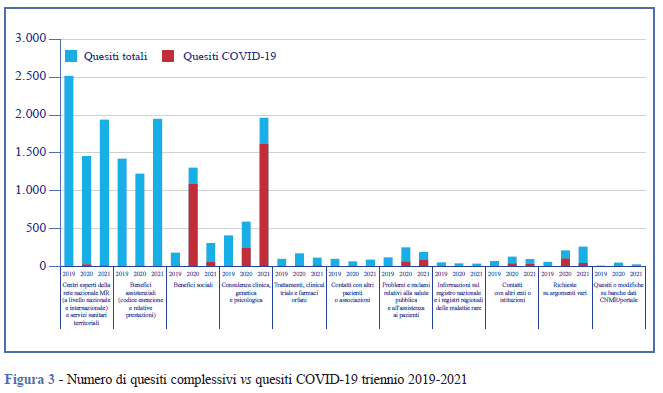
Per ogni contatto telefonico, i quesiti posti sono spesso multipli e riguardano varie aree che vanno dall’assistenza sanitaria a quella sociale (Tabella 4). I bisogni informativi maggiori si concentrano sulla ricerca di un centro ospedaliero esperto, afferente alla Rete nazionale MR che possa fare una diagnosi o una presa in carico (23) o ancora su strutture territoriali che possano soddisfare i bisogni assistenziali, come i centri di riabilitazione. Altro tema ricorrente è quello dei benefici assistenziali, che si traduce per lo più nella richiesta sull’esistenza di un codice di esenzione dal costo del ticket e sulle eventuali procedure per ottenerlo (26,4%). Il 17,0% dei quesiti verte sulla richiesta di consulenza genetica. Il 10,3%, infine, riguarda i benefici sociali, in particolare informazioni su invalidità civile e Legge 104/92 (Tabella 4). Tuttavia, nel primo anno di emergenza sanitaria legata al COVID-19, si è registrato un forte incremento (23,9%) delle richieste in quest’area e parallelamente i quesiti riguardano quasi unicamente agevolazioni e misure di tutela in ambito lavorativo per i lavoratori “fragili” in condizioni di più alto rischio da contagio (Figura 3).
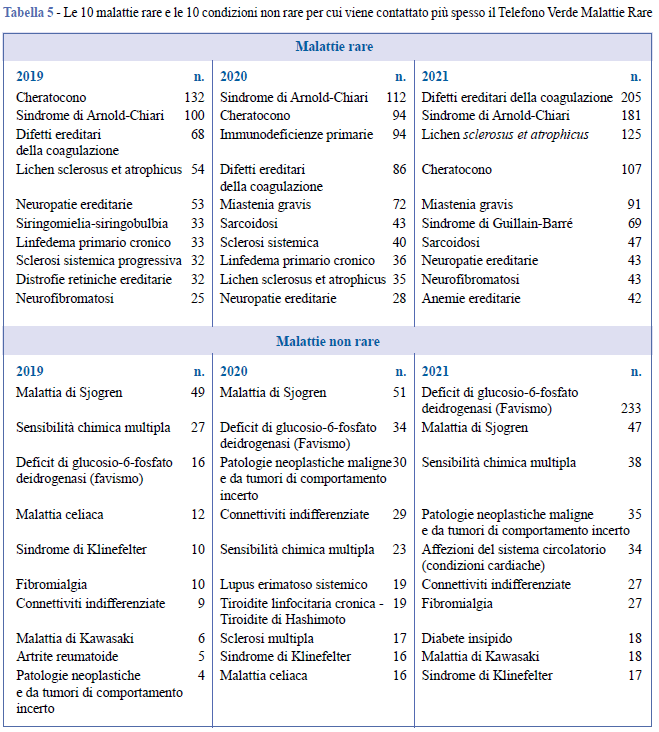
La Tabella 5 mostra le MR per le quali il servizio è stato contattato più frequentemente. A queste si aggiungono le condizioni rare senza una diagnosi, le cui segnalazioni nel triennio sono state 321, ovvero il 3,5% dei pazienti.
Discussione
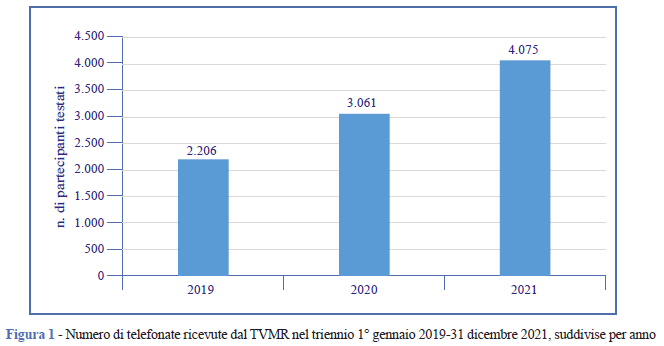
Il presente articolo illustra l’attività svolta dal TVMR nel triennio 2019-2021. Tale periodo rappresenta per il servizio un momento peculiare, in cui si registra oltre un quarto del numero dei contatti ricevuti in 14 anni. In particolare, vi è stato un costante incremento delle telefonate, passate da 2.206 nel 2019 a quasi il doppio nel 2021 (4.075).
Importante variabile che motiva tale riscontro è stata l’emergenza sanitaria legata alla pandemia da COVID-19 durante la quale la comunità di persone con MR ha vissuto un’emergenza nell’emergenza: si tratta di una popolazione spesso più fragile, per la quale la mancanza di continuità assistenziale sanitaria e socio-sanitaria (dovuta anche all’interruzione improvvisa di importanti terapie e controlli) ha causato non solo senso di smarrimento, ma anche evidenti peggioramenti delle condizioni cliniche (24, 25). Il bisogno informativo delle persone con MR ma non solo, ha trovato un riscontro, una risorsa nel TVMR quale fonte istituzionale di informazioni a supporto dei cittadini. Il TVMR ha operato in questa emergenza pandemica al fianco e a supporto delle linee istituzionali e di altre organizzazioni non solo per tematiche legate al rapporto fra pandemia e MR ma anche in ambiti non direttamente ad esse collegabili (ad esempio, circolari INPS, normative COVID-19), dimostrandosi così flessibile e adattabile a situazioni di emergenza. A contattare il TVMR sono prevalentemente le donne (67,5%), e questo dato, costante fin dal 2008 (8), sembra evidenziare che alle donne è delegato il bisogno di reperire, comprendere e valutare le informazioni anche al fine di prendere delle decisioni sanitarie, laddove a contattare sono donne con una diagnosi di malattia rara o cronica (61,6%) oppure sono madri, mogli e figlie che devono far fronte al loro ruolo di caregiver.
Rispetto alla distribuzione geografica dell’utenza, si può immaginare che il Centro Italia (26,8%), e in particolare la Regione Lazio (17,0% del totale), siano particolarmente rappresentate perché il servizio è collocato a Roma e dunque ha un più forte rapporto con il territorio. Sud e Isole (complessivamente 35,8%), invece, potrebbero risentire di una disomogeneità nell’organizzazione territoriale dedicata alle MR e dell’assenza, soprattutto in caso di Regioni molto piccole, di punti di riferimento specializzati per specifiche MR.
Sebbene le MR esordiscano quasi sempre in età infantile, i dati del TVMR constatano una maggiore richiesta di informazioni per pazienti adulti, tra i 31 e 60 anni (complessivamente 57,8%), con un 24,0% nella sola fascia di età 41-60. Il dato potrebbe dipendere da una maggiore attenzione dei servizi sanitari e sociali rivolti ai bambini sufficienti a soddisfare i bisogni informativi e clinico assistenziali delle famiglie, oppure ad un aumento delle diagnosi in età adulta grazie a strumenti diagnostici più sofisticati, che riescono talvolta a individuare condizioni cliniche anche in assenza di sintomi specifici. D’altro canto, anche nel novero delle patologie ricorrenti rare e non, emergono condizioni cliniche che esordiscono o si esprimono in modo più manifesto in età adulta, come nel caso della sclerosi sistemica progressiva, della miastenia gravis o della malattia di Sjogren.
Nell’elenco delle dieci MR per le quali il servizio viene più frequentemente contattato si annovera il Cheratocono. Ciò non sorprende poiché, a causa del mancato accordo sul nomenclatore tariffario relativo all’Aggiornamento dei LEA nel 2017, molti cittadini con tale malattia degenerativa dell’occhio hanno difficoltà a ottenere alcuni ausili cui avrebbero diritto (in particolare le lenti). Per altre patologie, come le neuropatie ereditarie o le neurofibromatosi che necessitano di un’assistenza multidimensionale e multiprofessionale, le richieste sono legate alla non facile individuazione di centri ospedalieri specializzati. Nel periodo pandemico sono emerse nuove patologie le cui condizioni potevano correlarsi in qualche modo al COVID-19. Nel 2020, le Immunodeficienze primitive hanno destato preoccupazione nella comunità poiché si temeva un più alto rischio di sviluppare infezioni gravi e conseguenze a lungo termine (26, 27). Altre condizioni cliniche a cui il TVMR si trova più spesso a dover rispondere sono la malattia di Sjogren, il deficit di glucosio- 6-fosfato deidrogenasi (noto come favismo) e la sensibilità chimica multipla (SCM). Per quanto riguarda la malattia di Sjogren, il motivo potrebbe ricondursi a una inadeguatezza delle tutele sul piano normativo e sul fatto che spesso è confusa o messa in diagnosi differenziale con MR dello stesso distretto anatomico. Le richieste sul favismo risentono dell’esclusione (nel 2017) dall’elenco delle MR che hanno diritto a un codice di esenzione; pertanto, i cittadini che convivono con tale deficit hanno difficoltà a orientarsi verso i servizi del territorio e denunciano spesso un’informazione insufficiente e contraddittoria in merito ai servizi e anche alla lista dei farmaci per loro nocivi. Tale situazione si è fatta più critica nel periodo emergenziale, poiché alcuni farmaci impiegati nel trattamento dell’infezione da SARSCoV- 2, potevano essere causa scatenante di crisi emolitiche (28). In ultimo, in merito alla SCM, il consistente numero di richieste rispecchia verosimilmente la poca chiarezza sull’identità clinica di questa condizione, con evidenti ricadute sull’organizzazione dei servizi assistenziali, nonché sui diritti esigibili.
Relativamente ai bisogni informativi, se nel 2019 le richieste sui centri specializzati e i servizi sanitari rappresentavano oltre il 50% dei quesiti, seguiti dalle informazioni sulle esenzioni (28,4%), lasciando agli aspetti clinici delle malattie (8,1%) e ai benefici sociali (3,6%) percentuali marginali, nel 2020 gli equilibri sono cambiati. Nel biennio 2020-2021, le analisi rivelano un cambio di tendenza in merito alle aree tematiche di interesse (Figura 2 e Tabella 4), oltre a un aumento dei contatti (Figura 1). Le strutture assistenziali non sono più il focus (26,7% nel 2020 e 27, 9% nel 2021), i benefici assistenziali segnano un calo di 4 punti (22,4%) nel primo anno di emergenza per ritornare al valore di 28,0% l’anno successivo. Con l’inizio dello stato di emergenza, assumono una crescente importanza gli aspetti sociali delle MR che raggiungono il 23,9%, a testimonianza del disorientamento dei cittadini e della necessità di validi servizi di informazione. In crescita anche le richieste di informazioni su aspetti clinici (10,7% nel 2020 vs 28,1% nel 2021), soprattutto sulla relazione e sull’impatto della infezione da SARS-CoV-2 o dei vaccini su specifiche malattie, e le segnalazioni sulle difficoltà di accesso alle cure/servizi e di indicazioni sulle normative vigenti, che passano dal 2,3% nel 2019 al 4,5% nel 2020.
L’esenzione dal ticket sanitario (area bisogni assistenziali) rappresenta un tema molto sentito per l’utenza, alla luce degli alti costi di visite e trattamenti. In Italia, il quadro normativo di riferimento è il DPCM 12 gennaio 2017, che definisce i nuovi LEA e riporta la lista delle MR che hanno diritto all’esenzione dalle spese sanitarie. Tale lista, seppur molto ampia, presenta alcune complessità: non include a oggi tutte le condizioni rare conosciute; propone molti codici di gruppo per i quali spesso non sono indicate le condizioni afferenti (ad esempio, malattie spinocerebellari - codice RCG082). Ciò causa disomogeneità, perché non sempre i clinici concordano sul ricondurre una specifica patologia all’interno di uno stesso codice di gruppo; pertanto persone con la stessa malattia rara ma residenti in territori diversi potrebbero non godere degli stessi diritti. Infine, ci sono Regioni che autonomamente hanno disposto l’erogazione gratuita di prestazioni, farmaci o altri prodotti al di fuori dei livelli di assistenza (così detti EXTRA LEA), favorendo i propri residenti ma evidenziando una ulteriore mancanza di equità a livello nazionale. È auspicabile un cambiamento di prospettiva a seguito della Legge n. 175 del 10 novembre 2021, conosciuta anche come “Testo unico sulle malattie rare”.
L’analisi dei risultati evidenzia, infine, una certa mobilità sanitaria (8,2%) che riguarda il diritto dei cittadini di ottenere le cure a carico del Servizio Sanitario Nazionale, anche in un luogo diverso da quello di residenza. Il dato, probabilmente sottostimato, risente ovviamente di due importanti fattori: da un lato il fatto che le informazioni raccolte dal TVMR sono relative a chi contatta il servizio, pertanto, potrebbero non essere complete o esaustive; dall’altro sul triennio di riferimento impatta certamente l’emergenza sanitaria che ha comportato l’impossibilità di accesso a numerose strutture sanitarie e riabilitative, ma anche la difficoltà e il timore di effettuare spostamenti e viaggi. In ogni caso, si conferma che le MR rappresentano una difficile sfida per la pianificazione e l’organizzazione degli interventi sanitari, per un’adeguata gestione dei servizi dell’area medica e non, per il soddisfacimento dei bisogni clinici, psicologici e sociali, per la prevenzione della disabilità e delle complicanze, inclusa la mortalità precoce, e infine per il miglioramento della qualità di vita dei pazienti e delle loro famiglie (29). Uno dei maggiori ostacoli alla gestione ottimale delle MR è rappresentato dalle ridotte conoscenze che i professionisti sanitari hanno di tali patologie, che comporta una difficoltà della diagnosi, un ritardo diagnostico e/o una mancata diagnosi, e quindi un mancato inizio di terapie specifiche o l’inizio di terapie sbagliate e/o inappropriate. Ne consegue l’insoddisfazione del paziente, la necessità di ricorrere al parere di secondi e terzi specialisti, spesso in città diverse da quella di residenza e la mancata consulenza genetica per la valutazione del rischio di ricorrenza familiare. In sanità pubblica, quindi, ciò si traduce in un incremento negativo di alcuni fenomeni come quello della migrazione o mobilità sanitaria secondo cui molte persone con MR in Italia si spostano per una migliore prospettiva di cura. Il fenomeno della mobilità sanitaria rischia di accentuare le disuguaglianze sociali, poiché grava sulle famiglie da un punto di vista psicosociale ed economico.
Il portale tematico Malattierare.gov.it Insieme nel mondo delle malattie rare (30), istituito nel febbraio 2020, ha contribuito a dare una maggiore visibilità al servizio. Frutto della collaborazione tra Ministero della Salute e ISS, nel portale è stata sistematizzata e resa fruibile una mole importante di informazioni sul tema MR, da parte del CNMR che ne cura anche l’aggiornamento. Tale strumento, collegato e complementare al TVMR, ha fornito nuovo slancio e nuovi canali comunicativi, e una maggiore presenza del servizio sui principali social network (Facebook, Twitter, Instagram) che raggiungono nuovi e differenti target di utenza.
Conclusioni
I servizi informativi telefonici, come il TVMR sono strumenti nati per migliorare l'accesso e l'utilizzo dei servizi sanitari (31, 32), promuovendo, in accordo con la loro natura e specificità, la salute, la prevenzione delle MR, la diagnosi, il trattamento e il monitoraggio. Sebbene molti di quelli esistenti dedicati a patologie non comuni o rare, come punti informativi regionali o aziendali (33) non siano ancora sufficientemente conosciuti e adeguatamente valorizzati, sono in ogni caso preziose fonti che illustrano i bisogni complessi delle persone con malattia rara. La pandemia da COVID-19, inoltre, ha ribadito ancora una volta che le informazioni ricoprono un ruolo centrale per costruire responsabilità e fiducia tra la comunità (34) e che i servizi al cittadino devono continuamente adattarsi alle esigenze emergenti dal contesto storico attuale.
In un’epoca in cui le piattaforme basate sul web mettono in contatto un’enorme quantità di persone, inclusi operatori sanitari e pazienti, e in tutto il mondo la comunicazione professionale e sanitaria sulle MR utilizza sempre più i social media, le linee telefoniche di assistenza sembrano rappresentare una fonte sicura (35, 36) di informazioni convalidate. Sono, inoltre, servizi accessibili, flessibili e capaci di promuovere un’alfabetizzazione sanitaria offrendo una conoscenza più accurata su questioni di sanità pubblica (37). Tutto ciò contribuisce da un lato a responsabilizzare le persone su diversi aspetti legati alle loro decisioni connesse alla salute, dall’altro permette di raccogliere le necessità concrete di cittadini con MR, delle loro famiglie, dei professionisti coinvolti in tale ambito, individuando al contempo criticità e aree deficitarie sulle quali poter riflettere e rimodulare gli interventi.
Conflitti di interesse dichiarati: nessuno.
Finanziamenti: nessuno.
Authorship: tutti gli autori hanno contribuito in modo signifi cativo alla realizzazione di questo studio nella forma sottomessa.
Riferimenti bibliografici
- Richter T, Nestler-Parr S, Babela R, Khan ZM, Tesoro T, Molsen E, et al. Rare Disease Terminology and definitions - A systematic global review: report of the ISPOR Rare Disease Special Interest Group. Value Health 2015;18(6):906-14. doi: 10.1016/j. jval.2015.05.008
- Unione Europea. Decision No 1295/1999/EC of the European Parliament and of the Council of 29 April 1999 adopting a programme of Community action on rare diseases within the framework for action in the field of public health (1999 to 2003). eur-lex.europa.eu/...; ultimo accesso 10/11/2022.
- Ferreira CR. The burden of rare diseases. Am J Med Genet A 2019;179(6):885-92; doi: 10.1002/ ajmg.a.61124
- Polizzi A, Balsamo A, Bal MO, Taruscio D. Rare diseases research and practice. Endocr Dev 2014;27:234-56; doi: 10.1159/000363670
- Regulation (EC) No 141/2000 of the European Parliament and of the Council of 16 December 1999 on orphan medicinal products. eur-lex.europa.eu/...; ultimo accesso 4/11/2022.
- Italia. Legge 10 novembre 2021, n. 175. Disposizioni per la cura delle malattie rare e per il sostegno della ricerca e della produzione dei farmaci orfani. (21G00189). Gazzetta Ufficiale - Serie Generale n. 283, 27 novembre 2021.
- United Nations General Assembly (76th sess.: 2021-2022). Addressing the challenges of persons living with a rare disease and their families. rarediseasesinternational.org/...; ultimo accesso 4/11/2022.
- De Santis M, Sanseverino A, Gentile AE, Polizzi A, Taruscio D. Telefono Verde Malattie Rare: otto anni di attività. Roma: Istituto Superiore di Sanità; 2017. (Rapporti ISTISAN 17/39).
- Taruscio D. Centro Nazionale Malattie Rare: dalla ricerca alle azioni nazionali e alle collaborazioni internazionali. Roma: Istituto Superiore di Sanità; 2015. (Rapporti ISTISAN 15/18).
- Felthman C, Dryden W. Dizionario di counseling. Roma: Sovera; 2008.
- AAVV. Numero Speciale. Prevenzione e HIV. Vent’anni di counselling del Telefono Verde Aids dell’Istituto Superiore di Sanità. Not Ist Super Sanità 2007;20(4):1-18.
- World Health Organization. Training for tobacco quit line counsellors: telephone counselling. Geneva: World Health Organization; 2014.
- Quadrino S. Il professionista sanitario e le competenze di counselling. Torino: Edizioni CHANGE; 2016.
- Houyez F, Sanchez de Vega R, Brigol TN, Mazzuccato M, Polizzi A. A European network of email and telephone help lines providing information and support on rare diseases: results from a 1-month activity survey. Interact J Med Research 2014;3:e9; doi: 10.2196/ijmr.2867
- Horton R. Offline: COVID-19 is not a pandemic. Lancet 2020;396(10255):874; doi: 10.1016/S0140- 6736(20)32000-6
- Unione Europea. Regulation (EU) 2016/679 of the European Parliament and of the Council of 27 April 2016 on the protection of natural persons with regard to the processing of personal data and on the free movement of such data, and repealing Directive 95/46/EC. https://eur-lex.europa.eu/eli/reg/2016/679/oj ; ultimo accesso 4/11/2022.
- Italia. Decreto legislativo 30 giugno 2003, n. 196. Codice in materia di protezione dei dati personali. Gazzetta Ufficiale - Serie Generale n. 174, 29 luglio 2003 - Suppl. Ordinario n. 123.
- Italia. Decreto del Presidente del Consiglio dei Ministri del 12 gennaio 2017. Definizione e aggiornamento dei livelli essenziali di assistenza, di cui all'articolo 1, comma 7, del decreto legislativo 30 dicembre 1992, n. 502. (17A02015). Gazzetta Ufficiale - Serie Generale n. 65, 18 marzo 2017 – Suppl. Ordinario n. 15.
- Il portale delle malattie rare e dei farmaci orfani. www.orpha.net/; ultimo accesso 10/11/2022.
- McClung HJ, Murray RD, Heitlinger LA. The Internet as a source for current patient information. Pediatrics 1998;101(6):E2; doi: 10.1542/peds.101.6.e2
- Unione Europea. Direttiva 2011/24/UE concernente l’applicazione dei diritti dei pazienti relativi all’assistenza sanitaria transfrontaliera. eur-lex.europa.eu/...; ultimo accesso 4/11/2022.
- European Reference Network. ec.europa.eu/...; ultimo accesso 10/11/2022.
- Ministero della Sanità. Decreto del 18 maggio 2001, n. 279. Regolamento di istituzione della rete nazionale delle malattie rare e di esenzione dalla partecipazione al costo delle relative prestazioni sanitarie, ai sensi dell'articolo 5, comma 1, lettera b), del decreto legislativo 29 aprile 1998, n. 124. Gazzetta Ufficiale - Serie Generale n. 160, 12 luglio 2001 - Suppl. Ordinario n. 180.
- Gruppo di lavoro ISS Malattie Rare COVID-19. Censimento dei bisogni (23 marzo - 5 aprile 2020) delle persone con malattie rare in corso di pandemiada SARS-CoV-2. Versione del 30 maggio 2020. Roma: Istituto Superiore di Sanità; 2020. (Rapporto ISS COVID-19, n. 39/2020).
- Rare Barometer Survey 2020. A EURORDIS initiative. download2.eurordis.org/...; ultimo accesso 4/11/2022
- Drzymalla E, Green RF, Knuth M, Khoury MJ, Dotson WD, Gundlapalli A. COVID-19-related health outcomes in people with primary immunodeficiency: A systematic review. Clin Immunol. 2022;243:109097. doi: 10.1016/j. clim.2022.109097
- Commissione Rinosinusite e Congiuntivite della SIAIP, Indolfi C, Diaferio L, Parisi GF, Ghiglioni D, Brindisi G, Zicari A, Marchese G, Miraglia del Giudice M (Ed). Il vaccino anti SARS-CoV-2 e il suo impatto nei vulnerabili. Rivista di Immunologia e Allergologia Pediatrica 2022;36(01):17-22. doi: org/10.53151/2531-3916-4
- Gruppo di lavoro ISS Malattie Rare COVID-19. Indicazioni ad interim per un appropriato sostegno delle persone con enzimopenia G6PD (favismo) nell’attuale scenario emergenziale SARSCoV- 2. Versione del 14 aprile 2020. Roma: Istituto Superiore di Sanità; 2020. (Rapporto ISS COVID-19, n. 14/2020).
- Forman J, Taruscio D, Llera VA, Barrera LA, Coté TR, Edfjäll C, et al. International Conference for Rare Diseases and Orphan Drugs (ICORD). The need for worldwide policy and action plans for rare diseases. Acta Paediatr 2012;101(8):805-7; doi: 10.1111/j.1651-2227.2012.02705.x
- Ministero della Salute, Istituto Superiore di Sanità. Malattierare.gov.it. Insieme nel mondo delle malattie rare. www.malattierare.gov.it; ultimo accesso 10/11/2022.
- Lowe G, Evans MR, Myers P. Help--we need a helpline! A public health audit case study. J Public Health Med. 2000;22(2):129-32. doi: 10.1093/pubmed/22.2.129
- Lopriore S, LeCouteur A, Ekberg S, Ekberg K. Delivering healthcare at a distance: Exploring the organisation of calls to a health helpline. Int J Med Inform 2017;104:45-55; doi: 10.1016/j. ijmedinf.2017.05.001
- Ministero della Salute, Istituto Superiore di Sanità. Malattierare.gov.it. Insieme nel mondo delle malattie rare. Punti di informazione regionali. www.malattierare.gov.it...; ultimo accesso 10/11/2022.
- Larson HJ. A call to arms: helping family, friends and communities navigate the COVID-19 infodemic. Nat Rev Immunol 2020;20(8):449-50; doi: 10.1038/s41577-020-0380-8
- Pemmaraju N, Utengen A, Gupta V, Thompson MA, Lane AA. Blastic Plasmacytoid Dendritic Cell Neoplasm (BPDCN) on Social Media: #BPDCNIncreasing Exposure over Two Years Since Inception of a Disease-Specific Twitter Community. Curr Hematol Malig Rep 2018;13(6):581-87; doi: 10.1007/s11899-018-0490-6
- Babac A, von Friedrichs V, Litzkendorf S, Zeidler J, Damm K, Graf von der Schulenburg JM. Integrating patient perspectives in medical decision-making: a qualitative interview study examining potentials within the rare disease information exchange process in practice. BMC Med Inform Decis Mak 2019;19(1):188; doi: 10.1186/s12911-019-0911-z
- Inoue M, Shimoura K, Nagai-Tanima M, Aoyama T. The Relationship Between Information Sources, Health Literacy, and COVID-19 Knowledge in the COVID-19 Infodemic: Cross-sectional Online Study in Japan. J Med Internet Res 2022;24(7):e38332; doi: 10.2196/38332

 Bollettino epidemiologico nazionale
Bollettino epidemiologico nazionale