Conoscenze infermieristiche sugli effetti collaterali delle terapie immunologiche in oncologia: studio trasversale presso l’Ospedale Policlinico San Martino di Genova (2022)
Beatrice Faccinia*, Matilde Mannuccib*, Andrea Gambinob, Elisa Russottoa, Pietro Spataroc
(*) Gli autori hanno contribuito in egual misura al presente articolo.
a UO Oncologia Medica, IRCCS Ospedale Policlinico San Martino, Genova
b UO Epidemiologia Clinica, IRCCS Ospedale Policlinico San Martino, Genova
c Dipartimento di Economia, Universitas Mercatorum, Roma
Citare come segue: Faccini B, Mannucci M, Gambino A, Russotto E, Spataro P. Conoscenze infermieristiche sugli effetti collaterali delle terapie immunologiche in oncologia: studio trasversale presso l’Ospedale Policlinico San Martino di Genova (2022). Boll Epidemiol Naz 2025;6(3):1-7. DOI: https://doi.org/10.53225/BEN_113
Nurses’ knowledge of side effects from immunological therapies in oncology: a cross-sectional study at San Martino Hospital in Genoa (2022, Italy)
Introduction
The increasing use of immunotherapies in oncology has given rise to complex side effects that require specific nursing competencies for effective recognition and management. However, there is a paucity of studies that have assessed nurses’ knowledge of these side effects. This study aims to assess the knowledge and awareness of nurses in the Hematology-Oncology Department at San Martino Hospital (Genoa) regarding the side effects of immunological therapies.
Materials and methods
A cross-sectional study was conducted with volunteer nurses. Knowledge of immunotherapy related adverse events was assessed using a questionnaire developed on the basis of the Italian Association of Medical Oncology guidelines for the management of immunotherapy related toxicities. The average number of correct answers was calculated for each affected system and overall. Differences in scores according to nurse characteristics were analysed using the Mann-Whitney or Kruskal-Wallis tests. Subsequently, multivariate linear regression was performed to identify factors associated with knowledge levels.
Results
The sample consisted of 104 nurses. On average, the overall proportion of correct answers in the questionnaire was 31%. The greatest knowledge gaps were observed in the management of gastrointestinal and rheumatological toxicities, with only 9% and 8% of nurses, respectively, providing correct answers. Multivariate analysis showed that receiving information from an oncologist was associated with a higher proportion of correct answers (β = 11.72; p ≤ 0.001). Conversely, other training sources, such as institutional protocols or self-directed learning, were not significantly associated with knowledge levels. Subjective perception of preparedness and degree type also had a significant impact. Additional factors such as knowledge of foreign languages and years of work experience showed trends, although they did not reach statistical significance.
Discussion and conclusions
The study emphasises the necessity for more comprehensive nursing preparation regarding immunotherapyrelated side effects. Targeted educational interventions, particularly those involving direct guidance from an authoritative source, are needed to support the evolving role of nurses within oncology care.
Key words: immunotherapy; nursing educational; professional competencies
Introduzione
Negli ultimi anni, l’introduzione di nuovi farmaci immunologici utilizzati per la cura delle malattie oncologiche ha comportato un cambiamento significativo, non solo in termini di sopravvivenza del paziente, ma anche nella gestione complessiva dei pazienti oncologici. Di conseguenza, le pratiche infermieristiche dedicate alla gestione dei pazienti oncologici sottoposti a trattamento sono state adattate rapidamente, in particolare quelle impiegate per il monitoraggio e la gestione degli effetti collaterali. Questi ultimi sono prevalentemente di natura immunocorrelata e possono interessare un ampio spettro di organi, spesso causando sintomi specifici con insorgenza ritardata e durata prolungata. Gli effetti collaterali immuno-correlati più comuni includono reazioni dermatologiche, tossicità endocrina, polmonite, tossicità cardiaca e renale ed effetti neurologici (1, 2). Al personale infermieristico è richiesta, pertanto, una preparazione adeguata, con conoscenza di questi effetti collaterali e delle loro manifestazioni, soprattutto nei casi di effetti tardivi, come la tossicità cardiologica e neurologica (3). La letteratura riporta pochi studi che valutano specificamente la preparazione degli infermieri sugli effetti collaterali/reattivi delle terapie immunologiche (4). La mancanza di competenze specialistiche nella gestione dei farmaci oncologici è spesso attribuita a opportunità formative insufficienti; a oggi, la conoscenza è generalmente trasmessa attraverso protocolli operativi, un processo che non promuove efficacemente lo sviluppo di competenze reali né l’autonomia operativa (5). Questo problema è, inoltre, aggravato dalla carenza globale di professionisti sanitari: il “Terzo Forum Globale sulle Risorse Umane per la Salute” ha stimato che entro il 2035 la carenza di personale infermieristico raggiungerà 12,9 milioni in tutto il mondo (6). La crescente scarsità di operatori sanitari qualificati in oncologia evidenzia l’urgenza di dare priorità alla formazione specifica, garantendo un alto standard di competenze infermieristiche specializzate. I programmi di formazione continua differiscono significativamente dalla formazione universitaria e dovrebbero includere corsi dedicati alle nuove terapie, implementati all’interno delle attività educative delle istituzioni che adottano nuovi farmaci nella pratica clinica.
Questo studio mira a valutare e analizzare il grado di conoscenza e consapevolezza degli infermieri riguardo agli effetti collaterali indotti dalle terapie immunologiche nel Dipartimento di Emato-Oncologia dell’Ospedale San Martino di Genova.
Materiali e metodi
È stato condotto uno studio trasversale su un campione di infermieri operanti nel Dipartimento di Oncologia e Ematologia presso l’Ospedale San Martino di Genova. Tutti gli infermieri impiegati nel reparto durante il periodo di studio sono stati invitati a partecipare, senza applicazione di criteri di esclusione. La raccolta dei dati è avvenuta nell’arco di 30 giorni, dal 1° novembre al 1° dicembre 2022. Non è stato eseguito un calcolo formale della dimensione del campione a causa della natura esplorativa dello studio; la partecipazione è avvenuta su base volontaria: 104 su 110 infermieri invitati hanno preso parte allo studio. I dati raccolti sono stati trattati in modo da garantire l’anonimato, in conformità con le normative italiane vigenti e i principi etici delineati nella Dichiarazione di Helsinki. Prima della somministrazione del questionario, è stata effettuata una presentazione dello studio a tutti i coordinatori e agli infermieri dei vari reparti di oncologia ed ematologia, illustrandone gli obiettivi e fornendo istruzioni dettagliate sulla compilazione del questionario. Lo studio ha ottenuto l’approvazione dal Comitato Etico dell’Ospedale San Martino di Genova (n. Registro CER Liguria: 391/2022 - DB id 12516). Al momento dell’indagine, nessun membro dello staff infermieristico che ha partecipato allo studio aveva frequentato corsi di formazione istituzionali specifici sul management degli effetti collaterali correlati all’immunoterapia. Il questionario, sviluppato per valutare il grado di conoscenza riguardo a tali effetti collaterali, è stato creato basandosi sulle linee guida dell’Associazione Italiana di Oncologia Medica (AIOM) per la gestione della tossicità da immunoterapia (7), ed è stato strutturato in due sezioni: la prima relativa alle caratteristiche sociodemografiche e professionali degli infermieri, la seconda sul grado di conoscenza degli effetti collaterali associati ai trattamenti con immunoterapia. Alcune domande preliminari utilizzavano scale Likert a 4 o 5 punti per valutare le fonti di formazione sull’immunoterapia, la frequenza dell’educazione dei pazienti sugli effetti collaterali correlati, la conoscenza auto-percepita e la percezione della propria preparazione nella gestione di queste terapie. La sezione centrale del questionario (Materiale Aggiuntivo - Tabella 1) si concentrava sull’identificazione dei sintomi associati alla tossicità da immunoterapia, categorizzati per apparato: dermatologico, gastrointestinale, endocrino, respiratorio, renale e neurologico. Per ciascun apparato, il questionario elencava sia i sintomi corretti, basati sulle linee guida AIOM, sia sintomi errati.
Gli infermieri sono stati invitati a identificare tutti i sintomi che ritenevano potessero essere associati all’immunoterapia; erano consentite risposte multiple e una risposta veniva considerata corretta solo se includeva tutti i sintomi appropriati ed escludeva quelli errati. In alcuni casi, ove appropriato, è stato richiesto di indicare se l’insorgenza dei sintomi fosse immediata o tardiva. Per gli apparati endocrino e respiratorio, ulteriori domande si concentravano rispettivamente sui segni distintivi di danno e sui sintomi precoci. Per gli apparati neurologico e renale è stata scelta una modalità di risposta dicotomica (sì/no), chiedendo semplicemente se la terapia immunitaria potesse causare danni a tali sistemi. Infine, il questionario si concludeva con tre domande finalizzate a raccogliere ulteriori informazioni sull’esperienza e le percezioni degli infermieri. Ai partecipanti è stato chiesto se ritenessero necessaria una formazione specifica sulla gestione dell’immunoterapia, quali argomenti fossero più frequentemente sollevati dai pazienti in trattamento con immunoterapia e se considerassero importante, nel loro ruolo professionale, informare i pazienti sugli effetti collaterali della terapia. Le risposte sono state raccolte utilizzando scale Likert o formati a scelta multipla.
Le variabili categoriche sono state descritte tramite frequenze assolute e relative, mentre le variabili continue sono state sintetizzate mediante mediane e intervalli interquartili (interquartile range, IQR). Per valutare il grado di conoscenza degli infermieri, è stato calcolato il numero medio di risposte corrette per ciascuna domanda all’interno di ogni apparato e su tutto il questionario. Per valutare le differenze nei punteggi del questionario rispetto alle caratteristiche individuali e professionali degli infermieri, sono stati utilizzati il test di Mann-Whitney o il test di Kruskal-Wallis. Successivamente, per identificare i fattori associati al punteggio ottenuto, è stata eseguita un’analisi di regressione multivariata, considerando come variabile dipendente la percentuale di risposte corrette al questionario e, in questa fase, alcune variabili sono state ricategorizzate per garantire una migliore leggibilità del modello. Le variabili indipendenti incluse nel modello sono state selezionate sulla base dei risultati preliminari e di criteri di rilevanza clinico-statistica e includono: genere, anni di esperienza lavorativa (categorizzati per anni di servizio), livello di istruzione (laurea magistrale, laurea triennale, laurea vecchio ordinamento), conoscenza di lingue straniere (sì/no), fonti di informazione (medico oncologo e/o protocolli e/o colleghi), livello percepito di informazione (basso, buono) e livello percepito di preparazione (scarso, né scarso né buono, buono). Un valore di p ≤ 0,05 è stato considerato statisticamente significativo.
Le analisi statistiche sono state condotte utilizzando il software SAS versione 9.4 (SAS Institute, Cary, NC, USA).
Risultati
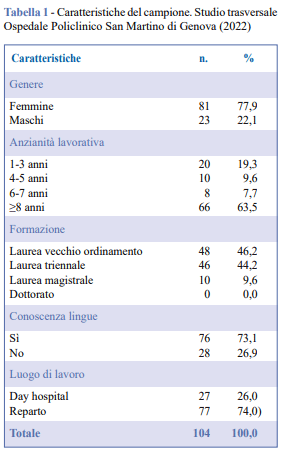
Il campione era composto da 104 infermieri (Tabella 1), prevalentemente donne (77,9%). La maggior parte dei partecipanti aveva più di 8 anni di esperienza e possedeva una laurea, sia vecchio ordinamento (46,2%) sia triennale (44,2%); pochi avevano una laurea magistrale (9,6%) e nessuno un dottorato. La maggioranza (73,1%) riferiva conoscenza di almeno una lingua straniera. Per quanto riguarda il contesto lavorativo, la maggior parte degli infermieri era impiegata in reparti ordinari (74%), mentre il restante 26% lavorava in Day Hospital. Riguardo al livello di preparazione correlato ai farmaci immunologici, il 32% degli infermieri dichiarava di avere poca o pochissima conoscenza in questo ambito. Per quanto riguarda la conoscenza dei possibili sintomi correlati all’immunoterapia (Tabella 2), solo 35 infermieri (34%) hanno identificato correttamente i sintomi dermatologici.

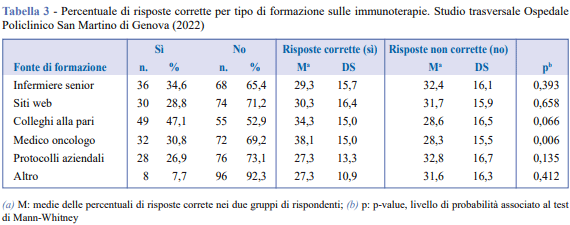
Inoltre, il 58% riteneva erroneamente che i sintomi dermatologici avessero un’insorgenza immediata anziché tardiva. Risultati simili sono stati osservati per gli altri apparati studiati. Risposte corrette sono state fornite dal 9% degli infermieri relativamente all’apparato gastrointestinale, e dal 54% riguardo alla tempistica dell'insorgenza. Per l’apparato endocrino, il 18% degli infermieri ha riconosciuto correttamente i sintomi e solo il 21% ha individuato i segni di possibile danno. Relativamente all’apparato respiratorio, solo il 16% degli infermieri ha riconosciuto i sintomi collaterali respiratori e il 26% ha identificato i segni di allarme precoce. Infine, per l’apparato reumatologico, solo l’8% dei partecipanti ha riconosciuto i sintomi collaterali associati all’uso di immunoterapie. Valutati mediante domande dicotomiche (sì/no), il 48% e il 36% ignorava, rispettivamente, che i farmaci immunoterapici potessero causare danni agli apparati neurologico e renale. In media, la proporzione complessiva di risposte corrette nell’intero questionario era del 31%. L’analisi bivariata (Materiale Aggiuntivo - Tabella 2) non ha evidenziato differenze statisticamente significative in base a genere o anzianità. Al contrario, sono state osservate differenze in relazione al livello di istruzione: gli infermieri con diploma vecchio ordinamento avevano la percentuale media più bassa di risposte corrette (26%), rispetto a laurea triennale (36%) e laurea magistrale (35%) (p = 0,003). Inoltre, la conoscenza di lingue straniere sembrava associata a un punteggio medio più alto: i partecipanti che riferivano di conoscere lingue diverse dall’italiano hanno ottenuto una percentuale maggiore di risposte corrette rispetto a coloro che conoscevano solo l’italiano (33% vs 28%), sebbene questa differenza non fosse statisticamente significativa (p = 0,142). Secondo i risultati presentati in Tabella 3, riguardo alla formazione ricevuta, è emerso che solo il 26,9% degli infermieri aveva ricevuto formazione sulle terapie immunologiche tramite mezzi formali, definiti come protocolli aziendali. La maggioranza ha riportato fonti di apprendimento informali, come discussioni con colleghi senior o pari, medici oncologi o ricerche autonome sul web. Analizzando l’impatto della fonte formativa sui livelli di conoscenza, gli infermieri che avevano ricevuto informazioni dai medici oncologi mostravano una differenza statisticamente significativa nelle risposte corrette (p = 0,006), con punteggi medi e mediani più alti. Nessuna differenza significativa è stata osservata per le altre fonti formative.
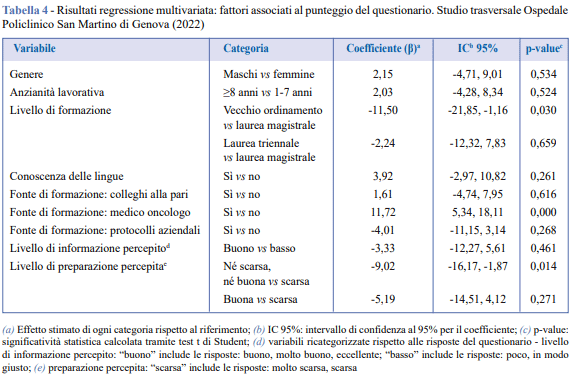
L’analisi multivariata (Tabella 4) ha confermato alcuni risultati. In particolare, ricevere informazioni da medici oncologi era significativamente associato a una percentuale maggiore di risposte corrette (β = 11,72; p ≤ 0,001). La percezione soggettiva degli infermieri della propria preparazione mostrava anch’essa un’associazione significativa: coloro che valutavano la propria preparazione come “né scarso né buono” avevano una percentuale significativamente più bassa di risposte corrette rispetto a chi la valutava come “scarso” (β = -9,02; p = 0,014). Inoltre, possedere una laurea del vecchio ordinamento, rispetto a una laurea magistrale, era significativamente associato a un punteggio inferiore (β = -11,50; p = 0,030). Altri fattori mostravano tendenze senza raggiungere la significatività statistica, come riferire un livello di preparazione “buono” (β = −5,19; p = 0,271), ottenere informazioni dai protocolli aziendali (β = −4,01; p = 0,268) e conoscenza di altre lingue (β = 3,92; p = 0,261). Infine, per quanto riguarda le domande del questionario che forniscono un quadro descrittivo complementare ai risultati principali e non contribuiscono al punteggio finale, alla domanda “Ritiene di conoscere tutti gli effetti collaterali delle immunoterapie?”, circa il 60% degli infermieri ha risposto “abbastanza” o “bene”, mentre solo il 35% ha risposto “poco”; la maggioranza degli infermieri (62%) ha dichiarato di fornire informazioni sui possibili effetti collaterali dell’immunoterapia solo occasionalmente, il 23% riferiva di farlo frequentemente e solo il 4% sempre. Riguardo alla necessità di ulteriore formazione, il 95% degli intervistati riteneva necessario un intervento educativo specifico sulla gestione dell’immunoterapia. Gli argomenti più frequentemente sollevati dai pazienti includevano attività quotidiane (68%), informazioni sui farmaci (48%), nutrizione (41%) e sessualità (7%). Infine, la maggioranza dei rispondenti riconosceva l’importanza della comunicazione nel proprio ruolo professionale: il 62% la considerava importante e il 24% molto importante.
Discussione
L’introduzione dei farmaci immunologici in oncologia ha rivoluzionato l’approccio terapeutico e il percorso di cura, migliorando significativamente la sopravvivenza e la qualità della vita dei pazienti (8). Tuttavia, come evidenziato in questo studio, l’evoluzione dei protocolli terapeutici non è stata accompagnata da un adeguato livello di preparazione infermieristica. L’analisi condotta presso il Dipartimento di Emato- Oncologia dell’Ospedale San Martino ha rivelato un basso livello di risposte corrette complessive: la maggior parte degli infermieri presentava una preparazione insufficiente sugli effetti collaterali dell’immunoterapia, in particolare quelli che interessano gli apparati gastrointestinale e respiratorio. Nonostante ciò, una quota rilevante degli infermieri ha dichiarato un livello di conoscenza percepito come “abbastanza buono” o “buono”. Questa discrepanza suggerisce una possibile sovrastima delle conoscenze effettive da parte degli infermieri. Un risultato analogo è stato riportato anche in altri contesti, dove gli infermieri tendevano a sovrastimare le proprie competenze, mostrando livelli di conoscenza percepita superiori a quelli effettivamente misurati e riconoscendo la necessità di una formazione aggiuntiva mirata (9). In questo contesto risulta interessante il dato emerso dall’analisi multivariata, secondo cui gli infermieri che valutavano la propria preparazione come “scarsa” ottenevano punteggi mediamente più elevati rispetto a coloro che si collocavano in una fascia intermedia. La maggior parte dei rispondenti, tuttavia, riconosceva l’importanza del proprio ruolo nella comunicazione con il paziente. Ciò è coerente con la letteratura esistente, che sottolinea la necessità di modelli di comunicazione
strutturati e basati sull’evidenza per gli infermieri, soprattutto quando si trattano temi sensibili come eventi avversi e progressione della malattia in oncologia (10). Ad oggi, la letteratura scientifica si è concentrata principalmente sull’analisi degli eventi avversi associati alle terapie immunologiche e alla loro incidenza clinica, ma, di contro, è notevole la scarsità di studi che valutano specificamente la conoscenza infermieristica in questo ambito. Considerato il ruolo cruciale degli infermieri nella cura dei pazienti oncologici, questo gap è particolarmente significativo. Nella pratica clinica quotidiana, infermieri e medici sono considerati i due pilastri dell’assistenza oncologica (11-13) e la formazione continua, sia a livello individuale sia istituzionale, deve essere considerata componente fondamentale dello sviluppo professionale di tutti gli operatori sanitari. È auspicabile che i professionisti frequentino corsi di formazione specifici all’assegnazione a reparti specialistici (ad esempio, oncologia, ematologia), supportati da aggiornamenti regolari in linea con le innovazioni terapeutiche e cliniche. Drury e colleghi (14) sottolineano che programmi formativi continui e mirati sono essenziali per preparare i professionisti sanitari alle complessità della moderna assistenza oncologica. Un approccio formativo che risulta fondamentale e dovrebbe rappresentare la norma, soprattutto in un contesto clinico in rapida evoluzione, dove nuovi farmaci vengono introdotti frequentemente tramite percorsi regolatori accelerati (15, 16). Il professionista sanitario si trova ad affrontare queste evoluzioni e cambiamenti in tempi molto ristretti. La mancata consapevolezza dell’introduzione di nuove terapie può comportare opportunità mancate di formazione, con possibili conseguenze come scarsa capacità di riconoscimento degli eventi avversi, applicazione inadeguata delle Buone Pratiche Cliniche e lacune nella farmacovigilanza (17-19). I risultati del presente studio suggeriscono, inoltre, che la formazione ricevuta dai medici specialisti, in particolare dagli oncologi, è significativamente più efficace nel migliorare le competenze degli operatori sanitari rispetto a fonti più informali, come i protocolli aziendali. Questo evidenzia che l’impatto di tale fenomeno sui medici è relativamente marginale, poiché le aziende farmaceutiche hanno interesse a informarli tramite corsi e congressi sulle nuove terapie. Al contrario, gli infermieri, che principalmente somministrano e non prescrivono i trattamenti, ricevono raramente risorse formative adeguate (20).
Questo studio presenta alcune limitazioni da considerare nell’interpretazione dei risultati. La dimensione ridotta del campione e il reclutamento da una singola istituzione riducono la possibilità di generalizzare i risultati a una popolazione più ampia. Inoltre, come evidenziato dai risultati, è possibile una sovrastima della conoscenza autoriferita degli infermieri, suggerendo un bias di autovalutazione. Infine la variabile relativa alla conoscenza delle lingue straniere, pur portando a un interessante risultato, si basa su un’autodichiarazione dicotomica che potrebbe aver introdotto una misclassificazione non consentendo di distinguere il livello di competenza linguistica.
Conclusioni
Questo studio ha evidenziato una significativa carenza nella preparazione degli infermieri sugli effetti collaterali delle immunoterapie, nonostante il ruolo centrale di questa figura professionale nella gestione del paziente oncologico. Considerata la rapida evoluzione dei protocolli terapeutici e la crescente diffusione delle immunoterapie, è quindi necessaria l’implementazione di programmi educativi mirati, continui e aggiornati. La formazione dovrebbe fare principalmente affidamento su programmi istituzionali del Servizio Sanitario Nazionale, corsi professionali e percorsi di aggiornamento accreditati continui, eventualmente integrati da iniziative proposte da aziende private incoraggiando una più ampia inclusione degli infermieri, al fine di ridurre il divario informativo attuale tra i diversi professionisti coinvolti nella cura oncologica. È importante riconoscere, tuttavia, che l’influenza delle aziende private sulla salute pubblica, pur significativa, non è sempre neutrale (20). Infine, è auspicabile lo sviluppo di studi multicentrici volti a valutare le competenze infermieristiche in oncologia e ematologia. Tale ricerca potrebbe contribuire a identificare gap conoscitivi critici e informare la progettazione di strumenti formativi più efficaci, specifici e rispondenti alle esigenze evolutive dei professionisti sanitari.
Conflitti di interesse dichiarati: nessuno.
Finanziamenti: nessuno.
Comitato etico: Approvato dal Comitato Etico dell’Ospedale San Martino di Genova n. Registro CER Liguria: 391/2022 - DB id 12516.
Authorship: tutti gli autori hanno contribuito in modo significativo alla realizzazione di questo studio nella forma sottomessa.
Riferimenti bibliografici
- Yin Q, Wu L, Han L, Zheng X, Tong R, Li L, et al. Immune-related adverse events of immune checkpoint inhibitors: a review. Front Immunol 2023;14:1167975. doi: 10.3389/ fimmu.2023.1167975
- Postow MA, Sidlow R, Hellmann MD. Immune-Related Adverse Events Associated with Immune Checkpoint Blockade. N Engl J Med 2018;378(2):158-68. doi: 10.1056/ NEJMra1703481
- Husson O, Mols F, van de Poll-Franse LV. The relation between information provision and health-related quality of life, anxiety and depression among cancer survivors: a systematic review. Ann Oncol 2011;22(4):761-72. doi: 10.1093/annonc/mdq413
- Caminiti C, Diodati F, Annunziata MA, Di Giulio P, Isa L, Mosconi P, et al. Psychosocial Care for Adult Cancer Patients: Guidelines of the Italian Medical Oncology Association. Cancers 2021;13(19):4878. doi: 10.3390/cancers13194878
- Schulmeister L. Ten simple strategies to prevent chemotherapy errors. Clin J Oncol Nurs 2005;9(2):201-5. doi: 10.1188/05.CJON.201-205
- Marć M, Bartosiewicz A, Burzyńska J, Chmiel Z, Januszewicz P. A nursing shortage - a prospect of global and local policies. Int Nurs Rev 2019;66(1):9- 16. doi: 10.1111/inr.12473
- Associazione Italiana di Oncologia Medica. Gestione della tossicità da immunoterapia: Linee guida AIOM 2021, con Addendum 2022. Roma: Istituto Superiore di Sanità.
- Boutros A, Bruzzone M, Tanda ET, Croce E, Arecco L, Cecchi F, Pronzato P, et al. Health-Related Quality of Life in Cancer Patients Treated with Immune Checkpoint Inhibitors in Randomised Controlled Trials: A Systematic Review and Meta-Analysis. Eur J Cancer 2021;159:154-66. doi: 10.1016/j. ejca.2021.10.005
- Alkaiyat M, Mabsout N, Alharbi M, Alshammari K. Nurses’ Knowledge About Cancer Immunotherapy: A Cross-Sectional Study From a Tertiary Cancer Center. Nursing Forum 2025;2155228:1-10. doi: 10.1155/nuf/2155228
- Bumb M, Keefe J, Miller L, Overcash J. Breaking Bad News: An Evidence-Based Review of Communication Models for Oncology Nurses. Clin J Oncol Nurs 2017;21(5):573-80. doi: 10.1188/17. CJON.573-580
- Frith J, Chao NJ. Oncology Nursing Care 2021. In: Aljurf M, Majhail NS, Koh MBC, Kharfan-Dabaja MA, Chao NJ (Ed.). The Comprehensive Cancer Center: Development, Integration, and Implementation. Cham: Springer; 2022. Chapter 7. PMID: 36122098
- Solera-Gómez S, Benedito-Monleón A, LLinares- Insa LI, Sancho-Cantus D, Navarro-Illana E. Educational Needs in Oncology Nursing: A Scoping Review. Healthcare (Basel) 2022;10(12):2494. 2022. doi: 10.3390/healthcare10122494
- Dailah HG, Hommdi AA, Koriri MD, Algathlan EM, Mohan S. Potential role of immunotherapy and targeted therapy in the treatment of cancer: A contemporary nursing practice. Heliyon 2024;10(2):e24059. doi: 10.1016/j.heliyon.2024. e24559
- Drury A, Sulosaari V, Sharp L, Ullgren H, de Munter J, Oldenmenger W. The future of cancer nursing in Europe: addressing professional issues in education, research, policy and practice. Eur J Oncol Nurs 2023;63:102271. doi: 10.1016/j. ejon.2023.102271
- Food and Drug Administration. Accelerated Approval Program. www.fda.gov/...; ultimo accesso 3/2/2026.
- European Medicines Agency. Accelerated Assessment. 2023. www.ema.europa.eu/..., ultimo accesso 3/2/2026.
- Kohler, D.R. et al., 2002. ASHP Council on Professional Affairs. ASHP Guidelines on Preventing Medication Errors with Antineoplastic Agents. Am J Health Syst Pharm 2002;59(17):1648- 68. doi: 10.1093/ajhp/59.17.1648
- Womer RB, Tracy E, Soo-Hoo W, Bickert B, DiTaranto S, Barnsteiner JH. Multidisciplinary systems approach to chemotherapy safety: rebuilding processes and holding the gains. J Clin Oncol 2002;20(24):4705-12. doi: 10.1200/ JCO.2002.04.108
- Mellstedt H, Gaudernack G, Gerritsen WR, Huber C, Melero I, Parmiani G, et al. Awareness and understanding of cancer immunotherapy in Europe. Hum Vaccin Immunother 2014; 10(7):1828-35. doi: 10.4161/hv.28943
- Millar JS. The corporate determinants of health: how big business affects our health, and the need for government action! Can J Public Health 2013;104(4):e327-9. doi: 10.17269/cjph.104.3849

 Bollettino epidemiologico nazionale
Bollettino epidemiologico nazionale