L’aspettativa di vita è costantemente aumentata, negli ultimi decenni, in tutte le società europee. L’invecchiamento progressivo della popolazione rappresenta un importante traguardo per la sanità pubblica, tuttavia ci pone anche di fronte a sfide ambiziose. Il miglioramento complessivo delle condizioni di salute, l’aumento della sopravvivenza e il conseguente progressivo invecchiamento della popolazione fanno emergere le patologie cronico-degenerative come una priorità sanitaria, rappresentano oggi le principali cause di morte, morbilità e di perdita di anni di vita in buona salute e sono spesso presenti contemporaneamente nello stesso individuo, imponendo anche una profonda modifica dello scenario di cura e della presa in carico dei pazienti che ne sono affetti.
Sebbene il rischio di malattie aumenti con l’età, i problemi di salute non sono una conseguenza inevitabile dell’invecchiamento. Infatti se per molte di queste patologie non si conoscono misure preventive efficaci, per altre invece già sono note. Fra queste c’è l’adozione di uno stile di vita sano che include regolare attività fisica, sana alimentazione e di evitare il fumo. Inoltre le misure di prevenzione includono anche indagini cliniche per la diagnosi precoce, come nel caso degli screening per il tumore del seno, della cervice uterina e del colon retto, del diabete (e relative complicazioni) e della depressione.
La coesistenza di più patologie, è un’altra caratteristica dei nostri tempi, che comporta nuovi bisogni di salute perché “nuovo” è il paziente, denominato anche “paziente complesso”.
La Relazione sullo stato sanitario del Paese 2009-2010 [1] distingue fra comorbilità e multimorbidità. La comorbilità viene definita come la presenza di ogni altra patologia distinta preesistente o coesistente rispetto alla malattia indice, ovvero alla malattia che determina un peggioramento dello stato di salute di un individuo, e/o l’evento acuto o la malattia che ne condiziona maggiormente la prognosi. La definizione di malattia indice è quindi fortemente influenzata dal punto di vista del professionista sanitario che si trova a gestire il paziente. Il termine multimorbidità descrive invece la semplice intercorrenza di due o più malattie o condizioni mediche nello stesso individuo senza attribuire ad alcuna di esse un ruolo causale o un’importanza clinica prioritaria. Nell’anziano, il rischio di ospedalizzazione per le complicanze di patologie croniche aumenta esponenzialmente con l’aggravarsi della multimorbidità.
Dal 2003 al 2014 il tasso di mortalità in Italia si è ridotto del 23%, a fronte di un aumento del 1,7% dei decessi dovuto all’invecchiamento della popolazione. Tra le prime dieci cause di morte le malattie ischemiche del cuore (69.653 decessi, 11,6% del totale), le malattie cerebrovascolari (57.230, 9,6%) e le altre malattie del cuore (49.554, 8,3%) si confermano nelle prime tre posizioni. Sebbene siano ancora le cause di morte più rilevanti, i tassi di mortalità per queste cause dal 2003 al 2014 si sono ridotti di oltre il 35%; queste tre cause, infatti, contribuiscono maggiormente al calo della mortalità complessiva osservata in Italia in questo periodo [2].
Le malattie ipertensive vedono invece aumentare il proprio peso sul totale dei decessi (da 3,8 del 2003 a 5,1% del 2014, con 30.690 decessi). Demenza e Alzheimer risultano in crescita; con 26.600 decessi rappresentano la sesta causa di morte nel 2014. Anche alcuni tumori maligni sono tra le prime dieci cause di morte, in particolare i tumori di trachea, bronchi e polmoni (quarta posizione, 33.386 decessi, 5,6% del totale), del colon, retto e ano (nono posto, 18.671 decessi, 3,1%) e del seno (decimo posto con 12.330 decessi, 2,1%) (Tabella1).
Tabella 1. Le 25 cause di morte più frequenti in Italia. Rango (posizione nella graduatoria), valori assoluti e percentuali sul totale delle cause, tassi standardizzati per età (valori 10.000 residenti).
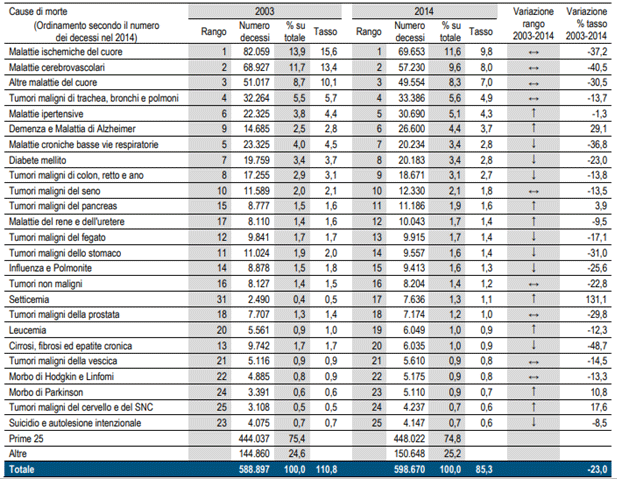
Fonte: Dati Istat 2003-2014
Pubblicazioni
- Relazione sullo Stato Sanitario del Paese 2009-2010. Anno di pubblicazione: 2011. Disponibile online all’indirizzo http://www.rssp.salute.gov.it/rssp/homeRssp.jsp.
- Istat (2017) - L’evoluzione della mortalità per causa: le prime 25 cause di morte. Anni 2003-2014
- World Health Organization. Preventing chronic diseases: a vital investment. https://www.who.int/chp/chronic_disease_report/contents/en/
- World Health Organization. Noncommunicable diseases and mental health.
- Polypharmacy in older patients with chronic diseases: a cross-sectional analysis of factors associated with excessive polypharmacy, Rieckert et al. BMC Family Practice (2018) 19:113 https://doi.org/10.1186/s12875-018-0795-5
- The Global Burden of Cardiovascular Disease in Women, Shilpa Sharma Malissa J. Wood, Current Treatment Options in Cardiovascular Medicine October 2018, 20:81
- The impact of dietary factors on indices of chronic disease in older people: A systematic review, The journal of nutrition, health & aging, February 2018, Volume 22, Issue 2, pp 282–296
- Relative contribution of various chronic diseases and multi-morbidity to potential disability among Dutch elderly, BMC Health Services Research - BMC series – open, inclusive and trusted, 2018-18:24
Definizioni operative
Prevalenza di patologie diagnosticate da un medico e riferite dall’ultra65enne intervistato: persone che dichiarano che, nel corso della vita, un medico ha diagnosticato loro una o più patologie tra le seguenti:
- Insufficienza renale
- Bronchite cronica, enfisema, insufficienza respiratoria, asma bronchiale
- Ictus o ischemia cerebrale
- Diabete
- Infarto del miocardio, ischemia cardiaca o malattia delle coronarie
- Altre malattie del cuore
- Tumori (comprese leucemie e linfomi)
- Malattie croniche del fegato, cirrosi
Scheda indicatore: prevalenza di persone che riferiscono di avere 1 patologa cronica
|
Popolazione di riferimento |
Residenti in un Comune della Asl e iscritti all’anagrafe assistiti della Asl, in età 65 anni e più. |
|
Numeratore |
Persone con 65 o più anni che dichiarano che, nel corso della vita, un medico ha diagnosticato loro una sola patologia tra quelle sopra elencate. |
|
Denominatore |
Intervistati che hanno risposto alla domanda se, almeno una volta nella vita, un medico ha diagnosticato loro una o più delle patologie sopra elencate, esclusi i valori mancanti (corrisponde, al netto dei valori mancanti, all’intero campione). |
|
Misure di frequenza |
Prevalenza riferita al periodo di rilevazione (sulla popolazione con 65 e più anni), con intervalli di confidenza al 95%. |
|
Intervallo temporale di riferimento per la definizione di caso |
L’indicatore fa riferimento a una diagnosi di una patologia tra quelle elencate nella domanda (vedi sopra) ricevuta nel corso della vita. |
|
Significato per la salute pubblica |
Il miglioramento complessivo delle condizioni di salute, l’aumento della sopravvivenza e il conseguente progressivo invecchiamento della popolazione fanno emergere le patologie cronico-degenerative come una priorità sanitaria, che rappresentano oggi le principali cause di morte, morbilità e di perdita di anni di vita in buona salute e sono spesso presenti contemporaneamente nello stesso individuo, imponendo anche una profonda modificazione dello scenario di cura e della presa in carico dei pazienti che ne sono affetti. |
|
Limiti dell’indicatore |
L’indicatore si riferisce alla prevalenza di diagnosi che potrebbero avere una condizione a lungo asintomatica. Pertanto una parte di intervistati affetti da una delle patologie prese in considerazione nella domanda potrebbe non esserne a conoscenza. Inoltre, l’indicatore non distingue per alcune patologie la tipologia specifica di patologia (per esempio non si distingue il diabete di tipo 1 e diabete di tipo 2). |
|
Validità dell’indicatore |
Diversi studi mostrano che l’indicatore, stimato in base a intervista, ha una riproducibilità ottima, elevata specificità e una buona sensibilità. La buona riproducibilità e il fatto che la sensibilità non varia nel tempo, nello spazio e con lo stato sociale, lo rendono idoneo per descrivere le differenze territoriali, l’evoluzione temporale e le diseguaglianze sociali. |
* Vedi anche: Behavioral Risk Factor Surveillance System (Brfss)
Scheda indicatore: prevalenza di persone che riferiscono di avere 2 o più patologie cronica
|
Popolazione di riferimento |
Residenti in un Comune della Asl e iscritti all’anagrafe assistiti della Asl, in età 65 anni e più. |
|
Numeratore |
Persone con 65 o più anni che dichiarano che, nel corso della vita, un medico ha diagnosticato loro 2 o più patologie tra quelle sopra elencate. |
|
Denominatore |
Intervistati che hanno risposto alla domanda se, almeno una volta nella vita, un medico ha diagnosticato loro una o più delle patologie sopra elencate, esclusi i valori mancanti (corrisponde, al netto dei valori mancanti, all’intero campione). |
|
Misure di frequenza |
Prevalenza riferita al periodo di rilevazione (sulla popolazione con 65 e più anni), con intervalli di confidenza al 95%. |
|
Intervallo temporale di riferimento per la definizione di caso |
L’indicatore fa riferimento a una diagnosi di 2 o più patologie, tra quelle elencate nella domanda (vedi sopra), ricevuta nel corso della vita. |
|
Significato per la salute pubblica |
La coesistenza di più patologie, è un’altra caratteristica dei nostri tempi, che comporta nuovi bisogni di salute perché “nuovo” è il paziente, denominato anche “paziente complesso”. La Relazione sullo stato sanitario del Paese 2009-2010 distingue fra comorbilità e multimorbidità. La comorbilità viene definita come la presenza di ogni altra patologia distinta preesistente o coesistente rispetto alla malattia indice, ovvero alla malattia che determina un peggioramento dello stato di salute di un individuo, e/o l’evento acuto o la malattia che ne condiziona maggiormente la prognosi. La definizione di malattia indice è quindi fortemente influenzata dal punto di vista del professionista sanitario che si trova a gestire il paziente. Il termine multimorbidità descrive invece la semplice intercorrenza di due o più malattie o condizioni mediche nello stesso individuo senza attribuire ad alcuna di esse un ruolo causale o un’importanza clinica prioritaria. Nell’anziano, il rischio di ospedalizzazione per le complicanze di patologie croniche aumenta esponenzialmente con l’aggravarsi della multimorbidità. |
|
Limiti dell’indicatore |
L’indicatore si riferisce alla prevalenza di diagnosi che potrebbero avere una condizione a lungo asintomatica. Pertanto una parte di intervistati affetti da una delle patologie prese in considerazione nella domanda potrebbe non esserne a conoscenza. Inoltre, l’indicatore non distingue per alcune patologie la tipologia specifica di patologia (per esempio non si distingue il diabete di tipo 1 e diabete di tipo 2). |
|
Validità dell’indicatore |
Diversi studi mostrano che l’indicatore, stimato in base a intervista, ha una riproducibilità ottima, elevata specificità e una buona sensibilità. La buona riproducibilità e il fatto che la sensibilità non varia nel tempo, nello spazio e con lo stato sociale, lo rendono idoneo per descrivere le differenze territoriali, l’evoluzione temporale e le diseguaglianze sociali. |
* Vedi anche: Behavioral Risk Factor Surveillance System (Brfss)
